
Walter Alejandro Patiño Zambrano a; Alexandra Alvarado Álvarez b; Marco
Alejandro
Guerrero Casagualpa c; Tamara Yadira Segovia Buitrón
d
Detección
oportuna del cáncer
de cervix en mujeres
en etapa sexual activa
Revista Científica
Mundo de la Investigación
y el Conocimiento. Vol. 2 núm., 1, febrero, ISSN: 2588-073X, 2018,
pp. 645-657
DOI: 10.26820/recimundo/2.1.2018.645-657
Editorial Saberes del
Conocimiento
Recibido: 05/12/2017 Aceptado: 15/02/2018
a. Medico; Facultad de Ciencias Médicas; Universidad de Guayaquil; alejo8585@hotmail.com
b. Universidad de Guayaquil; alexander.alvarado@ug.edu.ec
c. Medico; Facultad de Ciencias Médicas; Universidad de Central del Ecuador; marco88_08@hotmail.com
d. Medico; Facultad de Ciencias Médicas; Universidad de Central del Ecuador; yadira17131317@gmail.com
RESUMEN
Sobre
la detección oportuna del cáncer de cuello uterino, es preciso en primera
instancia entender sus implicaciones, signos y síntomas, así como prevenirlo.
Es por ello que este
estudio se enfoca en generar un análisis bibliográfico, basado en textos y referencias de expertos en la materia y de acuerdo
a las estadísticas existentes. En este sentido, vale la pena
destacar que esta es una enfermedad íntimamente
vinculada al virus del papiloma humano (VPH), por
lo cual se hace imperante
que las mujeres sexualmente activas se
hagan las
pruebas del VPH con regularidad, más en los casos donde no
cuentan con una
pareja estable, ya que incide en aumentar
los niveles de riesgos en el posible padecimiento de esta
enfermedad. Igualmente, los expertos recomiendan en aras de
prevenir a futuro un posible cáncer de cérvix, que la paciente
se vacune contra el VPH, cuyo carácter es profiláctico y
no terapéutico, ya que
no provee protección total contra todos
los tipos de VPH. Sin embargo, fuentes
de estudios, reflejan que
un alto porcentaje del
cáncer de cuello uterino,
es producido por algunos tipos del VPH. No obstante, a pesar que la paciente
se encuentre vacunada, debe
practicarse un control ginecológico y
las pruebas antes mencionadas, para efectivamente lograr la detección oportuna y por ende bajar la mortalidad por esta causa, ya que este tipo
de cáncer, es
uno de los de mayor
incidencia en el género femenino.
Palabras claves: Cáncer, cervix, prevención, sexualidad, virus de papiloma humano,
métodos de detección.
ABSTRACT
On the timely detection of cervical cancer, it is necessary to understand its implications, signs and symptoms, as well as to prevent it. That is why this study focuses on generating a
bibliographic analysis, based on texts and references from experts in the field and according to existing statistics. In this sense, it is worth noting that this is a disease closely linked to the human papillomavirus (HPV), which is why it is imperative that sexually active women get HPV tests regularly, more so in cases where they do not. They have a stable partner, as it affects
increasing levels of risk in the possible suffering of this disease. Similarly, experts recommend for
the future prevention of a possible cancer of the cervix, that the patient is vaccinated against
HPV, whose character is prophylactic and not therapeutic, since it does not provide total protection against all types of HPV. However, sources of studies show that a high percentage of
cervical cancer is produced by some types of HPV. However, despite the fact that the patient is
vaccinated, gynecological control
and the aforementioned
tests must be practiced, in order to achieve timely detection and consequently lower mortality
due
to this cause, since this type of
cancer is one of
the of greater incidence in the feminine gender.
Keywords: Cancer, cervix, prevention, sexuality, human papilloma virus,
detection methods.
Introducción.
Cáncer de cérvix es el tercer tipo de cáncer más común en las mujeres y sigue siendo la patología más frecuente en términos absolutos y por supuesto lo es ampliamente entre el género femenino, a pesar de que se trata de único tipo de cáncer al que se le han dedicado múltiples campañas de prevención y detección precoz desde más de 25 años (Pignataro, 2015).
Según la (OMS, 2015) en
el mundo se presentan
alrededor de 500.000
nuevos casos por año y se producen alrededor de 250.000 muertes por esta causa. En el Ecuador
se presentan alrededor
de 1200 nuevos casos por año y mueren alrededor de 400 según los datos tomados del INEC y de los
diferentes registros
de cáncer publicados por los núcleos de
SOLCA (Pignataro, 2015). En este sentido, el presente estudio se aboca en analizar por medio de textos
y
referencias bibliográficas sobre
la detección oportuna del cáncer de cérvix principalmente en mujeres en etapa sexual
activa, las causas más frecuentes de su aparición, síntomas, medidas de prevención y muy
especialmente, hace énfasis en la información científica
que deben manejar el mayor
número de mujeres durante su etapa sexual, para evitar el cáncer y en caso de ser detectado un pre-cáncer,
éste, no llegue a convertirse en un cáncer invasivo. Así mismo, refiere que una
manera bien comprobada para prevenir el cáncer de cuello uterino, consiste
en hacerse pruebas de
Papanicolaou y la
prueba del VPH.
A lo largo del artículo se hace mención igualmente, a la necesidad de aplicarse
la vacuna
del
VPH y finalmente se refleja que la mayoría de los casos de cáncer invasivo de cuello uterino, se
detecta en mujeres
que
no se han hecho con
regularidad controles ginecológicos.
Materiales y métodos.
Definición
y etiología
Cérvix: El cérvix o cuello uterino es la parte inferior del útero que forma el canal que lleva a la vagina.
La mucosa que recubre el cérvix
está en continuidad con la vagina y se denomina ectocérvix, mientras
que la que recubre el conducto o canal cervical que lleva hasta la cavidad del cuello uterino,
se denomina endocérvix. (Dávila Gómez, García Valdés, & Álvarez Castillo, 2010).
Cáncer de cuello uterino: El cérvix o cuello uterino es la parte inferior del útero que forma el
canal que lleva a la vagina. La mucosa que recubre el cérvix está en continuidad con la vagina y se denomina ectocérvix, mientras que la que recubre el conducto o canal cervical que lleva hasta
 la cavidad del cuello uterino, se denomina endocérvix. En este tipo de cáncer, la mayor parte de
la cavidad del cuello uterino, se denomina endocérvix. En este tipo de cáncer, la mayor parte de
los
tumores surgen en la zona donde se une el ectrocérvix con el endocérvix
dando lugar a carcinomas
de
células escamosas (Dávila Gómez, García Valdés, & Álvarez Castillo,
2010)
Figura N°1.
Imagen del aparato
reproductiva
de la mujer.
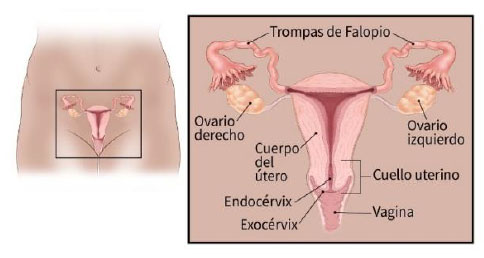
Fuente: (ACS, 2014)
El cáncer se produce cuando las células
normales del
cuello del
útero empiezan
a
transformarse y crecen
de
manera descontrolada.
Tipos
Existen 2 tipos de células en la superficie del cuello uterino: escamosas y columnares. La
mayoría de los cánceres de cuello uterino provienen de las células escamosas: (en el exocérvix) y
las células glandulares (en elendocérvix). El punto en el que
estos tipos de células se encuentran se llama zona de transformación. La ubicación exacta de
la zona de transformación cambia a medida
que la paciente envejece y tiene hijos (Miami Health Institute, n.ed). Los cánceres de
cuello uterino
se clasifican de
acuerdo con el
aspecto
que presentan bajo el microscopio.
En este sentido, cabe destacar que existen dos tipos principales de cáncer de cuello uterino: el carcinoma de células escamosas y el adenocarcinoma.
Aproximadamente un 80% a
90% de los cánceres de cuello uterino son carcinomas
de células escamosas.
Estos cánceres se
originan de células en el exocérvix y
las células cancerosas tienen características de las células
escamosas
cuando se
observan con un microscopio (ACS, 2014)
La mayoría de los tipos de cáncer de
cuello uterino (cervicales) restantes son adenocarcinomas. Los adenocarcinomas son cánceres que se
originan de células glandulares. El
adenocarcinoma cervical se origina en las células de
las glándulas productoras de mucosidad del endocérvix. Los adenocarcinomas cervicales parecen haberse hecho más comunes en los últimos
20 a 30 años (Dávila Gómez, García Valdés, & Álvarez Castillo, 2010). Con menor frecuencia, el cáncer de cuello uterino tiene características tanto de los carcinomas de células escamosas como de los adenocarcinomas. Estos tumores se llaman carcinomas adenoescamosos o carcinomas
mixtos (CDC, 2017).
Signos
y síntomas
De
acuerdo a (ACS, 2014) las mujeres con cánceres de cuello uterino en etapa
temprana usualmente no presentan síntomas. Los síntomas a menudo
no comienzan hasta que
un precáncer
se torna en un cáncer invasivo verdadero y
crece hacia el tejido adyacente. Cuando esto ocurre, los síntomas más
comunes son:
· Sangrado vaginal
anormal: Tal como sangrado después de sostener relaciones sexuales
(coito vaginal), sangrado después de la menopausia, sangrado y manchado entre periodos y periodos menstruales que duran más tiempo o con sangrado más profuso de lo usual. El
sangrado después de
una ducha vaginal o después del examen pélvico es un síntoma común
del cáncer de cuello
uterino (MedlinePlus, 2015).
· Una secreción vaginal
inusual (la secreción puede contener algo de sangre y se puede
presentar entre sus periodos
o después de la menopausia) (CDC,
2017).
· Dolor durante las relaciones sexuales (coito vaginal) (Dávila Gómez, García Valdés, &
Álvarez Castillo, 2010).
· Dolor de espalda, piernas o
pélvico.
· Cansancio, pérdida
de
peso, pérdida de apetito.
· Hinchazón de una sola pierna.
En
virtud de los anterior es importante mencionar que
la paciente
puede presentar estos síntomas y no padecer de esta patología, por lo cual debe siempre ante cualquier duda con su
médico tratante. De igual manera la (OMS, 2015) señala que lo que si suele ser vinculante al momento de
descartar un posible padecimiento de esta enfermedad son las infecciones por virus
de papiloma humano (VPH), las cuales suelen ser asintomáticas o pasan desapercibidas, y se resuelven de forma espontánea. Sin embargo, las
infecciones persistentes provocadas por
determinados tipos de VPH pueden dar lugar a lesiones precancerosas, que, si no se tratan,
pueden evolucionar
hacia
un cáncer
de cuello uterino (CCU), aunque ese proceso suele durar muchos años.
Figura N°2. Tasas de cáncer de
cuello uterino
asociada al VPH por raza y grupo étnico.
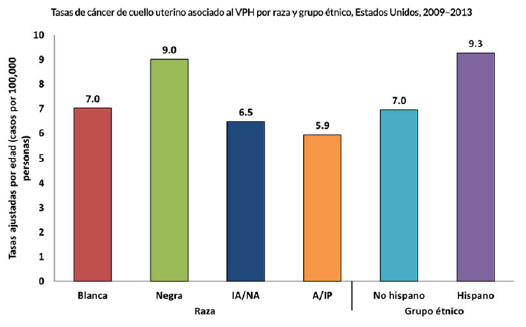
Fuente: (CDC, 2017)
Alcance del
problema
A nivel mundial, el CCU es el cuarto cáncer más frecuente en la mujer. Se calcula que en
2012 hubo 530 000 nuevos casos, que representaron el 7,5% de la mortalidad femenina por
cáncer. De las aproximadamente
270 000 defunciones por CCU que se registran cada año,
más del 85% se producen
en los países en
desarrollo
(OMS, 2015).
En
los
países desarrollados, se han puesto en marcha programas que permiten
que las mujeres se
sometan a pruebas de
detección de la mayor parte
de las lesiones precancerosas en fases en que todavía pueden tratarse fácilmente. En esos países el tratamiento precoz previene hasta
el
80% de los casos de
CCU (OMS, 2015).
En los países en desarrollo, el escaso acceso a pruebas de detección eficaces significa que, con frecuencia, la enfermedad no se
detecta hasta las fases más avanzadas, cuando
aparecen los síntomas. Además, las
perspectivas de
tratamiento de la enfermedad en una fase
tan avanzada no siempre son buenas, por lo que en
estos países la tasa de mortalidad por CCU es más alta (Pignataro, 2015) La
elevada tasa de mortalidad mundial por
CCU
(52%) podría reducirse con
programas de detección y tratamiento
eficaces. (OMS, 2015).
Causas
Los cánceres cervicales comienzan en las células de la superficie del cuello uterino. El desarrollo del cáncer cervical generalmente es muy lento y comienza como una afección
precancerosa llamada displasia.
Esta afección se puede detectar por medio de una citología
vaginal y es 100% curable. Pueden pasar años para que la displasia se convierta en cáncer cervical. La mayoría de las mujeres a quienes se les diagnostica cáncer cervical en la actualidad, no se han sometido a citologías vaginales regulares, o, no han tenido un seguimiento por
resultados anormales en estas (ACS, 2014).
Asimismo, se debe hacer mención que los hábitos y
patrones sexuales de una mujer
pueden aumentar
su riesgo de padecer
cáncer cervical. Las prácticas sexuales riesgosas incluyen: Tener relaciones
sexuales a una edad temprana, tener múltiples parejas sexuales o tener una pareja o múltiples
parejas
que participen en
actividades sexuales de
alto riesgo (OMS, 2015).
Otros
factores de
riesgo del cáncer cervical incluyen: No
recibir la vacuna contra
el
VPH,
estar en condiciones económicas desfavorables, tener
una madre que haya
tomado durante
su embarazo el medicamento DES (dietilestilbestrol) a comienzos de los años 60 para prevenir el aborto
espontáneo, sistema inmunitario debilitado (MedlinePlus,
2015)
Resultados.
Una manera
bien
comprobada para prevenir el
cáncer de cuello
uterino
consiste en
hacerse pruebas de Papanicolaou y las pruebas del virus del papiloma humano (VPH). Si se
encuentra
un pre-cáncer, se puede tratar, para detener el cáncer de cuello uterino, antes de que realmente comience. Debido
a que
la vacuna del VPH no provee protección
total contra todos los tipos de VPH que pueden causar cáncer de cuello uterino, es muy importante que las mujeres continúen haciéndose
las pruebas de
detección del cáncer
de cuello uterino, incluso
después de haber sido
vacunadas. La mayoría de los casos de cáncer invasivo de cuello uterino, se
detecta en
mujeres que no
se han hecho con
regularidad controles
ginecológicos (OMS, 2015).
Prevención temprana
Evite el contacto
con el virus del papiloma humano (VPH): Debido a que el Virus del
Papiloma Humano (VPH) es la principal causa del cáncer de cuello uterino, evitar la exposición
al
mismo podría ayudar a prevenir esta enfermedad. El VPH se transmite de una persona a otra durante
el
contacto de piel a piel con una zona
infectada
del
cuerpo, incluso es posible que una infección genital se transmita al tocar los genitales con las manos. Asimismo, se puede
propagar durante la relación sexual, que incluye el contacto vaginal, el anal y el sexo oral, no tiene que
ocurrir el acto sexual para que
la infección se propague. Esto significa que el virus se puede
transmitir a través del contacto
de genital a genital
(sin coito) (OMS, 2015).
Las mujeres que han tenido muchas parejas sexuales tienen una mayor probabilidad de infectarse, aunque una mujer que haya tenido solo una pareja sexual también puede infectarse
con
el virus. Esto es más probable que ocurra si ella tiene una pareja que ha tenido muchas parejas sexuales
o si su pareja es
un hombre que no ha sido
circuncidado (CDC,
2017).
Uso de condones: El uso de preservativos, llámese condones, no solo se usa para la
planificación familiar y evitar las enfermedades de transmisión sexual (ETS), sino que, coadyuva
en
la prevención del cáncer
de cuello uterino, proporcionando cierta protección contra el VPH;
pero no pueden
prevenir completamente
las infecciones. Según (OMS, 2015) un estudio encontró que cuando se
usan los condones correctamente
cada
vez
que se tiene sexo, éstos pueden reducir la tasa de infección con VPH en aproximadamente
70%, una de las razones por
las que los condones no pueden ofrecer protección total es porque no pueden cubrir todas las áreas del cuerpo que pueden
infectarse con VPH,
tal como la piel del área genital
o anal.
No fume: Evitar fumar es otra forma importante de reducir el riesgo de cáncer de cuello uterino (ACS, 2014).
Vacunarse:Hay vacunas disponibles para protegerse contra la infección del VPH. Todas estas vacunas ofrecen protección contra la infección de los subtipos 16 y 18 del VPH. Algunas también pueden ofrecer protección contra la infección de otros subtipos del VPH, incluyendo algunos tipos causantes de verrugas anales y genitales (Pérez, 2006).
Estas vacunas funcionan solamente para prevenir la infección contra el VPH (no son un
tratamiento de una infección ya existente). Por esta razón, para una
óptima eficacia, la vacuna
contra el VPH se debe aplicar antes de que una persona se exponga, es decir, preferiblemente antes
de que la persona
sea sexualmente activa (ACS,
2014).
Conclusiones.
El cáncer de
cérvix o de cuello uterino definitivamente es una patología que afecta a millones de mujeres a nivel mundial, lo interesante de notar es que hoy en día aproximadamente
la mitad son infiltrantes y la otra mitad intra epiteliales, y
cuando se miran las curvas de
tendencias se observa
que
desde alrededor del año 1996 se produce una disminución progresiva
de la
incidencia de las lesiones
infiltrantes
y un incremento
de
registro
de
lesiones
intra epiteliales de alto grado en Ecuador (Pignataro, 2015). A pesar de los
esfuerzos que se han hecho
en
materia educativa para formar a las mujeres a temprana edad sobre el padecimiento de este
tipo
de enfermedad, se sigue observando un importante número de casos avanzados y la
mortalidad aún es alta, lo que significa que hay un significativo grupo de mujeres a las que el mensaje de las campañas aún no le llega y que la terapéutica actual a pesar de su sofisticación en estos casos
no es totalmente efectiva (Dr.
Pignataro, 2008).
Por otro lado, la aparición en el mercado de
la vacuna contra VPH introduce
un nuevo elemento en la lucha contra el CCU, pese a ser una vacuna de uso profiláctico y no terapéutico cuyo costo en Ecuador es de $510, las 3 dosis necesarias (Pignataro, 2015). Sin embargo, es
importante mantener las estrategias de prevención y detección precoz, buscando la manera de tener un mayor alcance (CDC, 2017). De igual manera
se considera prudente contar con un
sistema integrado que aproveche la infraestructura sanitaria ya
existente, permitiendo un trabajo
conjunto de las diferentes
instituciones que
trabajan en
el tema (ACS,
2014).
Bibliografía.
ACS. (2014). ¿Qué es cáncer de cuello uterino
(cervical)? Georgia: Sociedad Americana Contra
el Cáncer.
CDC. (2017). El virus del papiloma humano (VPH) y el cáncer. Atlanta: Centers for Disease Control and Prevention.
Dávila Gómez, H., García Valdés,
A., & Álvarez Castillo, F. (2010). Cáncer de cuello uterino. Revista Cubana de Obstetricia y Ginecología, 36(4), 603-612.
MedlinePlus. (2015). Cáncer cervical. Bethesda: Información de Salud de la Biblioteca Nacional de Medicina.
OMS. (2015). Papilomavirus humanos (PVH) y cáncer cervicouterino. Ginebra: Organización Mudial de la Salud.
Pérez, M. (2006).
Ginecología Oncológica
Pelviana. Primera
Parte.
La Habana:
Editorial Ciencias Medicas.
Pignataro,
M. (2015). Cáncer de Cuello Uterino
en el
Ecuador. Medicos Ecuador, 15(2), 15-30.


