
Becquer Humberto
Suarez Coba a; Patricia Elisabeth Borja Tapia b;
Mayra
Alexandra Vela
Chasiluisa c; Carlos Fabián
Ontaneda Tenesaca
d
Diagnóstico y manejo del
síndrome de ovario poliquístico
Diagnosis and management of the
poliquistic ovary syndrome
Revista Científica
Mundo de la Investigación
y el Conocimiento.
Vol. 3 núm.3, septiembre,
ISSN: 2588-073X, 2019, pp. 970-1004
DOI: 10.26820/recimundo/3.(3).septiembre.2019.970-1004
URL: http://recimundo.com/index.php/es/article/view/557
Código UNESCO: 3205 Medicina Interna
Tipo de Investigación: Artículo de Revisión
Editorial Saberes del
Conocimiento
Recibido: 15/05/2019 Aceptado: 23/06/2019 Publicado:
30/09/2019
Correspondencia: bec.suarez70@gmail.com
a. Especialista en Atención Primaria de la Salud; Especialista en Gerencia y Planificación Estratégica de Salud;
Especialista
en
Medicina Familiar y Comunitaria; Doctor en Medicina y Cirugía; Investigador Independiente; Guayaquil, Ecuador; bec.suarez70@gmail.com
b. Magister en Seguridad y Prevención de Riesgos del Trabajo; Diploma Superior en Desarrollo Local y Salud;
Especialista en Medicina Familiar y Comunitaria;
Doctor en Medicina y Cirugía; Investigador Independiente;
Guayaquil, Ecuador; patricia-borja@hotmail.com
c. Magister en Salud Publica; Especialista en Gestión de Proyectos en Salud; Diploma Superior en Promoción y
Prevención de la Salud; Especialista en Medicina Familiar y Comunitaria; Doctora en Medicina y Cirugía;
Investigador Independiente; Guayaquil, Ecuador; dramayravelach@hotmail.com
d. Especialista de Primer Grado en Medicina General Integral; Doctor en Medicina; Investigador Independiente; Guayaquil, Ecuador; carlosontaneda_20@yahoo.es
RESUMEN
El síndrome
de ovario poliquístico (SOP) es un trastorno
endocrino metabólico altamente
prevalente y se considera en la actualidad
una patología familiar. Su presencia debe sospecharse en cualquier adolescente o mujer en edad reproductiva con hirsutismo u otras manifestaciones cutáneas de hiperandrogenismo, irregularidades menstruales y obesidad. El síndrome de ovario poliquístico es un diagnóstico de exclusión y por lo tanto, debe diferenciarse de los cambios fisiológicos propios de la edad y
de otros trastornos hiperandrogénicos que requieren de una
terapia específica. El diagnóstico oportuno
es importante ya que este síndrome se asocia a riesgos reproductivos, oncológicos y
metabólicos. El abordaje diagnóstico implica ciertas
dificultades en relación al momento de presentación de los síntomas y la tendencia actual es considerarlo
como un diagnóstico de exclusión, empleándose
los cuatros fenotipos propuestos en
Rotterdam, lo que
implica
que
estas pacientes deben ser diagnosticadas y
tratadas oportunamente, necesitan ser informadas y educadas sobre su patología. El tratamiento de esta enfermedad debe iniciarse
siempre con la corrección de
las alteraciones metabólicas, la aparición
de sus síntomas puede estar condicionada por el medio ambiente y
la herencia genética actuando sobre etapas tempranas de la vida. Existen varios fenotipos de SOP, entre los que se encuentran:
los criterios de Rotterdam (2003): Obesidad con hiperandrogenismo y poliquistosis, poliquistosis
y obesidad sin hirsutismo clínico, obesidad e hirsutismo sin poliquistosis asociada, y finalmente poliquistosis e
hiperandrogenismo sin obesidad, por orden de
prevalencia. Existen numerosas
complicaciones asociadas a
esta entidad, como pueden ser
cambios en el humor,
hígado graso no
alcohólico, aumento de riesgo cardiovascular, aumento
del
riesgo del cáncer de endometrio y otros. En los últimos años se ha podido establecer, que este trastorno no sólo está limitado a la mujer en etapa reproductiva, sino que puede manifestarse desde el período prepuberal y quizás antes.
Palabras Claves: Abordaje Diagnóstico;
Ovario Poliquístico; Hiperandrogenismo; Irregularidades Menstruales; Obesidad;
Consenso de ROTTERDAM.
ABSTRACT
Polycystic ovary syndrome (PCOS) is a highly prevalent metabolic endocrine disorder and is
currently considered a family pathology. Its presence should be suspected in any adolescent or
woman of reproductive age with hirsutism or other cutaneous manifestations
of hyperandrogenism,
menstrual irregularities
and
obesity. Polycystic ovarian syndrome is a diagnosis of exclusion and therefore, it must be distinguished from the physiological changes of
age
and other hyperandrogenic disorders that require specific therapy. Timely
diagnosis is important since this syndrome is associated with reproductive, oncological and metabolic
risks. The diagnostic approach implies certain difficulties in relation to the time of presentation of the symptoms and the current tendency
is to consider it as a diagnosis of exclusion, using the four
phenotypes proposed in Rotterdam, which implies that these patients should be diagnosed and
treated in a timely manner, they need to be informed and educated about their pathology. The
treatment of this disease should always begin with the correction of metabolic alterations, the appearance
of its symptoms may be conditioned by the environment and genetic inheritance acting on early stages of life. There are several PCOS phenotypes, among
which are: the
Rotterdam criteria (2003): Obesity with hyperandrogenism and polycystic disease, polycystic disease
and obesity without
clinical hirsutism, obesity and
hirsutism without associated polycystic disease, and finally polycystosis and hyperandrogenism
without obesity, in order of
prevalence. There are numerous complications associated with this entity, such as changes in
mood, non-alcoholic fatty liver, increased cardiovascular risk, increased risk of endometrial cancer and others. In recent years it has been established that this disorder is not only limited to
women in the reproductive stage,
but can manifest itself from the prepubertal period and perhaps
earlier.
Key
Words: Diagnostic Approach; Polycystic Ovary; Hyperandrogenism; Menstrual
Irregularities; Obesity; ROTTERDAM Consensus.
Introducción.
En 1935, Stein y
Leventhal denominaron síndrome de ovarios poliquísticos (SOP) a un
cuadro
clínico caracterizado por la presencia de ovarios con pequeños quistes, amenorrea,
hirsutismo y obesidad. Inicialmente fue llamado síndrome
de Stein Leventhal, y en la actualidad
como hiperandrogenismo ovárico funcional.
(Calletano, 2016). Esta patología,
representa un grave problema de salud pública, y
la más común de los desórdenes endocrinos en mujeres en
edad reproductiva, puesto que es heterogénea y se encuentra caracterizada por anovulación
crónica hiperandrogénica, secundaria a una disfunción ovárica intrínseca y tiene un fuerte componente genético.
El Síndrome de Ovario Poliquístico, afecta a un 4-10 % de la
población femenina en edad fértil; pero se ha hallado ovario poliquístico (OP) en 24 % de las niñas entre 3 y
18 años. Las adolescentes
que acuden a consulta por trastornos menstruales, hirsutismo (presente hasta en el
80 % de los casos),
obesidad o la presencia ultrasonográfica accidental de SOP, muchas veces
son valoradas por separado entre endocrinólogos, ginecólogos o internistas sin la debida visión
integral de
riesgo vascular,
en
respuesta a la insulinoresistencia
(IR)
piedra angular
del
síndrome metabólico (SM) y
presente también
en el SOP. Por tal razón, a pesar del tiempo transcurrido
desde la primera descripción del SOP por Stein y Leventhal,
aún es motivo de controversia
cuáles son los elementos clínicos, hormonales y ecográficos que mejor definen la entidad. (Calletano,
2016)
Imagen N° 1. Síndrome de Ovario
Poliquístico
Fuente: (Calletano,
2016).
Para el año de
1990,
el National Institutes of Health (NIH) lo definió como la "presencia
de hiperandrogenismo asociado a
anovulación crónica sin
otra causa específica de
enfermedad
adrenal o hipofisiaria que
curse con irregularidades menstruales o exceso de andrógenos", sin
considerar el aspecto morfológico de los ovarios. (Pereira, 2016). Posterior a ello, la Sociedad
Europea de Reproducción y
Embriología (ESHRE) y la Sociedad Americana de Medicina Reproductiva
(ASRM) en Rotterdam (2003), propuso una nueva definición del síndrome:
oligovulación y/o anovulación, hiperandrogenismo clínico y/o bioquímico e
incorporó la presencia de morfología de ovarios poliquísticos (MOP)
a través de la
ultrasonografía.
En términos generales, el síndrome
de ovario poliquístico (SOP) es y ha representado un trastorno
endocrino
metabólico altamente
prevalente y
se considera en la actualidad
una
patología familiar. Su presencia debe sospecharse en cualquier adolescente o mujer en edad reproductiva con hirsutismo u otras manifestaciones cutáneas de hiperandrogenismo, irregularidades menstruales y
obesidad. Esta patología representa amerita de un diagnóstico
oportuno, el cual debe diferenciarse de los cambios fisiológicos propios de la edad y de otros
trastornos hiperandrogénicos que requieren de una
terapia específica, debido a
que se asocia a
riesgos reproductivos, oncológicos y
metabólicos, siendo necesario que su tratamiento se asocie con la corrección de las alteraciones metabólica. (Pereira, 2016).
Tipo de investigación
Dentro de
toda práctica investigativa, se precisan acciones de carácter metodológico mediante las cuales, se logra conocer y proyectar los eventos posibles
que la determinan, así
como las características que
hacen del acto científico un proceso interactivo ajustado a una realidad posible de
ser interpretada. En este sentido, se puede
decir, que
la presente investigación corresponde
al
tipo documental, definido
por (Dávila, 2012), “se ocupa del estudio de problemas
planteados a nivel teórico, la información requerida para abordarlos se encuentra básicamente en
materiales impresos, audiovisuales y /o
electrónicos”. (p.41).
En consideración a esta definición, la orientación metodológica permitió la oportunidad de cumplir con una serie de actividades inherentes a la revisión y lectura de diversos documentos donde se encontraron ideas explicitas relacionadas con los tópicos encargados de identificar a cada característica insertada en el estudio. Por lo tanto, se realizaron
continuas interpretaciones
con
el claro
propósito de revisar aquellas apreciaciones o investigaciones propuestas por
diferentes investigadores, para luego dar la respectiva
argumentación a los planteamientos, en función
a las necesidades encontradas
en la indagación.
Fuentes documentales
El análisis correspondiente
a las características que
predomina en el tema seleccionado, llevan a incluir diferentes fuentes documentales encargadas de darle el respectivo apoyo y en ese sentido cumplir con la valoración de
los hechos a fin de generar nuevos criterios que
sirven de referencia a otros
procesos investigativos. Para (Arias, 2010), las
fuentes documentales incorporadas en la
investigación documental o bibliográfica, “representa
la suma de materiales sistemáticos que son revisados
en forma rigurosa y profunda para llegar a un análisis del
fenómeno”. (p.41). Por lo tanto, se procedió a cumplir con la realización
de una lectura previa
determinada por encontrar aquellos aspectos estrechamente
vinculados con la “DIAGNÓSTICO
Y MANEJO DEL SÍNDROME DE OVARIO POLIQUÍSTICO” para luego explicar mediante un desarrollo las respectivas
apreciaciones
generales de importancia.
Técnicas
para la Recolección de la Información
La conducción de
la investigación para ser realizada
en
función a las particularidades que determinan a
los estudios documentales, tiene como fin el desarrollo de
un conjunto de acciones
encargadas de llevar a la selección de técnicas estrechamente vinculadas con las características del estudio. En tal sentido, (Arias Ob cit) refiere, que es “una técnica particular para aportar
ayuda a los procedimientos de selección de las
ideas
primarias y secundarias”.
(p. 71).
Por ello, se procedió a la
utilización del subrayado, resúmenes, fichaje, como parte básica para la revisión y selección de los documentos
que presentan el contenido teórico. Es decir, que
mediante su aplicación de estas técnicas se
pudo llegar
a recoger
informaciones en cuanto a
la revisión bibliográfica
de
los
diversos elementos encargados
de orientar el
proceso
de investigación. Tal como lo expresa, (Arias Ob cit) “las técnicas documentales proporcionan las herramientas esenciales y determinantes para responder a los objetivos formulados y llegar a resultados efectivos” (p. 58). Es decir, para responder con eficiencia
a las necesidades
investigativas, se introdujeron como técnica de recolección el método inductivo, que hizo posible llevar a cabo una
valoración de
los hechos de forma particular para llegar a
la explicación desde una visión general.
Asimismo, se emplearon las técnicas de análisis de información para
la realización de la investigación que
fue ejecutada
bajo la dinámica
de aplicar diversos elementos encargados de determinar el camino a
recorrer
por el estudio, según, (Arias, Ob cit) las técnicas de procesamiento de datos en los estudios documentales “son las encargadas de
ofrecer al
investigador la visión o pasos que debe cumplir durante
su ejercicio, cada una
de ellas debe estar en correspondencia con el nivel a emplear” (p. 123). Esto indica, que para llevar a cabo el
procesamiento
de
los datos obtenidos, es necesario establecer
las técnicas que
serán seleccionadas, destacándose
en
este caso, de manera particular: fichas de resumen, textual,
registros descriptivos entre otros, los mismos se deben ajustar al
nivel
que ha sido seleccionado.
Resultados.
Síndrome de ovario
poliquístico
El síndrome
de ovario poliquístico (SOP) es un trastorno que se caracteriza por la
aparición de
varios quistes dentro del ovario produciéndose una alteración que incrementa
los niveles de hormonas masculinas (andrógenos) y provoca la aparición de acné, caída de cabello e
hirsutismo (excesiva vellosidad) sin saber las verdaderas causas. (De Santis, 2017). Hasta el momento se desconoce la causa exacta del SOP, pero se sabe que los antecedentes familiares son un factor de riesgo importante para su aparición ya que la mayoría de las pacientes son hijas de mujeres que han tenido este trastorno. Cuando se produce una alteración hormonal los períodos menstruales se tornan irregulares, escasos o pueden desaparecer, además la falta de ovulación genera infertilidad. Más de la mitad de las mujeres con este problema de salud tiene problemas para lograr embarazarse .
Fisiopatología
En la compleja fisiopatología del síndrome de ovario poliquístico,
destacan al menos tres tipos de alteraciones interrelacionadas entre sí: una
disfunción neuroendocrina (hipersecreción de
LH), un trastorno metabólico (resistencia insulínica e hiperinsulinemia)
y una disfunción de la
esteroidogénesis y
de la foliculogénesis ovárica. Esta patología representa una disfunción
euroendocrina y caracteriza por un aumento de la secreción de LH y una secreción de FSH normal o disminuida. (De Santis, 2017). En estas pacientes se ha observado un aumento de la
amplitud y
frecuencia de los pulsos de LH, lo que reflejaría un aumento
de los pulsos del factor
liberador de
gonadotrofinas (GnRH). No se
han identificado alteraciones en neurotransmisores
específicos que expliquen este trastorno y
las evidencias actuales sugieren que se trataría
probablemente de una disfunción hipotalámica secundaria a los niveles elevados de
andrógenos e
insulina
Disfunción Metabólica
Está representada principalmente
por una RI periférica que se expresa por una
hipersecreción de insulina. Esta a su vez, promueve una mayor secreción de andrógenos por el ovario y las suprarrenales; estimula la secreción de LH y además disminuye la síntesis hepática
de la SHBG (globulina trasportadora
de hormonas sexuales) con lo cual aumenta la fracción libre
y actividad biológica de los andrógenos. De acuerdo a estudiOS, la hipersecreción de insulina se manifiesta desde la pubertad temprana y precede al hiperandrogenismo bioquímico. El
mecanismo por el cual se
genera
una resistencia insulínica en el síndrome de ovario poliquístico no está claro. En estas pacientes se ha establecido, que no habría
una alteración del receptor de insulina ni del número de ellos sino que de los eventos post-receptor en cualquier punto de la señalización insulínica. (De Santis,
2017).
En el síndrome de ovario poliquístico
semejante a lo descrito en la diabetes 2, la
RI precede a la disminución
de la tolerancia a la glucosa. No todas las pacientes con SOP y RI desarrollan una intolerancia a la glucosa y una diabetes tipo 2, por lo que se ha sugerido que en
estos casos, debe coexistir
una disfunción de la célula
â-pancreática
la cual podría ser
condicionada por el mismo defecto que genera
la resistencia insulínica o por otros
factores. En la minoría
de los casos (20-30 %), el SOP puede manifestarse
sin resistencia insulínica, lo que
se debería a que por ser
una
enfermedad
multigénica compleja no
siempre se heredan
conjuntamente genes asociados a RI con genes asociados a la disfunción reproductiva.
(De Santis,
2017). Estas disfunciones se definen
de la siguiente forma:
Disfunción de la esteroidogénesis ovárica/suprarrenal
Es un pilar fundamental en este síndrome y se caracteriza por una alteración de la biosíntesis de los andrógenos, la cual tanto en el ovario como en la suprarrenal está determinada por la actividad de una enzima denominada citocromo P450c17. En pacientes con síndrome
de ovario poliquístico la actividad de esta enzima está aumentada, lo que
lleva a una mayor producción de andrógenos ováricos y adrenales. El aumento de los andrógenos intraováricos, alteran el desarrollo de los folículos y
la ovulación. (De Santis, 2017) El hiperandrogenismo adrenal funcional está presente en alrededor del 50% de las mujeres con síndrome de ovario
poliquístico, y se expresa por una elevación moderada de DHEAS. Se ha propuesto que la
disfunción de esta enzima (P450c17) sería exclusiva del síndrome de ovario poliquístico
pudiendo ser un evento primario o secundario al exceso de LH y/o insulina; la cual potenciaría esta disfunción (18). Además, cabe destacar que el tejido adiposo juega un papel preponderante en la fisiopatología del SOP ya que tiene una función esteroidogénica intrínseca y es un tejido blanco para los
andrógenos
Disfunción de la
foliculogénesis
Se ha podido establecer, mediante estudios ultrasonográficos y biopsias
ováricas, que las
pacientes con SOP presentan un pool de
folículos en crecimiento 2 a 3 veces superior que
las mujeres sanas. La histología del síndrome
de ovario poliquístico se caracteriza por un aumento de
folículos preantrales y
antrales pequeños y un mayor reclutamiento folicular. Esta situación se acompaña además de
una detención del proceso de selección folicular, lo que explica la ausencia
de ovulación. Por lo tanto, en el síndrome
de ovario poliquístico habría mayor reclutamiento y una menor selección, lo que mantiene un aumento del pool de folículos en crecimiento productores de andrógenos. (De Santis,
2017)
En los últimos años se ha propuesto que la Hormona Antimülleriana (AMH) podría ser
utilizada como
un marcador sérico de la reserva folicular. La AMH es una glicoproteína dimérica miembro de la superfamilia TGFâ, producida exclusivamente por las células de la granulosa en
la mujer. Su concentración es independiente de las gonadotrofinas y por
lo tanto refleja la reserva
ovárica en cualquier momento de
la vida de la mujer.
Además, recientemente
hemos podido establecer
que las hijas de mujeres con síndrome de ovario poliquístico tienen niveles
significativamente mayores de AMH desde la
infancia temprana (2 a
3 meses de vida) hasta la
peripubertad, lo que sugiere que estas niñas nacen con una masa de folículos aumentada, lo que podría constituir un eslabón
para el desarrollo
ulterior de SOP. (De Santis, 2017)
Etiopatogenia
El síndrome
de ovario poliquístico tiene una base genética y
puede comprometer a otros
miembros de la familia. Tanto las hijas como las hermanas así como los hijos y los hermanos del
caso índice pueden manifestar algún rasgo fenotípico de este síndrome, que
es
considerado en la
actualidad una enfermedad familiar multigénica compleja que afecta además al varón. Entre
los factores ambientales destacan la obesidad y
los eventos que ocurren en la vida intrauterina
(hiperandrogenismo, diabetes gestacional y
sobrepeso de la madre durante el embarazo). Por lo
tanto, es de suma importancia el manejo adecuado de
la embarazada, ya que
estudios epidemiológicos y clínicos sugieren una relación entre el ambiente prenatal y el riesgo de desarrollar enfermedades metabólicas
durante la edad
adulta. (De Santis,
2017).
Diagnóstico del
ovario poliquístico
Criterios Diagnósticos
El
síndrome de ovario poliquístico (SOP), también denominado hiperandrogenismo
ovárico funcional o anovulación crónica hiperandrogénica, es una disfunción endocrino- metabólica
de alta prevalencia. Es la causa más común de
hiperandrogenismo con una incidencia de un
3% tanto en mujeres adolescentes
como adultas. Se
estima,
que está presente en el 75%
de las mujeres hirsutas y en el 10% de las mujeres premenopaúsicas. En los últimos años se ha
podido establecer, que este trastorno no sólo está
limitado a la mujer en etapa reproductiva sino
que puede manifestarse desde el
período prepuberal y quizás antes. (Balledero, 2015)
Su etiología es incierta y
se manifiesta por síntomas y
signos variados que afectan a cada mujer en forma
particular. Entre
ellos destacan las irregularidades menstruales, las manifestaciones cutáneas
del
hiperandrogenismo, la obesidad,
la infertilidad, la resistencia
insulínica (RI) y el aspecto poliquístico de los ovarios en la ultrasonografía.
El diagnóstico de SOP
es particularmente importante debido
a que
identifica riesgos
metabólicos y cardiovasculares así como el potencial reproductivo de estas pacientes. Lo anterior implica que las pacientes en las cuales se establece el diagnóstico de SOP deben ser informadas y
educadas respecto a su patología, deben ser diagnosticadas y
tratadas oportunamente y deben ser controladas en forma
prolongada. (Balledero,
2015).
Tabla
N° 1. Parámetros utilizados
para la evaluación
de los distintos criterios de
SOP
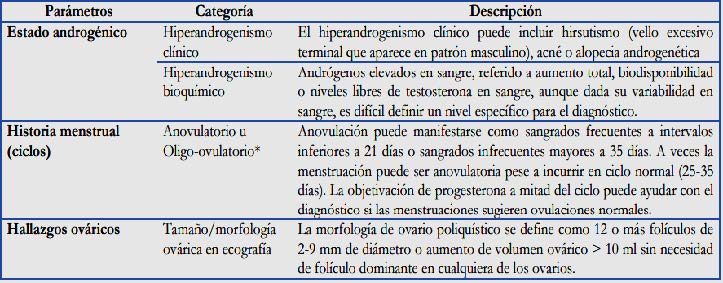
Fuente: (Balledero,
2015).
Siguiendo las bases de lo señalado anteriormente,
se establece que existen diferentes
parámetros que son utilizados en el diagnóstico
del Síndrome de Ovarios Poliquísticos; entre
ellos
se encuentran:
Consenso de
NIH, 1990
No fue recién hasta 1990 en que se reunió un grupo de expertos y confeccionaron la
primera definición clínica de SOP. Esta fue realizada por la NIH en Bethesda, Maryland en Estados Unidos. En este consenso, SOP fue definido,
en orden de
importancia como: 1) hiperandrogenismo clínico o de laboratorio junto con; 2) anovulación crónica; y
3) exclusión de otros
síndromes. La morfología de los ovarios no era parte de los criterios diagnósticos, sólo refería que podían
sugerirlos. (Balledero,
2015).
De
estos criterios no fue especificado qué significaba y
cómo se medía el hiperandrogenismo clínico o de laboratorio. Tampoco, fue establecido, cuáles andrógenos medir, ni que características clínicas serían diagnósticas, debido a que los
mismos se basaron en su mayoría en opiniones y
no en evidencia científica. Con el tiempo cada vez se hacía más evidente que la expresión clínica de este síndrome era más amplia y variada que la presentada en el
consenso de la NIH, y
que
la morfología del ovario era consistente en la mayoría de las mujeres
con SOP. (Balledero,
2015).
Consenso de
ROTTERDAM, 2003
Pasaron 15 años desde este primer consenso cuando surge un segundo. Este es el creado
en
el año 2003 en Rotterdam, por la ESHRE (European Society for Human Reproduction and Embriology) y la ASRM (American Society
for
Reproductive Medicine).Se consideraron tres
criterios diagnósticos, debiéndose cumplir dos de ellos para
realizar el diagnóstico. Los criterios eran: 1) oligo o anovulación; 2) hiperandrogenismo clínico y/o de laboratorio; y 3) ovarios
poliquísticos. (Balledero, 2015).
Gráfica
N° 1. Diagnóstico de SOP según criterios, en mujeres
en
edad reproductiva atendidas
en el
servicio de ginecología
del
Hospital Alemán Nicaragüense entre Enero del 2009
y Diciembre del
2014.
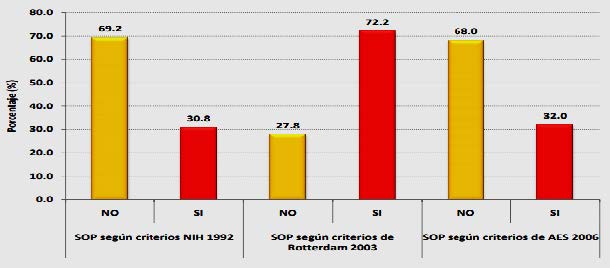
Fuente: (Balledero,
2015).
En este consenso se
reconoció la
existencia de fenotipos de
SOP
con ciclos regulares, y fenotipos sin hiperandrogenismo. Se incluyó la morfología ecográfica
como uno de
los criterios diagnósticos; con ello se
definen 4 fenotipos diferentes. Debían al igual que
en
NIH, excluirse otras patologías que provocaran hiperandrogenismo, entre
las cuales menciona hiperplasia suprarrenal congénita, síndrome de Cushing y tumores secretores de andrógenos. Además, indica que
se debe descartar hipogonadismo hipogonadotrópico,
hiperprolactinemia
Tabla N°2. Fenotipos del SOP según consenso ROTTERDAM 2003

Fuente: (Balledero,
2015).
Los subfenotipos basados
en los criterios de Rotterdam son:
· Subfenotipo
A:
Oligo-ovulación,
hiperandrogenismo
clínico
o
de
laboratorio,
eco
compatible con SOP.
· Subfenotipo
B: Oligo-ovulación,
hiperandrogenismo
clínico o de laboratorio.
· Subfenotipo
C: Hiperandrogenismo clínico
o de laboratorio, eco compatible con SOP.
· Subfenotipo
D: Oligo-ovulación,
eco
compatible con SOP.14
Los elementos clínicos más importantes a considerar son: hirsutismo, alteraciones menstruales (amenorrea, oligomenorrea), acné, obesidad, complicaciones en el embarazo (aborto
recurrente, diabetes gestacional, preeclampsia), aumento
del riesgo cardiovascular, hiperplasia y cáncer
de endometrio, infertilidad, hiperprolactinemia, alopecia, acantosis nigricans, trastornos del sueño y síntomas neuropsiquiátricos, no existiendo elementos médicos específicos del SOP.
Una correcta historia clínica, la exploración física, algunas determinaciones de laboratorio y la ecografía, serán las bases para poder aplicar los vigentes criterios diagnósticos de Rotterdam y excluir otras enfermedades. (Balledero, 2015)
Consenso de
la AES (2006)
En el año 2006 la Sociedad de Exceso de Andrógenos (AES)
realizó una declaración acerca de los criterios para diagnosticar SOP, describiendo como característica fundamental que el SOP es un síndrome
predominantemente hiperandrogénico. Además se consideró que
SOP
era definido por todos aquellos fenotipos que
aumentaban potencialmente
el riesgo de
insulino- resistencia
y alteraciones metabólicas.
Con
ello
sugieren
que
el exceso
de
andrógenos
se
incorpore como criterio diagnóstico
obligatorio, ya que el fenotipo descrito por Rotterdam que no tenía
esta característica, no ha
demostrado tener mayor riesgo metabólico. En el fenotipo con hiperandrogenismo pero ovulatorio, se mantiene
elevado el riesgo con respecto a la población general, pero es menor que el fenotipo con hiperandrogenismo y oligoanovulación. (Balledero,
2015)
Tabla N° 3. Fenotipos de síndrome ovario poliquístico según AES 2006

Fuente: (Balledero,
2015)
Tabla N° 4. Diagnóstico de SOP
según criterios, en
mujeres en
edad reproductiva
atendidas en el servicio
de
ginecología
del Hospital Alemán Nicaragüense entre Enero del 2009 y Diciembre del 2014.
.
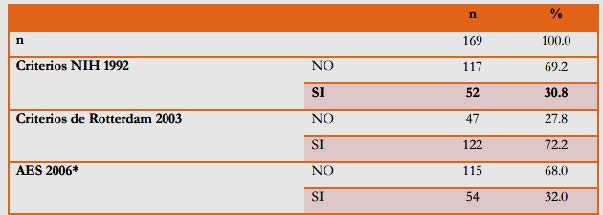
Fuente: (Corett, 2015).
El consenso AES
2006
propone la medición del
hirsutismo mediante
una
escala o Ferriman-Gallwey, junto con un punto de corte para definir hiperandrogenismo (puntaje para percentil mayor a 95, que corresponde entre 6 y 8 según la población). Tomando en cuenta esta recomendación, según la evidencia reportada en los expedientes clínicos de las pacientes en estudio la proporción de SOP usando los criterios AES 2006 sería de 7%. (Corett, 2015)
Así definen criterios diagnósticos, consistentes en 1)
hiperandogenismo clínico y/o
laboratorio; 2) trastornos menstruales y/u ovarios de morfología poliquística; 3) exclusión de
otros desórdenes. Se debe
cumplir cada punto por separado. En este caso, se
definen 3 diferentes
fenotipos. Para hiperandrogenismo clínico mantiene
al hirsutismo como manifestación central,
dando como referencia que según los criterios de NIH aproximadamente 60% de las pacientes
con
SOP lo presentarían. Se propone
por primera vez en un consenso una
escala de medición de éste,
el puntaje
de Ferriman-Gallwey,
junto con
un
punto
de
corte para definir hiperandrogenismo (puntaje para percentil mayor a 95, que corresponde entre 6 y 8 según la
población). No obstante, se reconoce que las escalas usadas para
esta medición son subjetivas.
(Corett, 2015).
Gráfico N° 2. Frecuencia según
tipo de componente del SOP
en mujeres en edad reproductiva atendidas en
el servicio de ginecología del Hospital Alemán Nicaragüense entre Enero del 2019 y Diciembre del 2014.
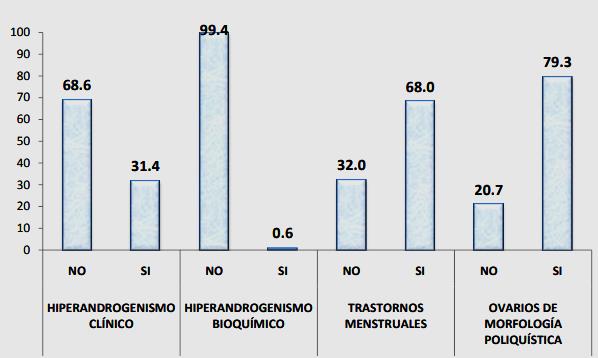
Fuente: (Corett, 2015)
De igual manera, los criterios manejados
para desarrollar diagnósticos son clasificados por especialistas
de la siguiente forma:
Diagnóstico en Adultos: el síndrome
de ovario poliquístico es un síndrome
de etiología compleja, y escasamente comprendida. Para el diagnóstico en adultos se realiza cumpliendo dos de los
tres criterios: hiperandrogenismo, ovarios poliquísticos (objetivados mediante técnica ecográfica)
o disfunción ovárica. Se
deben excluir
las entidades que en su desarrollo natural de
enfermedad presenten clínica
que pueda solaparse, como las afecciones
tiroideas, hiperprolactinemia e
hiperplasia suprarrenal congénita (mayormente déficit primario de la
21 hidroxilasa). Los criterios más utilizados para el diagnóstico son los de Rotterdam, aunque es
frecuente usar otros
criterios diagnósticos. (Corett,
2015).
Diagnóstico en Adolescencia: la mayoría
de guías europeas recomiendan realizar el
diagnóstico de síndrome de ovario poliquístico ante
la
presencia de clínica sugestiva y/o exámenes analíticos compatibles. El morfotipo de SOP y los síntomas anovulatorios no son suficientes para realizar el diagnóstico, dado que dichos síntomas son habituales durante la maduración reproductiva. Tampoco se ha demostrado que el criterio ecográfico de los criterios de Rotterdam no se puede extrapolar a la adolescencia al no haber sido validado en este grupo poblacional. Durante el primer año tras la menarquia hasta el 85% de los ciclos menstruales son anovulatorios, disminuyendo progresivamente hasta el 25% de ciclos anovulatorios a partir del sexto año tras la misma. Estos ciclos anovulatorios se suelen asociar a aumento de LH en plasma. (Corett, 2015)
Diagnóstico en Menopausia y Perimenopausia:
aunque hay no criterios diagnósticos
específicos para las mujeres en la etapa de menopausia y perimenopausia, sí que se puede realizar diagnóstico de presunción en el contexto de historia objetivada de hiperandrogenismo y
oligoamenorrea
durante su etapa reproductiva. La presencia de morfotipo de
Síndrome de Ovario Poliquístico mediante ecografía
puede
sugerir dicho diagnóstico, aunque
es algo inhabitual en la mujer menopáusica. Existen pocos estudios específicos en este ámbito, además
del
problema asociado a la disminución del tamaño del ovario, contaje
folicular y niveles hormonales anti- Muller que se encuentra en este
tipo de pacientes. Tampoco
existen
niveles de referencia que
nos
indiquen los niveles adecuados de testosterona en este tipo pacientes, aunque sí que
debe descartarse un tumor productor de andrógeno en mujeres con niveles muy altos de testosterona.
(Corett, 2015)
Diagnóstico diferencial del SOP
Al
tener en cuenta los posibles diagnósticos diferenciales de esta patología, es de gran
utilidad tomar en cuenta los criterios diagnósticos
anteriormente mencionados y
pensar en otras causas que
las desencadenen.
1.
Hiperandrogenismo: Los
andrógenos son producidos tanto por
las glándulas
suprarrenales como
por
los
ovarios, a
través de
un eje de retrocontrol
en el
que están
involucradas hormonas producidas por el hipotálamo y la hipófisis. En este caso se deben tomar en cuenta las patologías a nivel central que pueden producir un exceso de hormonas que realicen
un retrocontrol positivo en la producción de
andrógenos, por ejemplo: la
presencia de un
prolactinoma, acromegalia o de
disfunción hipotalámica. Además, el hiperandrogenismo puede
darse por cualquier patología que involucre las glándulas suprarrenales encargadas de la producción más que todo de andrógenos débiles como la dehidroepiandrosterona (DHEA) y el sulfato de dehidroepiandrosterona (DHEAS), en este caso se
debe
tomar en cuenta
la hiperplasia suprarrenal
congénita no
clásica, el
síndrome
de
Cushing y los tumores
secretores de andrógenos. (Vega, 2015)
2.
Amenorrea/ Oligomenorrea: En
este caso se deben tomar en cuenta
todas las posibles
causas de amenorrea, recordando que el SOP puede estar
ligado al mismo estado de
hiperandrogenismo característico. Entre las
posibles causas de
amenorrea/ oligomenorrea probables se pueden enumerar la falla ovárica primaria anteriormente mencionada y la presencia de
hipotiroidismo. (Vega,
2015)
3. Hiperinsulinemia: Si bien esta entidad no es considerada dentro de los criterios
diagnósticos, constituye un hallazgo común en estas mujeres; por lo cual se deben tomar en
cuenta los antecedentes personales y
familiares de diabetes, así como los de enfermedad cardiovascular y
otras causas de hiperinsulinemia como la presencia de un insulinoma y defectos
genéticos en la acción de la insulina.
Dentro
de la
evaluación de
la paciente es indispensable una
historia clínica detallada donde se describan los antecedentes familiares y personales así como la evolución de la enfermedad. El examen físico debe incluir la búsqueda de hiperandrogenismo clínico y
de signos de hiperinsulinemia, siendo la acantosis nigricans un signo importante de
señalar. (Vega,
2015)
Aspectos clínicos
El cuadro clínico es muy polimorfo y varía de acuerdo a la edad de la paciente. Por lo general las manifestaciones clínicas se inician en el período perimenárquico con la
aparición de alteraciones menstruales en los dos tercios de las adolescentes principalmente
oligomenorrea (sangrados con intervalos mayores de
45 días o menos de 9 sangrados al año) alternados con
períodos de amenorrea secundaria
(ausencia de sangrado por lo menos en tres meses
consecutivos), las que cursan con buen nivel estrogénico y
responden con sangrado a la administración
de progesterona.
(Vega, 2015).
Ocasionalmente, se presentan
además
episodios
de metrorragia
disfuncional (sangramiento excesivo
fuera de ciclo) por
hiperplasia endometrial. En raras oportunidades, una
amenorrea primaria
(ausencia de menarquia
a los 16 años), una
adrenarquia prematura o una
pubertad precoz pueden ser el debut del cuadro clínico. En forma excepcional, las pacientes pueden presentar una eumenorrea. (Vega, 2015). Los trastornos menstruales se asocian frecuentemente a la obesidad por lo general de tipo androide y a manifestaciones del hiperandrogenismo siendo el hirsutismo la manifestación más clásica. El hirsutismo por lo general es discreto o moderado (entre 8 y 15 puntos en la escala de Ferriman y Gallowey), se
presenta en dos tercios de las pacientes, aparece después de la pubertad y progresa lentamente o se detiene alcanzada la madurez sexual. (Vega,
2015)
La virilización es rara y su presencia debe hacer sospechar otras etiologías como un tumor
secretor de andrógenos o una hiperplasia adrenal congénita. Entre
las manifestaciones
cutáneas del hiperandrogenismo, sólo el hirsutismo, el acné y
la alopecía han sido aceptadas por
ambos consensos como criterio diagnóstico
de hiperandrogenismo. La obesidad está presente en
alrededor de la mitad de las pacientes y
es
típicamente de tipo androide o “forma de manzana” (índice cintura/cadera > 0.85); por lo general se inicia en la niñez y se acentúa en la pubertad. En
las pacientes obesas y/o hiperinsulinémicas puede
observarse acantosis nigricans que es un marcador cutáneo de
resistencia insulínica, la que se presenta como una pigmentación verrucosa de
color pardo oscuro
que suele
observarse en
las zonas de pliegues.
(Vega, 2015)
De igual
forma, estas
pacientes
pueden adquirir un aspecto cushingoideo (obesidad central, dorso de búfalo y aumento de la grasa supraclavicular semejante a lo que se observa en
el
Cushing, pero sin atrofia muscular) o acromegaloideo (aumento del grosor de
los rasgos
faciales por efecto trófico de
la insulina, pero sin prognatismo) que
muchas veces obliga a
descartar estas patologías. El cuadro clínico constituido no regresa espontáneamente
(no se
mejora, sólo se compensa). Con
el tiempo van cambiando las
manifestaciones fenotípicas.
Durante la post- menarquía
y
edad reproductiva temprana predominan alteraciones reproductivas, mientras que durante la edad reproductiva tardía y peri-menopausia se acentúan las alteraciones metabólicas. Los riesgos a largo plazo derivan del hiperestrogenismo relativo (por falta de ovulación) el cual se asocia a cáncer endometrial y de la hiperinsulinemia crónica
(diabetes 2 y síndrome metabólico). (Vega,
2015)
Manejo
del ovario poliquístico
Existen tendencias terapéuticas que demuestran que, no existe
ninguna
prueba
para diagnosticar definitivamente el síndrome de ovario poliquístico. Es
probable que el médico comience con un análisis de tu historia clínica, incluso de tus períodos menstruales y
cambios de
peso. La exploración física consistirá en buscar signos de crecimiento excesivo del cabello, resistencia
a la insulina y acné. Luego, podría
recomendarle a la paciente:
1.- Examen pélvico.
El médico revisa de forma visual y manual tus órganos genitales
para detectar masas, bultos
u otras anomalías.
Imagen N°1.
Examen Pélvico
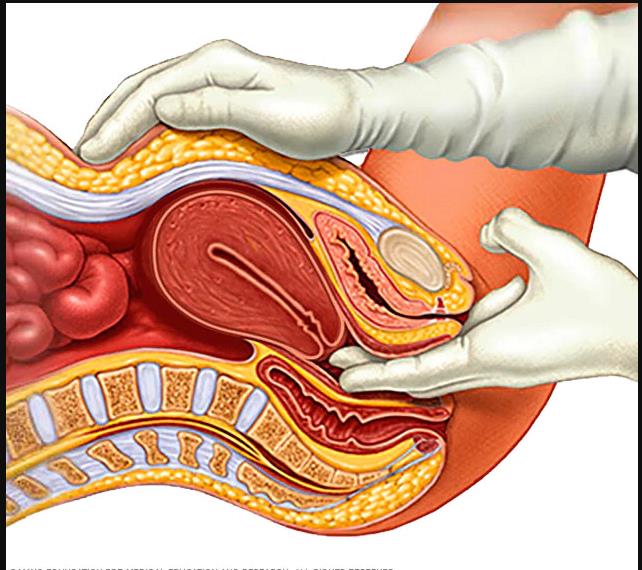
Fuente:
(Vega,
2015)
2.- Análisis
de
sangre. Se puede analizar la sangre para
medir los niveles hormonales. Esta prueba
puede excluir posibles causas de
anomalías
menstruales o exceso de
andrógenos que son similares al síndrome de ovario poliquístico. Podría
realizarte
un análisis de sangre adicional
para medir la tolerancia a la
glucosa y los niveles de colesterol y triglicéridos en
ayunas.
3.- Una ecografía. El médico examina la apariencia de los ovarios y el espesor del recubrimiento del útero. Un dispositivo con forma de varilla (transductor) se coloca en la vagina
(ecografía
transvaginal). El transductor emite
ondas sonoras que se
traducen en imágenes en una pantalla
de computadora.
Imagen N° 2. Ecografía Transvaginal
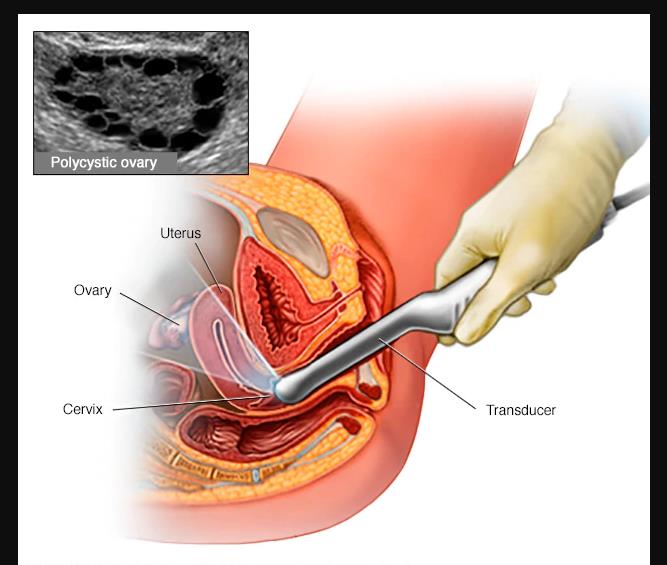
Fuente:
(Vega,
2015)
Por consiguiente, es importante comprender
que el manejo terapéutico del síndrome
debe tener en cuenta
la heterogeneidad
de fenotipos con SOP. Por lo tanto, se
requiere un enfoque
individualizado y seguimiento a estas mujeres durante toda su vida, con énfasis en corregir el hiperandrogenismo, los trastornos menstruales, las alteraciones metabólicas asociadas (obesidad
y RI) y la ovulación, en los
casos en que la mujer desee embarazo.
Tratamiento
Los criterios recomendados por el Instituto Nacional de Salud y la Sociedad de Exceso de Andrógenos enfatizan la importancia del exceso de
andrógenos en el diagnóstico
remarcando permitiendo identificar un fenotipo asociado a mayor riesgo de complicaciones metabólicas.
Entre las opciones terapéuticas podemos considerar un tratamiento no farmacológico, basado en
la reducción del peso en 5 % del peso inicial, la pérdida de grasa abdominal mejora el perfil endocrino y aumenta la probabilidad de la ovulación y el embarazo. Las dietas serán bajas en calorías y en grasa, junto con un compuesto con aminoácidos, extractos y antioxidantes. Estas disminuyen la resistencia a la insulina y adicionan vitamina D para ayudar con la fertilidad e
incorporar la actividad física por lo menos 90 minutos de actividad aeróbica a la semana. Si la pérdida de peso espontánea no se puede lograr con dieta y ejercicio, puede ofrecerse la cirugía
bariátrica. (Vega, 2015)
El tratamiento integral también debe considerar
medidas como consejería, apoyo psicológico, técnicas de meditación, relajación, educación preventiva y participación en grupos
de ayuda y acompañamiento familiar. La medicina alternativa incluye muchas modalidades, como la kinesiología, la
fitoterapia, la homeopatía, la reflexología, la acupresión, la acupuntura y la terapia de masaje. La acupuntura es la modalidad más común, pues parece tener beneficios
para los que sufren del SO al ayudar a regular y
gestionar sus períodos.
Sin embargo, también se ha demostrado su utilidad para ayudar en la pérdida de peso, dolores de cabeza y mejorar los estados
de ánimo.
Los métodos cosméticos
tradicionales incluyen el blanqueo, depilación,
afeitado, tratamiento químico y la electrólisis. El uso de fotodepilación láser de alejandrita se usa para el
hirsutismo generalizado, para el tratamiento
tópico y existe clorhidrato de eflornitina al 13,9
%.15 Por su parte, el tratamiento
farmacológico debe ser individualizado y se usará no solo pensando
en la
sintomatología,
aspectos reproductivos,
efectos indeseables, tiempo
de exposición del fármaco sino también en el factor
económico. El citrato de clomifeno constituye uno de
los tratamientos de primera línea
para la inducción de
la ovulación. La metformina es un fármaco sensibilizador de insulina, esta biguanida se utiliza actualmente como un antidiabético oral. La metformina puede ser más eficaz en mujeres con síndrome de ovario poliquístico (PCOS), que son no obesos. (Vega, 2015)
Las
tiazolidinedionas (TZD) son otra clase de fármacos sensibilizantes a la insulina que
se han estudiado en mujeres con síndrome de ovario poliquístico (troglitazona, rosiglitazona y
la pioglitazona). Los inhibidores selectivos de la aromatasa, como anastrozol y
letrozol son prometedores nuevos agentes inductores de la
ovulación. Los glucocorticoides como la
prednisona y dexametasona, se han utilizado para inducir la ovulación. Sin embargo, por sus potenciales efectos adversos sobre la sensibilidad a la insulina, debe evitarse su uso prolongado. Las gonadotropinas constituyen la segunda
línea posible de la terapia después de
la resistencia al
citrato de
clomifeno, estas son las gonadotropinas
exógenas. El principal inconveniente de las gonadotropinas es que provocan el desarrollo de folículos múltiples. Ello aumenta el riesgo de síndrome de hiperestimulación ovárica (SHO) y embarazos
múltiples. (Vega, 2015)
La diatermia ovárica laparoscópica bilateral con electrocauterio monopolar o láser es una
alternativa aceptable. La perforación laparoscópica de ovario, seguida de
una estimulación correspondiente con clomifeno en asociación con la
metformina es un método eficaz de tratamiento para los pacientes con infertilidad de tipo anovulatoria. En las mujeres que
no desean
concebir, pueden ser tratadas con píldoras anticonceptivas orales (ACO). La elección de anticonceptivo oral es importante. Deben contener etinilestradiol en dosis de 15 mg a 35 mg y
una consideración importante para el componente de progestina
(noretindrona, desogestrel, norgestimato, acetato
de ciproterona,
drospirenona, dienogest).
(Vega,
2015)
Entre los antiandrógenos esteroideos tenemos la espironolactona, acetato de ciproterona
(CPA), y los no esteroideos son la flutamida y la finasterida. La fertilización in vitro es la última posibilidad de lograr un embarazo a término en mujeres con síndrome de ovario poliquístico es el uso de
técnicas de fertilización in vitro (FIV). Estas
técnicas se utilizan como último recurso
cuando los tratamientos con citrato de clomifeno, gonadotropinas, y el letrozol
han fracasado.
(Vega,
2015)
Tratamiento no Farmacológico
Ejercicio físico y
pérdida de peso: dado que el SOP se asocia a obesidad y sobrepeso en
una elevada proporción de casos, se recomienda pérdida de
peso, tanto aumentando el ejercicio
físico como con dieta hipocalórica: Se recomienda ejercicio físico en el manejo de las complicaciones de obesidad y sobrepeso de estas pacientes. Aunque no existen estudios randomizados que justifiquen esta práctica, su uso en combinación con el resto de medidas
higiénico-dietéticas mejora
la pérdida de peso, reducen la incidencia de desarrollo de diabetes y mejoran
el resto de factores
de riesgo cardiovascular. (Vega,
2015)
Se recomienda la
pérdida de peso mediante dieta restrictiva. La
pérdida de peso en este
caso es beneficiosa para las disregulaciones metabólicas y de fertilidad, aunque en las mujeres en
normopeso no se han encontrado mejorías significativas que
justifique este tipo de
medidas. No parece
haber diferencias entre
distintos tipos de dieta en términos de resultados antropométricos, pero las dietas con bajo índice glucémico podrían ser
ligeramente
superiores a otras en mejora de la
fertilidad (Si bien esta mejora se observa con cualquier pérdida de peso), así como en la
mejoría de parámetros
metabólicos
de resistencia a la insulina. (Vega, 2015).
(En este último caso, de forma similar a la dieta hiperprotéica y
a la
baja en hidratos de
carbono versus hipocalórica estándar); la pérdida de
peso asimismo parece mejorar la calidad de
vida, autoestima y la depresión
en las escalas
psicológicas. No obstante,
la
calidad de
la
evidencia disponible no permite recomendar un tipo
de dieta concreto
sobre otro.
Tratamiento Farmacológico
Anticoncepción hormonal: se
recomienda
métodos de anticoncepción hormonal (pastilla,
anillo vaginal o parche) como tratamiento de primera línea para el manejo del acné/hirsutismo
y las disregulaciones menstruales. Se recomienda también el cribado de
contraindicaciones de
anticoncepción hormonal, aunque
no existe
una indicación con mayor grado de recomendación sobre las demás para el tratamiento
del SOP, pero el riesgo-beneficio puede ser variable entre preparados y fórmula.
(Vega,
2015)
En las mujeres con síndrome
de ovario poliquístico la progesterona se encuentra disminuida y
la producción ovárica de andrógenos. Algunos progestágenos poseen efectos
antiandrogénicos, dado que
antagonizan efectos de
los receptores androgénicos y/o inhiben la actividad de la -alfa-reductasa. Se recomienda el uso
de ciclos largos de tratamiento
para evitar el
efecto rebote en estas
pacientes. (Vega,
2015).
Metformina: Se
recomienda evitar la metformina como primer escalón terapéutico para
el tratamiento sistemático de manifestaciones cutáneas, obesidad o manejo de complicaciones
del embarazo. Sin embargo su uso sí se encuentra recomendado en pacientes con tolerancia anormal a la glucosa o diabetes mellitus tipo 2 que no respondan a medidas higiénico-dietéticas. La AACE (American Association of Clinical Endocrinologists), en su posicionamiento de 2005, recomiendan metformina como primera opción terapéutica en estos casos, y considerar en el resto
como segunda opción. (Vega,
2015)
Conclusiones.
El Síndrome de Ovario Poliquístico
SOP
representa una enfermedad con diagnóstico de
exclusión, pero
la tendencia actual es investigar la hormona
Antimulleriana como predictor de esta enfermedad. El tratamiento está orientado a corregir el hiperandrogenismo, los trastornos menstruales, las alteraciones metabólicas asociadas y la ovulación Por ser una disfunción
endocrino-metabólica con un variado
espectro de anormalidades, muchas
de las cuales
son sutiles, las pacientes suelen consultar en diversas especialidades donde, por lo general, se
da énfasis al motivo de consulta con lo cual el diagnóstico de SOP pasa desapercibido y se pierde la visión
global de lo que involucra su
diagnóstico.
El abordaje diagnóstico implica ciertas dificultades en relación al momento de presentación de los síntomas y
la tendencia actual es considerarlo como un diagnóstico de exclusión, empleándose los cuatros fenotipos propuestos en Rotterdam. El estudio encontró que
los cambios en el estilo de vida,
la reducción del peso, dieta, ejercicios, medicina alternativa, tratamientos cosméticos, prevención de factores epigenéticos, la
terapia quirúrgica y
farmacológica contribuyen a mejorar la calidad de vida y
sintomatología en las pacientes
afectadas
con
esta entidad nosológica.
Es importante establecer que,
el diagnóstico de SOP
es particularmente importante
debido a que identifica riesgos metabólicos y
cardiovasculares así como el potencial reproductivo de estas pacientes. Lo anterior
implica que
las pacientes en las cuales se establece el diagnóstico de SOP deben ser informadas y educadas respecto a su patología, deben ser diagnosticadas y tratadas oportunamente y deben ser controladas en forma prolongada.
No
obstante, se encuentran criterios terapéuticos, en
los cuales,
los especialistas
llegan a considerar
un tratamiento no farmacológico,
basado en la
reducción del peso en 5 %
del
peso inicial, la pérdida de grasa abdominal mejora el perfil endocrino y aumenta la probabilidad de la ovulación y el embarazo. Las dietas serán bajas en calorías y
en
grasa, junto con un compuesto
con
aminoácidos, extractos y
antioxidantes. Estas disminuyen la resistencia a la insulina y
adicionan vitamina D para ayudar con la fertilidad e incorporar la actividad física por lo menos
90
minutos de actividad aeróbica a la semana. Si la pérdida
de peso espontánea no se puede
lograr con dieta y ejercicio,
puede ofrecerse la cirugía
bariátrica.
Por todo esto, de manera general se
plantea un tratamiento integral, el cual debe considerar medidas como consejería, apoyo psicológico,
técnicas
de meditación, relajación,
educación preventiva y
participación en grupos de ayuda y
acompañamiento familiar. La medicina alternativa incluye muchas modalidades, como la kinesiología, la fitoterapia, la homeopatía, la reflexología, la acupresión, la acupuntura y la terapia de masaje. La acupuntura es la modalidad más común, pues parece tener beneficios para
los que sufren del SO al ayudar a
regular y gestionar sus períodos. Sin embargo, también se ha demostrado su utilidad para ayudar en
la pérdida de peso,
dolores de cabeza y mejorar los estados de ánimo.
Bibliografía.
Arias,
F. (2010). Paradigmas de
la Investigación Científica. España: Editorial: Luces.
Balledero,
P. (2015).
Complicaciones
en pacientes con
Síndrome de Ovarios
Poliquísticos.
Journal of the American College of Surgeons, 21 - 45.
Calletano, B. (2016). Manejo y Tratamiento de Síndrome
de Ovario Poliquístico. Revista: The
Journal Endicronología. EEUU., 15 - 28.
Corett,
G. (2015). Etiología y Tratamiento
del Síndrome de Ovario
Poliquístico. Clinical
Review: The Journal Medic,
34- 54.
Dávila, N. (2012). Paradigmas
de la Investigación Científica. Pereire, Colombia: Editorial: Las
Brisas.
De
Santis, O.
(2017). Riesgo aumentado de lesiones colónicas preneoplásicas en acromegalia:
estudio multicéntrico
caso control. Resultados preliminares. Revista Clínica de Endicronología de Buenos Aires,
Argentina, 10 - 36.
Pereira, C. (2016). Manejo Clínico de Síndrome
de Ovario Poliquístico. Revista Vida y Salud
de la Universidad de la Habana en
Cuba, 28 - 43.
Vega,
S. (2015).
Tratamiento en
patologías de Ovario
Poliquístico. Rev Española de
Endicronología de la Universidad
Computense de Madrid., 8 - 11.









