
Juan Patricio Méndez Castro a; Xiomara Eunisse Mejía Escalante b; Olivia Mabell
Briones Moreno c; Manuel Alejandro Ochoa Medina
d; Javier Alejandro
Sandoval Lema e;
Bryan Anthony Guerra Jaime f
Tratamiento
y cuidados de los infantes menores
de 2 años con dermatitis atópica
Treatment and care of infants under
2 years with atopic dermatitis
Revista Científica
Mundo de la Investigación
y el Conocimiento.
Vol. 3 núm.3. Esp., noviembre,
ISSN: 2588-073X, 2019, pp. 460-480
DOI: 10.26820/recimundo/3.(3.Esp).noviembre.2019.460-480
URL: http://recimundo.com/index.php/es/article/view/616
Código UNESCO: 3205 Medicina Interna
Tipo de Investigación: Artículo
de Revisión
© RECIMUNDO; Editorial
Saberes
del Conocimiento,
2019
Recibido: 15/09/2019 Aceptado:
23/10/2019 Publicado:
30/11/2019
Correspondencia: juanpmc01@gmail.com
a. Médico Cirujano; Hospital General IESS de Quevedo; juanpmc01@gmail.com; Quevedo - Ecuador.
b. Médico; Hospital General IESS de Quevedo; xiomarita_0988@hotmail.com; Quevedo – Ecuador.
c. Doctora en Medicina; Hospital General IESS de Quevedo; Quevedo - Ecuador
d. Médico
General
en
Funciones
Hospitalarias
-
Hospital Gustavo
Domínguez; Santo Domingo, Ecuador;
manuel_ochoa_18@hotmail.com
e. Médico; Médico General en Funciones Hospitalarias - Hospital Carlos Andrade Marín;
 alejojavier.89@gmail.com; Quito - Ecuador
alejojavier.89@gmail.com; Quito - Ecuador
f. Interno de Medicina – Hospital General Manta; bryanjaime@hotmail.es; Manta – Ecuador
RESUMEN
La
dermatitis atópica es la enfermedad cutánea más frecuente en la infancia. Aproximadamente un
20% de los niños menores de
dos años la padecen, incidencia que
ha aumentado notablemente en
los países desarrollados en los últimos años. Esta patología, es reconocida también, con el nombre de Eczema
infantil; Dermatitis -
atópica niños; Eczema - atópico – niños. Es una enfermedad
inflamatoria de la piel que
se manifiesta con lesiones rojizas que producen picor. Suelen aparecer
en
las zonas redondeadas en bebés (mentón, rodillas, codos, frente) y en el interior de los codos, detrás de las
rodillas, pies, manos, torso y cuello en
los niños. Representa
una
dolencia que afecta
la calidad de vida del niño por lo que hay
que
llevarlo de manera inmediata al especialista, a fin de que el mismo
indique de manera inmediata tratamiento
dermatológico, tomando en
consideración que, para ello, se deben tener en cuenta, por un lado, los cuidados
generales y por
otro, los tratamientos que incluyen fármacos de aplicación tópica o que se administran por vía oral. De manera general, los tratamientos indicados son corticoides tópicos, los cuales se utilizan para
disminución de la inflamación de la piel, por lo que disminuyen el picor y
el
rascado. Existe una gran variedad
de corticoides tópicos, tanto
en
su potencia como
en
su forma farmacéutica (loción, crema, pomada, ungüento…). La utilización de uno u otro depende de la zona afectada y del estado de
la piel. De igual forma, se encuentran las recomendaciones generales, como lo son: realizar
baño diario con agua tibia de máximo 15 minutos
de duración. Utilizar geles de ducha y baño sin jabón, denominados syndet, que no irritan la
piel. Secar suavemente
sin frotar. Hidratar
la piel inmediatamente después del baño. Emplear
productos emolientes/hidratantes sin perfume
e hipo alergénicos, entre otros.
Palabras Claves: Dermatitis Atópica; Eczema Infantil; Dermatitis; Corticoides; Lesiones
de Piel.
ABSTRACT
Atopic dermatitis is the most common skin disease in childhood. Approximately 20% of children under two years suffer from it, an incidence that has increased markedly in developed countries in
recent years. This pathology is also recognized, with the name of infantile Eczema; Dermatitis -
atopic children; Eczema - atopic - children. It is an inflammatory skin disease that manifests with
reddish lesions that produce itching. They usually
appear in rounded areas in babies (chin, knees, elbows, forehead) and inside the elbows, behind the knees, feet, hands, torso and neck in children.
It
represents a condition that affects the quality of life of the child so it must be taken immediately
to the specialist, so that it immediately indicates dermatological treatment, taking into account that, for
this, they must be taken into account, on the one hand, general care and on the other, treatments that
include topically applied drugs or that are administered orally. In general, the indicated treatments are
topical corticosteroids, which are used to reduce inflammation of the skin, which
reduces itching and scratching. There is a wide variety
of topical corticosteroids, both in their
potency and in their pharmaceutical form (lotion,
cream, ointment, ointment ...). The use of one or
the other depends on the affected
area and the condition of the skin. Similarly, there are general
recommendations, such as: perform a daily
bath with warm water for a maximum of 15 minutes.
Use shower and bath gels without
soap, called syndet, that do not irritate the skin. Dry
gently without
rubbing. Hydrate the skin immediately after bathing. Use emollient / moisturizing products without perfume and
hypoallergenic, among others.
KeyWords: Atopic dermatitis; Infant
Eczema;
Dermatitis;
Corticosteroids; Skin
lesions.
Introducción.
La dermatitis atópica es
un trastorno inflamatorio
crónico de la piel que se manifiesta en forma de brotes de inflamación (eccema) de forma recurrente. (Cáceres, 2015). De manera general, esta
enfermedad se
presenta en niños con una
predisposición genética y, frecuentemente, aquellos infantes que tienen antecedentes familiares o personales de asma, rino conjuntivitis
o alergias
alimentarias; patologías éstas que representan alteraciones produciendo una alteración de la barrera
cutánea y una inflamación
permanente
de
la epidermis.
Esta enfermedad, es reconocida por los especialistas como un trastorno
de la piel a
largo plazo, es
decir, (crónico) que consiste en erupciones pruriginosas y
descamativas.
También, se la llama el
eczema. En
otras
palabras, es
una condición que se debe a una reacción
hipersensible de la
piel la cual es similar a una alergia, originando
una inflamación permanente de la piel; de manera general, es más común en bebés y en niños, y puede aparecer tan pronto como la edad de 2 a 6 meses,
siendo anecdótico de
la misma, que muchas personas lo superan en la edad adulta
temprana. (Cáceres, 2015)
En términos generales la dermatitis aguda representa una condición que, de manera común es muy
difícil de controlar, más aún cuando el paciente
es un bebé o un niño, situación ésta que lleva
a que la madre sea constante con las indicaciones
y tratamiento médico dado por el especialista, contribuyendo, a través
de
sus cuidados, a evitar
que
la condición empeore cada vez más y ponga el riesgo de que la piel se inflame generando lesiones
en el paciente. Tal y como lo señala (Bernaldt, 2016),
al referir
que el término atopía representa:
Una condición
hereditaria que predispone a padecer una serie de enfermedades, en su mayoría
relacionadas con respuestas mediadas por IgE y alteraciones de la inmunidad celular y
de la
reactividad vascular. La dermatitis atópica es un conjunto de anomalías y lesiones cutáneas que
aparecen en los individuos atópicos.
(p.12).
Lo señalado
lleva
a comprender que, la prevalencia
de la dermatitis puede
varias; esta condición
en
muchos pacientes va a depender de los climas y zonas geográficas de donde provenga el mismo.
Esta enfermedad se manifiesta, a
través de la alteración
de la barrera cutánea observada en
que
su piel, debido a que la misma tiene un tacto especialmente áspero, de aspecto seco y la inflamación crónica produce picor.
De forma periódica presentan fases de
empeoramiento, con aparición de
áreas de inflamación
visible (eccema)
caracterizadas por
enrojecimiento e
incremento del picor.
Suelen
aparecer de forma simétrica, y las áreas de afectación varían con la edad del niño. (Cerrat, 2014). En
lactantes suele ser más frecuente en las mejillas, cuello y
zona
de extensión de codos y rodillas. En niños
mayores de dos años suelen ser más frecuentes en las zonas de flexión de estas regiones y en el
tronco. Es un trastorno cuyas manifestaciones
suelen mejorar a lo
largo
de la infancia.
De manera común, los niños con dermatitis atópica
tienen una
susceptibilidad mayor que
otros niños de padecer infecciones de la piel, ya sea por bacterias, virus u hongos, así como de dermatitis de contacto, por la aplicación de algunos fármacos tópicos; esto, debido a que, la dermatitis atópica es una enfermedad que, va en correlación con la gravedad de los síntomas y con el grado de control de la misma, puede alterar la calidad de vida de los niños y
de sus familias. (Cerrat, 2014). Esta
afectación viene
condicionada, además de por el picor, por los problemas con la ropa, con la actividad física, por la alteración del sueño, de la imagen corporal por las lesiones y
por la
incomodidad de la aplicación de algunos tratamientos; manifestaciones y síntomas éstos que llevan
a considerar la importancia
del
presente artículo, el cual centra su propósito en analizar
el tratamiento y cuidados
de
los infantes menores
de 2 años con esta patología.
Fuentes Documentales.
El análisis correspondiente a las
características que predomina en el tema seleccionado, llevan a incluir
diferentes fuentes documentales encargadas de darle el respectivo apoyo y
en
ese sentido
cumplir con la valoración de los hechos a
fin de generar nuevos criterios que sirven de referencia
a otros procesos investigativos. Para (Arias, 2010), las fuentes documentales incorporadas en la investigación documental o bibliográfica, “representa
la suma de materiales sistemáticos que
son revisados en forma rigurosa y profunda para llegar a un análisis del fenómeno”. (p.41). Por lo
tanto, se procedió a cumplir con la realización de una lectura previa determinada por encontrar aquellos aspectos estrechamente
vinculados con la “TRATAMIENTO Y CUIDADOS DE LOS INFANTES MENORES DE 2 AÑOS CON DERMATOTIS ATÓPICA”
para
luego explicar mediante
un desarrollo las
respectivas apreciaciones generales de importancia.
Técnicas para la Recolección de la
Información.
La conducción de la investigación para
ser
realizada en función a las particularidades que determinan a
los estudios documentales, tiene como fin el desarrollo de
un conjunto de acciones
encargadas de llevar a la selección de técnicas estrechamente vinculadas con las características del
estudio. En tal sentido, (Arias Ob
cit) refiere, que es “una
técnica
particular
para aportar ayuda
a los procedimientos de selección de las ideas primarias y secundarias”. (p. 71).
Por ello, se procedió a la utilización del subrayado, resúmenes, fichaje, como parte básica para
la revisión y selección de los documentos
que presentan el contenido teórico. Es decir, que mediante
su aplicación de estas técnicas se
pudo llegar
a recoger informaciones
en cuanto a la revisión bibliográfica
de los diversos elementos encargados de orientar
el
proceso de investigación. Tal
como lo expresa, (Arias Ob cit) “las técnicas documentales proporcionan
las herramientas
esenciales y determinantes para responder a los objetivos formulados y llegar a resultados efectivos” (p. 58). Es decir, para responder con eficiencia a
las necesidades investigativas, se
introdujeron como técnica de recolección el método inductivo, que hizo posible
llevar a cabo una valoración de los hechos
de forma particular para llegar a la explicación desde una visión general.
Asimismo, se emplearon las técnicas de análisis de información para la realización de
la investigación que fue
ejecutada bajo la
dinámica de aplicar diversos elementos encargados de
determinar el camino a recorrer por el estudio, según, (Arias, Ob cit) las técnicas de procesamiento
de datos en los estudios documentales “son las encargadas de
ofrecer al investigador la visión o
pasos que debe cumplir durante su ejercicio,
cada una de ellas debe estar en correspondencia con el nivel a emplear” (p. 123). Esto indica, que, para
llevar a cabo el procesamiento de
los datos
obtenidos, es necesario establecer las técnicas que serán seleccionadas, destacándose en este caso,
de manera particular: fichas de resumen, textual, registros descriptivos entre otros, los mismos se deben ajustar al
nivel
que ha sido seleccionado.
Resultados.
Dermatitis Atópica.
La dermatitis atópica
infantil representa
una enfermedad caracterizada por afecciones que se producen en la piel; esta patología suele ser más común en bebés y
niños que, en adultos Este periodo de afectación, suele considerarse con un inicio hacia los dos años y
un final entre los siete años y la pubertad. (Cerrat, 2014). Las lesiones características se observan sobre todo en las
flexuras, en especial en los
codos y las rodillas, pero pueden aparecer en otras zonas. En esta fase
es más fácil ver lesiones eccematosas con
vesículas, pero el intenso
prurito hace que enseguida se transformen en erosiones,
con exudación y formación
de costras.
Las manifestaciones clínicas típicas de la
dermatitis atópica se dividen en tres etapas, que
suelen denominarse del lactante, infantil y
del
adulto. Junto a ellas se encuentran otras, con frecuencia
llamadas atípicas, a pesar de que muchas, como la xerosis, son muy constantes, tal y como se observa en diversas enfermedades cutáneas y extra cutáneas, las cuales se asocian de forma significativa a la
dermatitis
atópica. (Darret,
2016)
Figura N° 1. Dermatitis Atópica en niños
menores de 2 Años
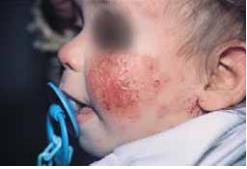
El diagnóstico de la dermatitis atópica se basa en la clínica y su diagnóstico, el cual es manejado, a
través de criterios diversos, que son muy empleados, a través de estudios epidemiológicos y
ensayos clínicos. (Darret, 2016). La histopatología puede ser útil en casos que planteen problemas
de diagnóstico diferencial, este estudio, permite identificar
cuando una
dermatitis se
encuentra en
un estado espongiforme (eccema),
la mayoría de las veces en
un estadio subagudo.
Para el
diagnóstico de esta enfermedad no
son considerados los datos observados en
exámenes
de laboratorio; esto, debido a que, los mismos son inconstantes y poco específicos; destacándose, que,
en
muchos de los casos, estos niños tienen eosinofilia periférica y elevación de la IgE, siendo la
determinación de esta última no justificada.
(Darret, 2016). De igual forma, tampoco es muy
válido el realizar
pruebas con antígenos o de IgE específica, tomando en cuenta que, no existan otras manifestaciones clínicas de hipersensibilidad susceptibles
de una
intervención terapéutica;
de ahí, que la morfología y distribución de las lesiones cutáneas de la dermatitis atópica son
observadas, a través de las siguientes
lesiones elementales: eczema,
prúrigo y liquenificación.
- Eczema: caracterizado por zonas de eritema, edema, vesiculación, exudación y costras.
- Prurigo: constituido por pequeñas pápulas con vesícula en su cúspide, que desaparece rápidamente por el rascado, siendo sustituida por una pequeña costra.
- Liquenificación: placas mal delimitadas, engrosadas, recorridas por surcos que delimitan áreas romboidales brillantes.
Lo descrito lleva
a considerar que, esta
enfermedad se
caracteriza a por lesiones de dermatitis,
prurito y piel seca (xerosis) que evolucionan con curso crónico y
brotes intermitentes alternando
con
fases de remisión. Asimismo, se logra establecer que las diversas lesiones elementales pueden
coexistir en un mismo paciente en un determinado momento de la
evolución o sucederse en el
tiempo.
Todo ello se desarrolla sobre una base de xerosis o piel
seca. (Darret, 2016)
Tabla
N° 1 Criterios diagnósticos de la dermatitis
atópica

Fuente: (Darret, 2016)
Lo anteriormente lleva a destacar que la dermatitis atópica representa una de las enfermedades cutáneas crónicas más frecuente en la edad pediátrica y afecta aproximadamente a un 10% de los niños
en alguna etapa de su vida. La DA es primariamente una enfermedad propia de la infancia.
Se inicia generalmente a
partir de las 6-8 semanas
de vida. En el 60% de los pacientes se inicia
en el primer año y solo el 10% inicia la enfermedad después de cumplir los siete años. (Darret, 2016). Desde
el
punto de vista fisiopatológico, se
caracteriza por un
deterioro de la función barrera cutánea y
por la inflamación debida a la interacción entre un antígeno actualmente desconocido, las células de presentación
de antígenos y las
células
T.
La fase de lactante
se caracteriza por lesiones eccematosas muy pruriginosas con gran componente
exudativo que forma
costras. Inicialmente,
se localiza en las
mejillas (Imagen N° 2) desde donde puede extenderse a la frente, los pliegues auriculares y el cuero cabelludo, pero respetando el triángulo nasolabial.
(Darret, 2016). Desde la región facial, con el tiempo puede extenderse al resto
del cuerpo, afectando de forma característica a la
superficie extensora de los miembros.
Imagen N° 2. Dermatitis
Atópica.
Fase de Lactante
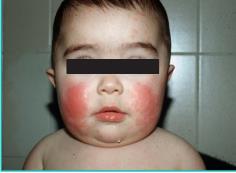
Fuente: (Darret, 2016)
En la fase infantil, que se
extiende desde los
dos años hasta la pubertad,
las lesiones se hacen más papulosas y menos exudativas, con tendencia a la liquenificación activada por el rascado, y tienden
a localizarse de forma característica en los pliegues, sobre todo antecubital y poplíteo (Figura 3).
También pueden afectar a la región palpebral y
a la
peribucal, a los pliegues auriculares, a las muñecas, a las manos, al pulpejo de los dedos, a los tobillos y a los pies (afectando sobre todo al dorso de los dedos y al tercio anterior de la región plantar del pie, con afectación característica del
primer dedo).
Tratamiento.
El tratamiento incluye varias medidas, sobre todo centradas en los cuidados generales de la piel y
el
tratamiento farmacológico, tanto de los brotes como, en caso necesario, crónico. Antes de iniciar
el
tratamiento es esencial explicar con detalle a la familia del niño qué son la atopia y la dermatitis
atópica, qué pronóstico
tienen y qué puede esperarse del tratamiento. (Death, 2016). Es muy
importante aclarar que la dermatitis atópica no es una
alergia a ninguna sustancia determinada y que en ningún modo va a resolverse por
realizar “pruebas alérgicas” ni por eliminar alimentos. Asimismo, deben evitarse todas las circunstancias y elementos
que provocan prurito, como el
calor, especialmente
el
producido por aire caliente, la sequedad ambiental, el contacto con lana,
plásticos y en algunos
casos
otras
fibras.
Si
bien el exceso de agua y jabón es perjudicial, también lo es la falta de higiene. Es preferible
realizar duchas que baños, cortas, con agua no excesivamente caliente y con un gel de pH ácido. A
continuación, se aplicará una crema emoliente en todo el cuerpo, repitiéndola
en otros momentos
del
día en las zonas de xerosis.
(Death, 2016). Las medidas para evitar irritantes incluyen cuidados para disminuir el contacto con la piel de alimentos
ácidos (tomate, cítricos, etc.), cambio frecuente
de pañales y
aclarado cuidadoso de la ropa. Algunos alimentos ricos en histamina, en cantidades
considerables y en niños muy
sensibles, pueden agravar el prurito (fresas, frutos secos, mariscos, etc.). Igual efecto puede
tener algunos medicamentos liberadores de
histamina
(ácido acetil salicílico, codeína) o
vasodilatadores.
Terapéutica
tópica
En el momento actual la
base del tratamiento
tópico son los corticoides, que bien empleados consiguen un control satisfactorio de la inmensa mayoría de los casos. La
elección del corticoide y el excipiente debe adecuarse a la lesión y la zona a tratar. Para las lesiones habituales en los niños, los corticoides de potencia baja o media suelen ser suficiente. El clobetasol
no debe utilizarse en la infancia. (Death, 2016). En la cara, los pliegues, las mamas y la región genital deben usarse
preparados de perfil de seguridad alto, para evitar efectos indeseados, como
rosácea, atrofia, estrías, telangiectasias, hipertricosis, etc. En niños mayores de 2 años los
inhibidores tópicos de la calcineurina suponen una alternativa a la
terapéutica con esteroides. El pimecrolimus puede utilizarse en las fases prodrómicas e
iniciales para evitar la progresión del brote. El tacrolimus puede utilizarse en casos de intensidad moderada o grave, rebeldes al
tratamiento convencional o en los que los corticoides
tópicos estén contraindicados.
Terapéutica sistémica Los antihistamínicos orales, especialmente los de primera generación que
poseen un efecto sedante, son una medida
coadyuvante de los corticoides tópicos de gran utilidad.
Los
antibióticos activos frente a
Staphylococcus aureus pueden ayudar a
controlar los brotes
agudos, especialmente si hay sobreinfección evidente. Los corticoides
orales sólo deben usarse en casos rebeldes a los tratamientos anteriores y du rante periodos cortos. (Death, 2016). Si son
necesarios, es preferible el empleo de prednisona o metilprednisolona que dexametasona. Sólo en casos excepcionales es preciso recurrir a otras medidas, como la administración de otros inmunosupresores o inmuno
moduladores sistémicos
(ciclosporina, metotrexato, azatioprina,
tacrolimus, etc) o a antidepresivos tricíclicos, para
controlar el prurito. En niños mayores de
13 años puede valorarse la foto
quimioterapia (PUVA)
Cuidados Generales de
la Piel.
Cuando se habla
de cuidados de la piel se está haciendo referencia
al
control de los factores
ambientales que modifican la expresión de
la enfermedad (tales como la
temperatura, el grado de humedad
y de contaminación ambiental)
y a la higiene e hidratación diaria de la piel. En cuanto a los factores ambientales, el frío y
la sequedad ambiental deshidratan la piel del niño atópico, de ahí que la mayoría suelan empeorar en invierno y mejorar en verano. En base a esto, se señalan las
siguientes recomendaciones:
• El sol y la humedad ambiental disminuyen la inflamación de la piel atópica, así como
también los baños en agua del
mar.
• Es recomendable que el baño o ducha sean a diario, incluso
en épocas en que tengan lesiones de eccema activas, pues contribuye a disminuir el picor, a relajar al niño y a limpiar y descontaminar la piel.
• Se recomienda utilizar jabones de pH ácido, dado que el pH normal de la piel es de 3,5-
5,5, secar la piel sin frotarla y, cuando aún esté húmeda, aplicar la crema hidratante o los fármacos
tópicos.
• Se recomienda que la ropa sea amplia y de algodón o lino, que permitan la transpiración.
Ha
de lavarse con detergentes suaves y aclararse bien para que no queden restos que puedan
irritar la piel.
• Asimismo, es importante retirar las etiquetas o superficies rugosas que puedan estar en contacto con la piel e irritarla
por fricción o por mecanismo químico.
• La elección del producto utilizado para la hidratación de la piel ha de basarse en la facilidad
de aplicación, en su coste y en las preferencias personales o familiares, pues la constancia
en
la aplicación diaria, cuyo cumplimiento depende
de estos factores, reduce los brotes y
mejora la calidad de vida de los
pacientes. (Death, 2016)
Por otra parte, se
encuentran los cuidados relacionados
con las normas de alimentación,
destacándose entre las
mismas: que, la alimentación del niño con dermatitis atópica
debe ser la normal para su edad y únicamente está indicada una dieta
de exclusión cuando se haya demostrado una
alergia (por las manifestaciones del niño y por pruebas
de
alergia) a algún alimento concreto.
Seguido a esto, se establece lo relacionado al
tratamiento farmacológico el cual se desarrollará de acuerdo a
lo referido por el médico tratante en sus prescripciones médicas, los mismos entre sus propósitos buscan disminuir la inflamación de la piel durante los brotes, mejorar los síntomas (picor, alteración del sueño y de la calidad de vida) y disminuir el número de brotes o recurrencias.
• Los corticoides
tópicos son los fármacos más
utilizados en el
tratamiento
de los brotes. Se utilizan para disminución de la inflamación de la piel, por lo que disminuyen el picor y
el rascado. Existe una gran variedad de corticoides tópicos, tanto en su potencia como en su forma farmacéutica (loción, crema, pomada, ungüento…). La utilización de uno u otro depende de la zona afectada y del estado de la piel.
• Los inhibidores de la calcineurina
tópicos (tacrolimus y pimecrolimus) son fármacos inmunomoduladores que han demostrado eficacia y seguridad tanto
para el tratamiento
de los brotes como para prevenir su
aparición, como
tratamiento de mantenimiento
preventivo.
• Los antihistamínicos orales tienen como finalidad disminuir el picor. Son de elección los
antihistamínicos de
primera generación (hidroxicina, dexclorfeniramina), por
su efecto
sedante.
No se
recomienda
el
uso de antihistamínicos
tópicos dado que
pueden producir
fotosensibilidad.
• En casos de sobreinfección de la piel puede ser necesario el tratamiento con asociaciones de corticoides y antibióticos o antifúngicos tópicos.
• Los corticoides y los inmunomoduladores sistémicos
son
medicamentos de uso excepcional, en
casos graves o que
no mejoran con el
tratamiento
tópico.
(Death,
2016)
Cuidados para la picazón
de la Piel.
La
picazón severa es común. Esta puede comenzar incluso antes de que aparezca la erupción. La
dermatitis atópica se llama a menudo "erupciones que pican" debido a que primero comienza la
picazón, y luego sigue la erupción de la piel como consecuencia del rascado. Para ayudar a su hijo a evitar
rascarse:
• Use una crema
hidratante, crema con
esteroides
tópicos,
u
otros medicamentos
que
prescriba el
proveedor del niño.
• Mantenga
las uñas del niño cortas. Haga que use guantes livianos mientras duerme si rascarse por la
noche es un
problema.
• Déle antihistamínicos
u
otros
medicamentos por vía oral,
según
lo
indicado
por
el proveedor de su hijo.
• Tanto como sea posible, enseñar a los niños
de más edad a no rascarse la piel irritada. (Death,
2016)
Cuidado
de la piel diario.
El
cuidado de la piel todos los días con productos libres de alérgenos puede reducir la necesidad de
medicamentos, para el
logro
de ello se recomienda:
• Utilice pomadas hidratantes (como
vaselina), cremas
o lociones.
• Elija productos para la piel que se fabrican para personas con eczema o piel sensible. Estos productos no contienen alcohol, aromas, colorantes y otros productos
químicos.
• Tener
un humidificador para mantener la humedad
del aire también ayudará.
• Las cremas hidratantes y emolientes funcionan mejor cuando se aplican a la piel que está
mojada o húmeda.
• Después de lavarse o bañarse, acaricie la piel seca y luego aplique la crema hidratante de
inmediato.
• Su
proveedor
también
puede recomendar la colocación de un vendaje
sobre
estos ungüentos hidratantes
para
la piel. (Death,
2016)
Al
lavar o bañar a su hijo:
• Báñelo con menos frecuencia y que el contacto con el agua sea lo más más breve posible.
Los baños cortos y más fríos
son mejores que los baños
calientes prolongados.
• Utilice limpiadores suaves para la piel en lugar de jabones tradicionales, y úselos sólo en la cara,
las axilas, las zonas genitales,
manos y pies de su
niño.
• NO frote
ni reseque la piel
demasiado fuerte o
por demasiado tiempo.
• Justo después del baño, aplique crema, loción o ungüento lubricante mientras la piel está
todavía húmeda para mantener la humedad.
(Death, 2016)
Recomendaciones
Generales:
• Vista al niño
con ropa suave y cómoda, como ropa de algodón.
• Que el niño
beba mucha agua.
Esto puede ayudar a aumentar la humedad a la
piel.
• Enseñe a los niños de más edad
estos mismos consejos para el
cuidado de la piel.
• La erupción en sí, así como el rascado, a menudo causan heridas en la piel y pueden conducir a infección.
• Observe por señales de enrojecimiento,
calor, hinchazón,
u otros signos de infección.
• Llame al proveedor de su hijo a la
primera señal de infección.
(Death, 2016)
Evite disparadores.
Los
siguientes factores desencadenantes pueden hacer que los síntomas de la dermatitis atópica empeores:
• Alergias al
polen,
moho, ácaros del polvo,
o de los animales
• El
aire frío y seco
en
el invierno
• Resfriados
o la gripe
• El
contacto con sustancias
irritantes y sustancias
químicas
• El
contacto con materiales muy gruesos, tales como lana
• Piel seca
• Estrés emocional
• Los baños frecuentes o ducha y la natación
a menudo, lo que puede secar la piel
• Estar demasiado caliente o
demasiado frío, así como cambios bruscos
de temperatura
• Perfumes o colorantes
añadidos a
lociones o jabones para la piel (Death, 2016)
• Para prevenir
los brotes, trate de evitar:
• Alimentos como huevos, que pueden causar una reacción alérgica en un niño muy pequeño.
Siempre hable con
su proveedor primero.
• Lana, lanolina y otras telas que pican. Utilice, ropa de textura lisa y ropa de cama, como
de algodón.
• Transpiración: Tenga cuidado de
no vestir de más
a su hijo durante épicas
cálidas.
• Los jabones
fuertes o detergentes, así como productos químicos y disolventes.
• Los cambios repentinos en la temperatura corporal, que pueden causar sudoración y
empeorar la condición de su hijo.
• Estrés: Observe si hay señales de que su hijo se siente frustrado o estresado y enséñele
maneras de reducir el estrés, tales como tomar respiraciones profundas o pensar en las cosas que
disfrutan.
• Disparadores que causan los síntomas de la alergia: Haga lo que pueda para mantener su hogar libre de los desencadenantes de alergias como el moho, el polvo y
la
caspa de mascotas.
• Evite
el uso de productos de cuidado de la piel que
contienen alcohol.
(Death, 2016)
El uso de cremas hidratantes, cremas, o ungüentos todos los
días según las indicaciones puede
ayudar
a prevenir las
erupciones.
Medicamentos que indica
el médico.
Los
antihistamínicos tomados por
vía oral pueden ayudar si las alergias causan picazón en la piel de su hijo. Estos medicamentos a menudo son de venta libre y no requieren receta médica. Consulte
con
el proveedor de su hijo qué tipo es adecuado para su hijo, considerándose que, la dermatitis
atópica suele tratarse con medicamentos aplicados directamente sobre la piel o el cuero cabelludo.
Estos son los llamados medicamentos tópicos:
• El proveedor probablemente le recetará una crema o pomada de cortisona
(esteroide) leve al principio. Los esteroides tópicos contienen una hormona
que ayuda a "calmar"
la piel
del
niño cuando está hinchada o inflamada. Su niño puede necesitar
un medicamento más fuerte si esto no funciona.
• Los medicamentos
llamados
inmuno moduladores tópicos se pueden prescribir para cualquier persona mayor de 2
años.
• Las cremas o ungüentos que contengan alquitrán de hulla o antralina se pueden utilizar para las áreas
engrosadas de la
piel.
• Las cremas hidratantes y cremas que restauran la barrera de la piel también son útiles.
(Death, 2016)
Otros
tratamientos que se pueden usar incluyen:
• Cremas o pastillas antibióticas si la
piel de su niño está infectada
• Medicamentos
que suprimen el sistema inmunológico
• Fototerapia, un tratamiento médico en el que la piel del niño se expone cuidadosamente a
la luz ultravioleta
(UV)
• El uso a corto plazo de esteroides sistémicos (esteroides administrados por vía oral oral o
a través de una vena).
(Death, 2016)
Cuándo llamar al médico Tratante:
Llame al Médico tratante de su hijo si:
• La dermatitis atópica no mejora con
el
cuidado en el hogar
• Los síntomas
empeoran o el
tratamiento
no funciona
• Su niño tiene signos de infección,
tales como enrojecimiento, pus o protuberancias llenas de líquido en la piel, fiebre,
o dolor. (Death, 2016)
Conclusiones.
La dermatitis atópica
representa
una de las enfermedades cutáneas crónicas más
frecuente en la
edad pediátrica y afecta aproximadamente a un 10% de los niños en alguna etapa de su vida. La
DA es primariamente una enfermedad propia de la infancia. Esta patología de
manera común,
inicia
a partir de las 6-8 semanas de vida.
En el 60% de los pacientes se
inicia
en
el primer año y solo el 10% inicia la enfermedad después de cumplir los siete
años. Desde el punto de vista
fisiopatológico, se caracteriza por un deterioro de la función barrera cutánea y por la inflamación debida a la interacción entre
un antígeno actualmente
desconocido, las células de presentación de
antígenos y las células
T.
Entre sus tratamientos se encuentra la terapéutica
tópica, siendo la base fundamental del
tratamiento tópico los corticoides, que bien
empleados consiguen un control
satisfactorio de la inmensa mayoría de los casos. Para las lesiones habituales en los niños, los corticoides de potencia
baja o media suelen ser suficiente. El pimecrolimus puede utilizarse
en
las fases prodrómicas e iniciales
para evitar
la
progresión del brote.
El
tacrolimus
puede utilizarse en casos de intensidad
moderada o grave, rebeldes al tratamiento convencional o en los que los
corticoides tópicos estén
contraindicados. Por otra parte, se encuentra la terapéutica sistémica, en la cual son
utilizados los
antihistamínicos orales, especialmente
los de primera generación que poseen un efecto sedante,
son una medida coadyuvante
de los corticoides tópicos de gran
utilidad.
Entre los cuidados más recomendados se encuentra
el desarrollar la
higiene
de la piel atópica en
niños. En caso de bebés muy pequeños o dermatitis severa puede ser mejor no bañar cada día, sino
hacerlo en días alternos, salvo que haya mucha suciedad por sudor, restos de comida, o de
arena del parque. Para el baño, el agua no debe estar muy
caliente, mejor tibia. Los cambios bruscos de
temperatura también pueden resultar irritantes para
la piel atópica. Asimismo, se deben utilizar
elementos de higiene adecuados, ya que
la mayoría
de jabones convencionales arrastran la capa
protectora de la piel, facilitando la sequedad y el picor. Estos productos se conocen como syndet
(sin jabones). Los productos para la higiene diaria deben tener capacidad hidratante y protectora de
la piel, de forma que no resulten abrasivos. Tras salir del baño la piel debe secarse con cuidado,
dando pequeños toques, evitando el frotado con la toalla. Después del secado iniciaremos la rutina de la hidratación
Para la hidratación de la piel atópica en niños, es recomendable la utilización de cremas hidratantes y emolientes, especialmente aquellas que
son formuladas y que no
contienen
sustancias irritantes,
evitan la sequedad de la piel. El momento ideal para hidratar la piel es justo después del baño,
aunque en algunos casos puede ser necesario hidratar de forma añadida en algún otro momento del día. Una vez finalizado el baño y con la piel todavía un poco húmeda se aplican los productos hidratantes. Elige productos con capacidad hidratante y emoliente que ayuden a restaurar la barrera natural de la piel, alivien la sensación de prurito y favorezcan el crecimiento de la micro flora habitual de la piel protegiendo de esa forma, las sobreinfecciones. Mantener una rutina de hidratación durante todo el año ayuda a cuidar la piel y
a incorporar ese hábito a los cuidados habituales de higiene del niño, de forma que conforme
vaya adquiriendo autonomía, pueda ser él
mismo quien se aplique el
producto.
En cuanto a la ropa y la alimentación del niño que padece de dermatitis atópica se recomienda que,
la vestimenta sea de algodón, ya que la lana y los tejidos
sintéticos empeoran la piel. De igual
forma, deben elegirse jabones hipo alergénicos y sin fragancias. El lavado del vestido debe ser
bien enjuagada para retirar restos de jabón y suavizante. En lo referido a la alimentación se postula
que, aunque puede existir asociación entre algunas alergias alimentarias y la dermatitis atópica, no
deben
hacerse dietas de exclusión salvo
que haya un diagnóstico de confirmación
de la alergia.
Bibliografía.
Arias, F. (2010).
Paradigmas de la Investigación Científica. España: Editorial: Luces.
Bernaldt, e. (2016). El Niño con Dermatitis Atópica. Una visión global. Madrid, Loki and Dimas,
17-21.
Cáceres,
L. (2015).
Dermatitis
Aguda,
Tratamientos y Cuidados. Dermatología Pediátrica.
Madrid, Aula Médica., 83- 90.
Cerrat,
P. (2014). Características Clínicas
de
la
Dermatitis
Atópica.
www.especialistasdermatologia.com., 22-23.
Darret, G.
(2016). Dermatitis. Aspectos Clínicos y Tratamiento. Madrid: Editorial: Mosby .
Dávila, N. (2012). Paradigmas
de la Investigación Científica. Pereire, Colombia: Editorial: Las
Brisas.
Death, C. (2016).
Atopi Dermatitis. Dermatology. 4th ed. Philadelphia, PA: Elsevier, 12 - 14.

RECONOCIMIENTO-NOCOMERCIAL-COMPARTIRIGUAL CC BY-NC-SA
ESTA LICENCIA PERMITE A OTROS ENTREMEZCLAR,AJUSTAR Y CONSTRUIR A PARTIR DE SU OBRA CON FINES NO COMERCIALES,SIEMPRE Y CUANDO LE RECONOZCAN LA AUTORÍA Y SUS NUEVAS CREACIONES ESTÉN BAJO UNA LICENCIA CON LOS MISMOS TÉRMINOS.

![]() alejojavier.89@gmail.com; Quito - Ecuador
alejojavier.89@gmail.com; Quito - Ecuador


