
Karina Soledad Iñiguez Betancourt a; José Martín Landívar
Pérez b; Priscila Viviana
Ortiz Quiroz c; Cristhian Alexander Quinaluisa Erazo d
Pie diabético: lesión plantar; reporte de un caso
Diabetic foot: plantar lesion; case report
Revista Científica
Mundo de la Investigación
y el Conocimiento.
Vol. 3 núm. 4., diciembre,
ISSN: 2588-073X, 2019, pp. 29-38
DOI: 10.26820/recimundo/3.(4).diciembre.2019.29-38
URL: http://recimundo.com/index.php/es/article/view/651
Código UNESCO: 3205 Medicina Interna
Tipo de Investigación: Reporte de Caso
© RECIMUNDO; Editorial Saberes del Conocimiento,
2019
Recibido: 15/09/2019 Aceptado: 23/11/2019 Publicado:
30/12/2019
Correspondencia: ka_15rina@hotmail.com
a. Médica
General; Médico Asistencial en Sismedin; Quito, Ecuador;
ka_15rina@hotmail.com
b. Médico
General; Medico Asistencial; Hospital Militar; Quito, Ecuador.
c. Médico General; Centro de
Salud Hato-Mira; Bolívar-Montufar, Ecuador.
d. Médico
General; Medico auditor en Omnservice S.A; Quito, Ecuador.
RESUMEN
Descripción de
un caso
clínico
de
un
paciente diabético
de larga evolución
sin
apego
a
tratamiento que presenta por primera vez lesión en pie derecho, quien pudo conservar la funcionalidad
de la
extremidad afectada posterior a un adecuado tratamiento. El objetivo
de la presentación del caso clínico es demostrar
la importancia de un diagnóstico y manejo adecuado, tomando en
cuenta
todos los factores presentes en una lesión de pie diabético.
Palabras Claves: Pie Diabético; Tratamiento;
Lesión.
ABSTRACT
Description of a clinical case
of a
long-standing diabetic
patient without adherence to treatment
who presents for the first time injury to the right foot, who was able to preserve
the
functionality
of the affected foot
after an accurate treatment. The objective
of the presentation
of the clinical
case is demonstrate the importance of proper diagnosis and management, taking into account all the factors
present in
a diabetic foot
injury.
Keywords:
Diabetic foot; Treatment; Injury.
Introducción.
El pie diabético considerado como una
urgencia quirúrgica, aparece en el 3-4% de
pacientes diagnosticados de diabetes mellitus,
genera
28-47% de estancias hospitalarias de
pacientes diabéticos
y tienen un riesgo de amputación 5-10 veces
mayor
que en los no
diabéticos. Este tipo de
lesiones tienen tendencia
a aparecer
en
pacientes con mal control de
su enfermedad de base;
incluyendo
glicemias
elevadas no controladas, poco
cuidado y mal
higiene de los pies.
El grupo de
consenso sobre el Pie
Diabético de la sociedad Española de Angiología
y Cirugía Vascular lo definen como una alteración de origen neuropático causado por hiperglicemias mantenidas en donde puedo o no haber presencia
de isquemia y un evento
traumático anterior, de esta
manera se produce la
ulceración o lesión del
pie.
Para evitar que se produzcan este tipo de lesiones es importante realizar un correcto manejo de la patología de base, acudir a controles periódicos y tomar en cuenta las condiciones de vida de los pacientes. Después de realizar
el
diagnóstico y estadiaje de la
lesión, es de suma importancia iniciar el tratamiento adecuado de
forma inmediata con el equipo médico adecuado, que de acuerdo a las necesidades puede
incluir: médico general o de
atención primaria,
endocrinología, cirugía vascular, cirugía
plástica y traumatología. Las complicaciones de este
tipo
de lesiones son aquellos síndromes que engloban
alteraciones anatómicas como funcionales
que ocurren en los pies como consecuencia de su
enfermedad de base, éstas complicaciones pueden ser: neuropatía, arteriopatía,
infección,
necrosis
y amputación.
En
éste caso clínico, se
describe la importancia de
un correcto diagnóstico y estadiaje
de las lesiones, la importancia de curaciones periódicas y tratamiento
adecuado de
la enfermedad de base para evitar
la
complicación más grave que es la amputación
de una extremidad funcional.
Caso clínico.
Paciente masculino de 57 años de edad, originario y residente
en
la ciudad de Quito.
Sin antecedentes patológicos familiares,
niega toxicomanías. Diagnosticado de
diabetes mellitus hace
4 años, su tratamiento médico actual es con sulfonilúreas, no tiene
buen apego a
tratamiento ni a dieta. Trabajador del área de agricultura. Acude por presentar
lesión en tercio distal de zona
plantar de miembro inferior
derecho (figura 1) de varias semanas de evolución que
causa dolor e impotencia funcional. Al examen
físico presentaba pulsos
presentes a todos los niveles en ambos
miembros
inferiores,
descartando la existencia de
lesión vascular
arterial,
no
se
observa secreción purulenta
ni
de
mal
olor
en la lesión.
En
el estudio analítico
se
observa
leve leucocitosis compatible
con
posible infección por lo que se decide tratar al paciente de manera ambulatoria, llama la
atención glicemia al azar de 280mg/dl y hemoglobina glicosilada de
10% por lo que se recomienda
al
paciente una dieta adecuada, buen apego al tratamiento
con sulfonilúreas y controles periódicos de
su enfermedad
de base.
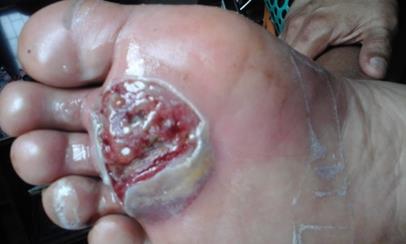
Figura 1. Detalle
de lesión antes de tratamiento
Se diagnostica al paciente
con
una lesión Wagner grado 1 y según la clasificación de la
universidad de Texas: lesión grado IA; por lo que se decide realizar curaciones
cada 24 a 48
horas con solución
salina al 0.9%
(figura 2) y reposo absoluto del miembro afectado durante cuatro semanas, además se inicia antibioticoterapia
con
amoxicilina y ácido clavulánico
650mg vía oral cada 12 horas por 5 días. Además, se realiza radiografía
y resonancia magnética de
miembro
afectado
descartando
posible lesión ósea.
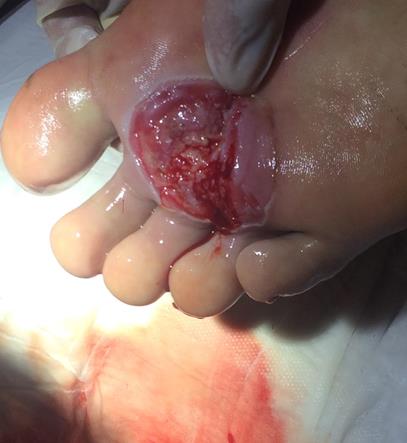
Figura 2. Lesión mientras se realiza curación.
Después de varias curaciones se observa tejido de granulación (figura 3) en la lesión, considerando
al
tratamiento indicado
exitoso
y sin complicaciones
posteriores. Al finalizar el
tratamiento paciente refiere
buen apego a dieta y medicamento (sulfonilúreas), presenta glicemia
al
azar de 100mg/dl y la lesión
plantar completamente curada, después de 6-8 semanas. (figura
4).
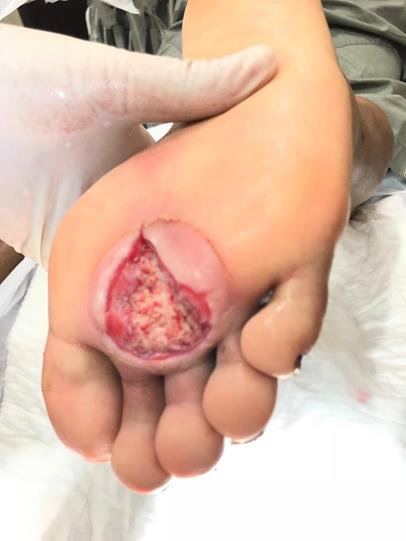
Figura 3. Se
puede observar
tejido
de granulación.
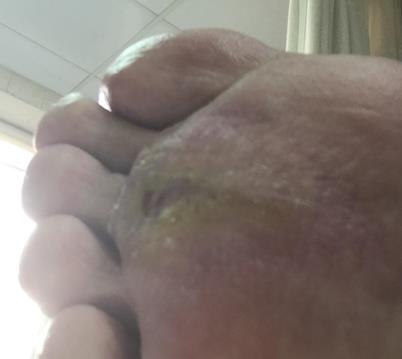
Figura 4. Lesión en condiciones
estables
Discusión.
En
el
caso antes presentado,
el
paciente pudo evitar la complicación principal de
la enfermedad que es la amputación de un miembro completamente funcional, gracias a
un diagnóstico y tratamiento oportuno y eficaz. En los casos donde hay compromiso arterial es
importante realizar
más estudios complementarios y proceder a la
revascularización de
la extremidad una
vez esté controlada la infección. Se
puede evidenciar que se trata de un paciente con mal control
de glicemias sin apego al tratamiento y con diagnóstico de diabetes mellitus de
larga data, todos son factores de riesgo para presentar complicaciones de la
enfermedad de
base, en este caso; pie diabético. EL personal de atención primaria
debe
tomar en cuenta el mecanismo de producción de una
úlcera en el pie diabético (figura 5),
para poder realizar un correcto diagnóstico, estadiaje y tratamiento
de la lesión.
Es
importante que tanto los pacientes como el personal médico sepan reconocer signos de alarma y medidas de prevención con el objetivo de
disminuir la
incidencia
de las complicaciones.
Conclusiones.
Desde siempre el pie diabético ha representado un problema médico y social a
nivel mundial, considerado
como una urgencia
quirúrgica, el
diagnóstico
precoz es
de
gran
importancia para evitar complicaciones y favorecer una rápida recuperación. El diagnóstico de enfermedad
arterial mediante
la clínica es imprescindible en
este tipo de patologías.
El manejo adecuado de
las lesiones de acuerdo con el estadiaje
es
primordial para obtener resultados
favorables, además es
importante recomendar a los pacientes controles y seguimientos periódicos
para confirmar el apego al tratamiento de diabetes mellitus
y así evitar complicaciones micro y
macro angiopáticas.
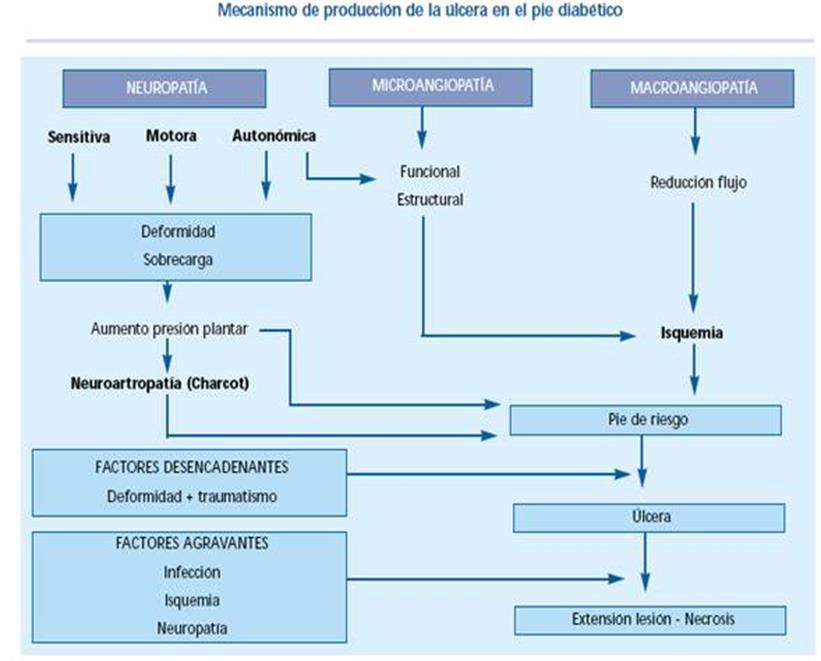
Figura 5. Tomado
de: Marinel.lo J, Blanes Jl, Escudero JR, Ibañez V,
Rguez-Olay
JJ. Eds: Tratado de pie diabético. Jarpyo Editores.
Madrid 2002:11-8
BIBLIOGRAFÍA
- Álvarez–Guisasola F., Blanco-Tarrio, E., Sánchez-Jiménez, J. Guía de Buena Práctica Clínica en: Dolor neuropático en el paciente diabético. IMC. 1ª Ed. Madrid. 2012.
- Cano Pérez, JF., Franch Nadal, J. Diabetes mellitus: Complicaciones crónicas. Atención Primaria. Conceptos, organización y práctica clínica 2008; 37: 863-84.
- Marinel.lo J, Blanes Jl, Escudero JR, Ibañez V, Rguez-Olay JJ. Eds: Tratado de pie diabético. Jarpyo Editores. Madrid 2002:11-8
- Powers AC. Complicaciones crónicas de la diabetes mellitus. En: Kasper DL, et al. Harrison: Principios de Medicina Interna. México: McGraw-Hill, 2006; pp:2377-86

RECONOCIMIENTO-NOCOMERCIAL-COMPARTIRGUAL
CC BY-NC-SA
ESTA LICENCIA PERMITE A OTROS ENTREMEZLCAR, AJUSTAR Y CONSTRUIR A PARTIR DE SU OBRA CON FINES NO COMERCIALES, SIEMPRE Y CUANDO LE RECONOZCAN LA AUTORÍA Y SUS NUEVAS CREACIONES ESTÉN BAJO UNA LICENCIA CON LOS MISMOS TÉRMINOS.






