RESUMEN
El derrame pericárdico es la principal complicación de la pericarditis, la cual puede generar graves consecuencias dependiendo de la velocidad de instauración como de
su etiología. Las principales causas reportadas son las neoplásicas y las
idiopáticas, sin embargo,
la etiología
viral
es
subestimada debido a la dificultad de confirmar el diagnóstico. En casos de
derrame
pericárdico significativo la pericardiocentesis
ha mostrado ser un procedimiento eficaz
y seguro.
Se
realizó pericardiocentesis e instalación de catéter pigtail dando salida a 500 mL de líquido
pericárdico serohemático. Frente a un paciente que se presenta con derrame pericárdico, el
primer desafío es identificar su etiología. Una amplia
variedad de
agentes etiológicos
puede ser responsable de los derrames
pericárdicos, puesto que todos
los agentes conocidos de enfermedad pericárdica pueden ser agentes causativos. Entre las causas más comunes se incluyen las
infecciones (viral, bacteriana,
tuberculosis), cáncer,
insuficiencia cardíaca, enfermedades del tejido
conectivo, lesión pericárdica (derrame posinfarto,
síndromes pospericardiotomía, pericarditis postraumática), causas metabólicas
(insuficiencia renal, hipotiroidismo,
hipoalbuminemia), enfermedad
miopericardítica, síndromes
aórticos agudos
secundarios a uso de determinados fármacos (p. ej., minoxidil). La
frecuencia de las distintas etiologías es diferente según las series analizadas, la epidemiología local y el protocolo diagnóstico
usado. En una serie
derivada de un centro hospitalario se observó la presencia de derrame pericárdico en el 50% de los pacientes con pericarditis aguda viral o idiopática. El manejo clínico en este tipo de casos se
realiza con base en la administración de antiinflamatorios no esteroideos (AINE) debido a su efectividad, tolerancia
y menores efectos adversos. También,
son usados fármacos como la aspirina,
los diuréticos y la colchicina, el cual es un
antiinflamatorio eficaz que,
además,
produce alivio del
dolor;
sin
embargo,
no
debe usarse en
pacientes embarazadas. Asimismo,
se
recomienda
el
uso de corticoides, especialmente
cuando el derrame
pericárdico se asocia a inflamación sistémica.
Palabras Claves: Derrame Pericárdico; Periocardiocentenesis; Infecciones Virales; Infecciones
Bacterianas; Complicaciones
Médica.
ABSTRACT
Pericardial effusion is the main complication of pericarditis, which can cause serious
consequences
depending
on
the
speed of establishment
and its
etiology. The
main causes reported are
neoplastic and idiopathic, however, the viral etiology is underestimated due
to the difficulty of confirming the
diagnosis. In cases of significant pericardial effusion,
pericardiocentesis
has proven
to be an effective and safe procedure.
Pericardiocentesis
and pigtail catheter installation were
performed, giving 500 mL of serohematic pericardial fluid. In
front of a patient who presents with pericardial effusion, the first challenge
is to identify its etiology.
A wide variety of etiologic agents
may
be
responsible for pericardial effusions, since all
known pericardial disease
agents can be causative agents. Common causes include infections (viral, bacterial, tuberculosis),
cancer,
heart failure, connective tissue
diseases, pericardial lesion (post-infarction effusion, postpericardiotomy syndromes, post-traumatic
pericarditis), metabolic causes (renal insufficiency, hypothyroidism, hypoalbuminemia), myopericarditic disease, acute aortic
syndromes secondary to the
use of certain drugs
(eg,
minoxidil). The frequency of the different etiologies is different according
to the
series analyzed, the local epidemiology and the diagnostic protocol used. In a series derived from a
hospital, the presence
of pericardial effusion was observed in 50% of patients with acute viral or idiopathic pericarditis. Clinical
management in these types of cases is based on the administration of
non-steroidal anti-inflammatory drugs
(NSAIDs)
due to their effectiveness, tolerance and lower adverse effects. Also, drugs such as aspirin, diuretics and colchicine are used, which is an effective anti-inflammatory,
which also produces pain relief; however, it should not be used in pregnant patients. Also, the use of corticosteroids is recommended, especially
when pericardial effusion is associated with
systemic inflammation.
Keywords:
Pericardial effusion;
Periocardiocentenesis; Viral Infections; Bacterial Infections;
Medical Complications.
Introducción.
El pericardio representa un doble saco membranoso, fibroso y seroso que
envuelve al corazón y al origen de los grandes vasos. Está compuesta por una capa interna o visceral serosa y
una capa externa o parietal fibrosa. El espacio pericardio está localizado entre
la capa parietal y visceral. Normalmente
contiene entre 5 a 20 mi de fluido
claro que actúa como lubricante permitiendo el movimiento libre
del
corazón dentro del saco pericárdico. (Keanne, 2017). La inflamación (pericarditis)
o lesión del espacio pericárdico que presenta
algún paciente
puede ser agudo o crónico. Se
observa
precoz en la evolución
de infarto miocárdico, cirugía
cardíaca y trauma cerrado o penetrante. Otras causas incluyen reacción inmunológica
autoinmune o en
respuesta a infección
viral previa.
Una de las
complicaciones
más
frecuentes
y
es secundario a una pericarditis
es el
Derrame Pericárdico (DP).
Este es particularmente importante cuando existe
acumulación de
líquido en forma
súbita produciendo taponamiento cardíaco. (Russ, 2016). Dependiendo del
tamaño del paciente, cantidades tan pequeñas de líquido como 20 mi, acumulado en minutos u horas puede
causar taponamiento, mientras que
derrames
subagudos y crónicos
tan significativos como 1 a 2 litros pueden ser muy bien tolerados en
niños mayores y adultos.
El DP puede ser secundario a infecciones, falla cardíaca congestiva, estado post cirugía
de Fontan, Síndrome post pericardiotomía y algunas enfermedades neoplásicas. El derrame pericárdico se define como la
presencia de
líquido en el espacio pericárdico superior a
la normal (15-50 mi o lml/kg) secundario a una pericarditis. (Russ, 2016). Su origen puede deberse a una amplia variedad de situaciones clínicas tales como infecciones virales, bacterianas, fúngicas, o como resultado de procesos inflamatorios, autoinmunes, neoplásicos y dentro de la evolución postoperatorio de la cirugía cardíaca Hace 40 años atrás, la fiebre reumática y la pericarditis bacteriana fueron las etiologías más comunes.
Con la introducción de las terapias antibióticas y nuevas vacunas, en especial contra H.
influenzae, las causas bacterianas han disminuido considerablemente. Actualmente, la frecuencia
de las causas de derrame pericárdico depende
de la población y lugar geográfico en que se haya estudiado. Publicaciones
recientes señalan que las causas más comunes serías las neoplásicas y
las idio-páticas. (Russ, 2016). Sin embargo, la etiología
viral todavía es una
causa común en
ciertos reportes5,
la cual es subestimada debido a la dificultad de confirmar el diagnóstico. La técnica
de reacción de polimerasa en cadena (PCR) es una herramienta diagnostica que permite identificar la etiología
viral específica. En pacientes VIH positivo es más común la pericarditis
tuberculosa
Imagen 1. Derrame Pericárdico
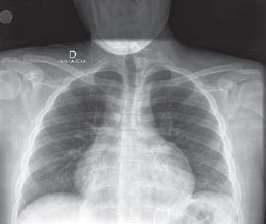
Fuente: (Russ, 2016).
Es importante señalar que, el derrame pericárdico es la principal complicación de la pericarditis, además es
un
hallazgo muy común en
la
práctica
clínica diaria.
En
algunas ocasiones,
el derrame pericárdico
puede ser fácilmente relacionado con
una enfermedad
subyacente, pero otras requieren una evaluación específica para determinar su etiología. (Russ,
2016). Las principales causas reportadas son las neoplásicas y las
idiopáticas. El tratamiento médico del derrame
pericárdico está guiado por la presencia
de signos inflamatorios y por
la enfermedad subyacente, si es que hay alguna presente. El drenaje del líquido pericárdico es mandatorio
cuando
se
está en presencia de un taponamiento cardiaco.
Asimismo, las enfermedades del pericardio son relativamente
comunes en la práctica
clínica, por
tanto, son una causa
frecuente
de consulta e ingreso a
los servicios de
cardiología. En cuanto al derrame
pericárdico, es una patología
ocasionada por diversos factores etiológicos, la
cual se manifiesta con síntomas como disnea de
esfuerzo que luego progresa
a ortopnea, taquicardia, hipotensión, además de
dolor torácico y sensación de plenitud, entre otros síntomas
inflamatorios. (Russ, 2016). Su tratamiento debe estar enfocado a resolver la etiología y al
manejo de los síntomas; no obstante, en situaciones en las que el diagnóstico es impreciso o es idiopático, y ante signos y elevación de marcadores inflamatorios, el manejo clínico debe ser
igual al de la pericarditis.
Aunque en la práctica clínica el tratamiento del derrame pericárdico no severo
se hace con base
en
la administración de
AINE; en la actualidad han surgido avances importantes
en
el tratamiento de estas enfermedades; un ejemplo
de ello es la
indicación de colchicina como
fármaco de
primera elección, el cual unido a la terapia convencional reduce
las tasas de recurrencias; generando así la
necesidad de investigar
la mejor estrategia terapéutica disponible con base
en
evidencia científica
actualizada; pese a ello, aún persisten algunas limitaciones en
cuanto a la difusión de estudios con rigurosidad adecuada y calidad metodológica, debido al acceso restringido de
algunas bases de datos y la
disponibilidad reducida de tiempo de
los profesionales de la salud. (Russ, 2016).
La presentación clínica del derrame
pericárdico depende fundamentalmente de la velocidad de
instalación y la etiología
del
derrame, muchas veces con síntomas que pueden estar relacionados
con la enfermedad causal. La tasa de
acumulación del líquido es crítica
para la presentación
clínica. Si
es rápida,
como en
aquella posterior
a
traumatismo o perforación iatrogénica, la evolución es dramática y tan solo pequeños montos de sangre son responsables del rápido aumento en la
presión intrapericárdica con desarrollo de taponamiento cardíaco en minutos u horas. (Maischa, 2017). Por el contrario, una lenta acumulación de líquido pericárdico permite el desarrollo de un gran derrame en días a
semanas antes de provocar
un significativo incremento en la presión intrapericárdica que derive en signos y síntomas.
El derrame pericárdico
puede ser asintomático
o dar
síntomas
inespecíficos que pueden incluir disnea durante el ejercicio con progresión a ortopnea, dolor torácico o sensación de plenitud o ambos. Ocasionalmente los síntomas pueden ser provocados por compresión local e incluyen náuseas, disfagia, ronquera e hipo por
compromiso del nervio frénico.
También, pueden ocurrir otros
síntomas como fiebre, tos, debilidad,
fatiga, anorexia,
escalofríos y palpitaciones
que reflejan el carácter compresivo del líquido pericárdico sobre
estructuras anatómicas contiguas, o están relacionados con
la enfermedad causal.
(Maischa,
2017). Muchos pacientes con un gran derrame pericárdico (más de 20 mm por ecocardiografía), crónico (mayor de 3 meses) e
idiopático pueden estar asintomáticos y permanecer clínicamente estables por
muchos años. Sin embargo, esta condición puede
derivar en el desarrollo de
taponamiento cardíaco en
hasta el 29% de las personas afectadas con
esta patología.
Sus
manifestaciones clínicas se
asocian con el gatillo del taponamiento, el cual es desconocido, pero la hipovolemia, las taquiarritmias paroxísticas o una pericarditis aguda recurrente lo precipitarían. El examen físico en pacientes con derrame pericárdico puede ser normal. En algunas
ocasiones, por aumento
de la presión intrapericárdica
y la
presencia de un gran volumen de líquido, puede observarse la distensión de las venas del cuello con aumento de
la presión venosa
yugular y disminución
de
los
ruidos
cardíacos
durante
la
auscultación. (Maischa, 2017). No es usual el hallazgo del frote por fricción pericárdica; sin embargo, no existe una precisa correlación entre este hallazgo y la presencia o el tamaño del derrame; de allí,
la importancia informativa que tiene el presente artículo,
el cual tiene como propósito
describir el
manejo del derrame pericárdico.
Fuentes documentales
El análisis correspondiente a
las características que predomina en el tema seleccionado, llevan a
incluir diferentes fuentes documentales encargadas de darle el respectivo apoyo y en ese
sentido cumplir con la valoración de
los hechos a fin de
generar nuevos criterios que
sirven de referencia a otros procesos investigativos. Para (Arias, 2010), las fuentes documentales incorporadas en la investigación documental o bibliográfica, “representa
la suma de materiales
sistemáticos que son revisados en forma rigurosa y profunda para llegar a un análisis del fenómeno”. (p.41). Por
lo tanto, se procedió a
cumplir con la
realización de una lectura
previa determinada por encontrar
aquellos aspectos estrechamente
vinculados con el “MANEJO DE
DERRAME PERICÁRDICO” para
luego explicar mediante un desarrollo las respectivas apreciaciones
generales de importancia.
Técnicas para la Recolección
de la Información
La conducción de la investigación para ser realizada en función a las particularidades que
determinan a
los estudios documentales, tiene como fin el desarrollo de
un conjunto de acciones
encargadas de llevar a la selección de técnicas estrechamente vinculadas con las características del estudio. En tal sentido, (Arias Ob cit) refiere, que es “una técnica particular para aportar
ayuda a los procedimientos
de selección de las
ideas
primarias y secundarias”.
(p. 71).
Por ello, se procedió a la utilización del subrayado, resúmenes, fichaje, como parte básica
para la revisión y selección de los documentos
que presentan el contenido teórico. Es decir, que
mediante su aplicación de estas técnicas se
pudo llegar a recoger informaciones en cuanto a la revisión bibliográfica de
los diversos elementos encargados de orientar el proceso de investigación. Tal como lo expresa, (Arias Ob cit) “las técnicas documentales proporcionan las herramientas esenciales y determinantes para
responder a los objetivos
formulados y llegar a
resultados efectivos” (p. 58). Es decir, para responder con eficiencia
a las necesidades
investigativas, se introdujeron como técnica
de recolección el método inductivo, que hizo posible llevar a
cabo una valoración de
los hechos de forma particular para llegar a
la explicación desde
una visión general.
Asimismo, se emplearon las técnicas de análisis de información para la realización de la
investigación que fue ejecutada bajo la
dinámica de aplicar diversos elementos encargados de
determinar el camino a
recorrer
por el estudio, según, (Arias, Ob cit) las técnicas de procesamiento de datos en los estudios documentales “son las encargadas de
ofrecer al
investigador la visión o pasos que debe cumplir durante
su ejercicio, cada una
de ellas debe estar en correspondencia con el nivel a emplear” (p. 123). Esto indica que, para llevar a cabo el
procesamiento
de
los datos obtenidos, es necesario establecer
las técnicas que
serán seleccionadas, destacándose
en
este caso, de manera particular: fichas de resumen, textual, registros descriptivos entre otros, los mismos se deben ajustar al
nivel
que ha sido seleccionado.
Resultados.
Pericarditis Aguda
El diagnóstico de pericarditis aguda
requiere que
se cumplan al menos de 2 de
los siguientes criterios: dolor torácico típico (agudo y pleurítico que mejora con la posición sentada
o inclinada hacia adelante), frote pericárdico, cambios electrocardiográficos
sugestivos (elevación difusa del segmento
ST o depresión del segmento PR) y la
presencia de derrame
pericárdico nuevo o empeoramiento de un derrame previo.
(Maischa, 2017). El nombre de
Miopericarditis aguda se le llama al cuadro clínico definido de pericarditis aguda con elevación
de marcadores de necrosis miocárdica (TnI o T o CPK-MB)
sin compromiso focal o global de la función contráctil del ventrículo izquierdo evaluado por ecocardiograma Doppler o RM. Por su parte, la Perimiocarditis
aguda es definida como
aquel cuadro
de pericarditis aguda
con
elevación de marcadores de necrosis miocárdica
(TnI
o T
o CPK-MB) con compromiso focal o global de la función contráctil del ventrículo
izquierdo evaluado
por ecocardiograma Doppler
o RM.
• Pericarditis recurrente: documentación de un primer ataque de pericarditis, seguido
de un período de al menos 4-6 semanas
libre de síntomas y la
ocurrencia de un
nuevo cuadro de
pericarditis.
• Pericarditis incesante: caracterizada por tener con una duración mayor de 4 a 6 semanas
y menor de 3 meses sin remisión.
• Pericarditis crónica: la que dura más de 3 meses. A su vez, las pericarditis pueden ser
secas, fibrinosas o efusivas,
independientemente de su
etiología.
(Maischa, 2017).
Tal y como es señalado, la
pericarditis aguda representa un
síndrome clínico cuyo
diagnóstico está basado en criterios simples no siempre informados de manera clara e incluye
el dolor torácico
(característico), el frote
pericárdico, alteraciones electrocardiográficas evolutivas (elevación difusa del segmento ST en el electrocardiograma [ECG]) y derrame pericárdico. Al menos 2 de 4 factores deberían estar presentes para el diagnóstico de pericarditis aguda, aunque la
auscultación de un frote pericárdico permite,
por sí solo, establecerlo.
(Fournier, 2017).
Por todo esto, la inclusión
del
derrame pericárdico no es totalmente aceptada por
algunos autores, la
misma está justificada en la medida
en que, si bien no es necesaria para el diagnóstico, su hallazgo es
confirmatorio en
un paciente con un cuadro clínico sugestivo.
Conforme a esto, se logra comprender que la forma
clásica de presentación es la de un cuadro sintomático
agudo, pero también puede presentarse
en
forma subaguda
o crónica. Son comunes la presencia de fiebre
(habitualmente < 39 °C), molestia, malestar y mialgias como pródromos.
(Fournier, 2017). Los pacientes añosos pueden no tener fiebre. En cuanto al dolor
precordial, suele presentarse como retroesternal o en hemitórax izquierdo, tipo agudo, cortante o punzante,
y puede irradiarse
en
forma similar a la angina
de pecho e incluso tener características
similares
al ángor
o
características
pleuríticas. El dolor generalmente
se
modifica con
los
cambios posturales y en ocasiones
está asociado a tos no productiva y disnea.
Tabla 1. Recomendaciones para
el diagnóstico de la Pericarditis

Fuente: (Fournier, 2017).
Asimismo, el frote
pericárdico puede
auscultarse en forma transitoria y tener una, dos o
tres fases. Puede encontrarse
derrame pleural asociado. Al mismo tiempo, la detección de marcadores
de inflamación elevados (como proteína C
reactiva; PCR)
también es confirmatoria
y debería considerarse como un elemento más para el diagnóstico y seguimiento de la pericarditis.
(Stam, 2013). Por otro lado, se encuentra la
eritrosedimentación (VSD), la cual es menos costosa pero
también menos específica; los valores de
PCR
se elevan y disminuyen más tempranamente que la VSD, lo que los convierte en un mejor marcador para la monitorización, particularmente
en
la medida en que es menos influenciable
por otras situaciones clínicas (como por ejemplo anemia).
La evaluación diagnóstica básica debería incluir interrogatorio, auscultación, ECG, ecocardiografía transtorácica, análisis de
sangre de rutina (incluyendo marcadores de inflamación como VSD y PCR y de lesión
miocárdica (CPK-MB y troponinas), así como radiografía de tórax (Rx) en todos los
casos en que se sospeche el diagnóstico de pericarditis. (Stam,
2013). De allí, que autores han propuesto un protocolo de 3 pasos para el manejo diagnóstico de las enfermedades pericárdicas:
• Estadio I: incluye historia clínica, examen físico, ECG, radiografía de tórax, evaluación
para tuberculosis, medición de anticuerpos antinucleares en suero y hormonas tiroideas, así
como otros estudios sugeridos
tras
la evaluación
inicial.
• Estadio II:
incluye a la
pericardiocentesis
en pacientes
con taponamiento
cardíaco, sospecha de pericarditis purulenta o derrames
pericárdicos crónicos voluminosos.
• Estadio III: incluye una biopsia quirúrgica del pericardio en pacientes con taponamiento persistente o recurrente
luego de pericardiocentesis y cuando la
permanencia del derrame
es mayor de 3 semanas luego del
ingreso
en
el hospital sin
diagnóstico etiológico.
Diagnóstico
Si
el médico tratante sospecha que el paciente
tiene derrame pericárdico, realizará una
serie de análisis para detectarlo, identificar las posibles causas y determinar el tratamiento (Stam,
2013) ; entre los mismos se encuentra:
Examen médico: El
médico realizará un examen médico, que implica escuchar el corazón del
paciente con un estetoscopio.
Ecocardiograma: Un ecocardiograma usa ondas sonoras para crear
imágenes del corazón en tiempo real. Con este procedimiento, un cardiólogo puede ver el tamaño del derrame
pericárdico sobre la base de la cantidad de espacio que hay entre las dos capas del pericardio. Un
ecocardiograma también
puede mostrar la disminución
de la función cardíaca
debido a la presión
que sufre el corazón (taponamiento). A través del ecocardiograma
el
cardiólogo podría ver
si una
o más cavidades del corazón han colapsado y el grado de
eficacia con el que el corazón bombea
sangre. Existen dos tipos de ecocardiogramas:
• Ecocardiograma transtorácico. Para esta prueba se utiliza un dispositivo que emite sonido
(transductor) que se coloca
en el pecho, sobre el
corazón.
• Ecocardiograma transesofágico. Se introduce un transductor diminuto dentro de un tubo
hacia dentro del tubo digestivo y va desde la garganta hasta el estómago (esófago). Dado que el esófago está cerca del corazón, colocar allí el transductor suele proporcionar una
imagen más detallada del corazón.
Electrocardiograma: Un
electrocardiograma, también conocido como ECG, registra señales eléctricas a medida que se desplazan por el corazón. El cardiólogo puede buscar patrones que
sugieran la presencia de taponamiento.
Radiografía torácica: Esta puede mostrar una silueta del corazón dilatado si existe una gran
cantidad de líquido en el
pericardio.
Otras tecnologías de diagnóstico
por imagen
La tomografía
computarizada (TC) y la
resonancia magnética (RM), las cuales son tecnologías de diagnóstico por imágenes que pueden detectar
derrame
pericárdico, aunque generalmente no se utilizan para este trastorno.
Sin embargo, es posible diagnosticar derrame pericárdico cuando
se realizan
estas pruebas
por otros motivos.
Otras pruebas: Si hay evidencia
de
derrame pericárdico, el
médico podría
solicitar
análisis de sangre u otras pruebas
de diagnóstico para identificar
una causa. (Stam, 2013).
Tabla 2. Características del paciente con
Pericarditis

Fuente:
(Stam,
2013).
Tratamiento
El manejo de las enfermedades pericárdicas en general y de
la pericarditis aguda
en particular se ha llevado a cabo en forma empírica a
lo largo de años. Solo en los últimos 10 años, tras la publicación de
una serie de ensayos clínicos aleatorizados, se han establecido las bases de
su tratamiento racional, basados en evidencia objetiva. A diferencia de las otras enfermedades del corazón existen pocos estudios clínicos aleatorizados sobre las
enfermedades del pericardio y
los que existen incluyen escaso número de
pacientes, por
lo cual la mayoría de las indicaciones
diagnósticas y terapéuticas
se basan en niveles
de evidencia clases
B y C. (Stam, 2013).
Desde esta perspectiva se logra comprender que el tratamiento para
el
derrame pericárdico dependerá
de la cantidad de
líquido acumulado, de aquello que
esté causando el derrame y de si el paciente tiene o presenta probabilidades de tener taponamiento cardíaco. Tratar la causa del
derrame pericárdico
suele corregir
el problema.
Medicamentos que reducen la inflamación: Si el paciente
no tienes un taponamiento y no existe
una amenaza inmediata
de que se produzca, el
médico podría indicarte
una de las
siguientes opciones para tratar la inflamación del pericardio, la cual podría contribuir a
un derrame pericárdico:
• Aspirina
• Medicamentos antiinflamatorios no esteroides (AINE), como indometacina (Indocin) o
ibuprofeno (Advil, Motrin IB y otros)
• Conquicina (Colcrys)
• Corticoesteroides, como prednisona
Otros tratamientos: Si los tratamientos con antiinflamatorios no corrigen el problema y
tienes una acumulación importante de líquido que genera
síntomas y te hace más propenso a un
taponamiento, o si presentas taponamiento, tu cardiólogo
probablemente recomiende uno de
los siguientes procedimientos para drenar el
líquido
o evitar que este vuelva a acumularse.
• Drenar el líquido. El médico puede introducir una aguja en el espacio pericárdico y, luego,
usar un tubo pequeño (catéter)
para drenar el líquido: este procedimiento se llama pericardiocentesis.
El médico usará dispositivos para imágenes, ya sea ecocardiografía o una tecnología de radiografía llamada fluoroscopia— con el fin de guiar el trabajo. Un aparato de ECG controlará
tu corazón durante el procedimiento. En la mayoría
de los casos, el catéter
se dejará en el lugar para
drenar el espacio pericárdico durante algunos días, a fin de evitar que vuelva a acumularse líquido.
• Cirugía a corazón abierto. Si hay sangrado dentro del pericardio, especialmente debido a
una cirugía cardíaca reciente u otras complicaciones, puede que te realicen una cirugía
para drenar el pericardio y reparar el daño. Ocasionalmente, un cirujano podría drenar el
pericardio y crear un «pasaje» que permita que drene
cuando sea necesario a
la cavidad abdominal, donde el líquido puede ser absorbido.
• Abrir las capas. La pericardiotomía con balón es un procedimiento que se realiza con poca
frecuencia, mediante el cual se
inserta un balón desinflado
entre las capas del
pericardio; luego, el
balón se infla para estirar
las
capas.
• Extraer el pericardio. La extracción quirúrgica de la totalidad o una parte del pericardio
(pericardiectomía) suele reservarse para
el
tratamiento de derrames pericárdicos que reaparecen a pesar del drenaje
con
catéter. (Stam, 2013).
Tabla 3. Indicadores
de riesgo
en pacientes con
Pericarditis

Fuente:
(Stam,
2013).
Sobre la base de estos criterios se puede establecer a qué pacientes con pericarditis aguda es necesario internar; esto debido a que, ante la
ausencia de estos predictores de mal pronóstico,
los pacientes pueden considerarse
como de bajo riesgo de responder a causas específicas y
presentar complicaciones en su evolución, por lo que pueden manejarse en forma ambulatoria.
En un estudio prospectivo de 300 pacientes consecutivos con pericarditis aguda, 254 pacientes (85%) fueron de bajo riesgo y no fueron
internados sino recibieron tratamiento empírico con aspirina (800 mg cada 6-8 horas
durante 7-10 días),
sin evaluación etiológica. (Stam,
2013).
El
protocolo fue seguro (sin casos de taponamiento cardíaco) y costoefectivo: 230 de
254 casos de bajo riesgo (90,6%)
tuvieron
un diagnóstico final de pericarditis viral o idiopática
luego de un seguimiento de 38 meses. (Stam, 2013) El mismo protocolo fue también útil en
pacientes con recurrencias que generalmente pueden ser tratados en forma
ambulatoria a menos que presenten predictores de mal pronóstico y se descarte una causa específica. Con un
diagnóstico claro de origen idiopático, también
es innecesario repetir una
nueva valoración etiológica ante
cada
recurrencia a menos
que se hagan evidentes
nuevas características clínicas.
Manejo de Derrame Pericárdico
El procedimiento a
realizarse en el derrame
pericárdico se
debe realizar bajo sedación,
analgesia sistémica
y anestesia
local, con monitorización no invasiva continua, la cual debe
incluir: monitorización electrocardiográfica, presión
arterial, saturación
transcutánea de oxígeno.
Previa técnica de asepsia, la piel y estructuras más profundas son infiltradas con lidocaina
1-2%. Se inserta
la aguja con Teflón en el sitio previamente
definido y siguiendo una trayectoria predeterminada con orientación hacia el hombro izquierdo, aspirando en forma continua. (Penza,
2017) El ángulo usual por acceso
subxifoideo es de 15
grados sobre la piel.
Si el líquido es obtenido, la vaina del Teflón se
avanza cerca de
2 cm manteniendo fija
la aguja y luego esta se remueve. Si el líquido obtenido
es sanguinolento se debe confirmar
la posición intrapericardica. Si esta es intrapericardico el líquido extraído no se coagula. Además, se puede inyectar una pequeña cantidad de suero salino agitado como forma de obtener contraste para así verificar
la posición por medio de la visión ecocardiográfica. (Penza, 2017). La opacificación densa del espacio pericárdico confirma la posición intrapericardica (contraste
salino) con ausencia de contraste intracardíaco.
El derrame puede ser drenado con punción aspirativa única. Si se
requiere drenaje
prolongado se debe introducir por el Teflón una guía con punta blanda para evitar daño sobre
el corazón y asegurar
la ubicación en el espacio pericárdico y así luego introducir catéter tipo
pigtail, utilizando técnica
Seldinger. (Penza, 2017) Una vez que
la guía es pasada ampliamente
hacia el espacio pericárdico, el catéter teflón es removido. Luego se realiza una pequeña
insición
sobre la piel con bisturí para
disminuir la resistencia que ejerce la piel y celular subcutáneo al paso
del catéter pigtail.
Se puede facilitar aún más el paso del catéter con la introducción previa de
un dilatador. Estas
maniobras facilitan el paso del catéter pigtail a través de
los tej idos hacia el espacio
pericárdico. Se procede
posteriormente al drenaje del líquido mediante aspiraciones repetidas. El catéter
pigtail se debe
mantener conectado a sistema de aspiración
suave
continua, tipo Hemosuc, hasta que la producción de líquido pericárdico se encuentre
en
rango mínimo fisiológico.
(Penza, 2017) Las principales complicaciones
del
procedimiento son el hemopericardio
por punción intracardíaca
si la aguja es dirigida posteriormente, la
laceración del
epicardio o del miocardio ventricular, laceración de una arteria o vena coronarias, la laceración de vasos mamarios, fibrilación ventricular, punción del esófago con mediastinitis subsecuente, el
neumotorax, hematoma del sitio de punción y la infección
de
la cavidad pleural o pericárdica.
La
tasa de complicaciones reportado por Tsang fue de 1% de complicaciones mayores
(neumotorax) y 3%
de complicaciones menores (punción ventrículo derecho y neumotorax
pequeño que no requirieron tratamiento), lo cual se correlaciona con otros reportes. En resumen, el conocimiento de la técnica de pericardiocentesis
es fundamental para el adecuado enfrentamiento clínico del derrame pericárdico, sobre
todo en situaciones que implican compromiso hemodinámico. Se demuestra
que es una técnica eficaz y segura en su implementación. (Penza, 2017).
Conclusiones.
El
espacio
pericárdico,
determinado por
las capas pericárdicas
visceral
y
parietal,
contiene normalmente
líquido seroso creando un espacio potencial que rodea el corazón y se
distribuye mayormente en los surcos aurículoventricular e interventricular.
En base a esto, se
define la presencia de
derrame pericárdico cuando la cantidad de
líquido pericárdico presente en el
espacio pericárdico
supera el
monto considerado normal
(aproximadamente 50 mL).
Los derrames pericárdicos son de
diagnóstico habitual en la
práctica clínica ya sea como
hallazgo incidental o manifestación de
un trastorno cardíaco o sistémico.
El espectro de
los derrames pericárdicos va desde la presencia
de derrames leves asintomáticos
hasta el cuadro
de taponamiento cardíaco. Los derrames pericárdicos leves (definidos como la suma de espacio libre
de ecos en el saco pericárdico anterior y posterior menor a 10 mm por ecocardiografía) son un hallazgo
relativamente frecuente, especialmente
en mujeres ancianas.
Los derrames pericárdicos pueden ser, desde el punto de vista de la
velocidad de instalación, de lenta acumulación; su progresión puede ser súbita con una rápida evolución al taponamiento cardíaco. En general, el pronóstico depende
de la causa y el tamaño del derrame, aunque pequeños derrames no son siempre benignos. El algoritmo diagnóstico de esta enfermedad debe ser guiado por la epidemiología y la presentación clínica para evitar una serie de estudios extensos y a ciegas. Una vez
diagnosticada su presencia
y gravedad, la
tarea más compleja consiste en la evaluación de la etiología.
En países en desarrollo, existe una alta frecuencia de derrames pericárdicos de origen
tuberculoso o relacionados con la
infección por el virus del VIH o debidos a ambas causas. La etiologías no idiopáticas y no virales se asocian con riesgo incrementado de derrame intenso y taponamiento cardíaco, por lo cual la pericardiocentesis es obligatoria. La biopsia
pericárdica por pericardioscopia ha
demostrado ser
útil en el diagnóstico
del derrame neoplásica.
a) Electrocardiograma
El derrame pericárdico
puede causar alteraciones electrocardiográficas no específicas como una reducción en el voltaje del QRS (definido como suma de las ondas R + S en D1 + D2
+ D3
< 15 mm) y un aplanamiento difuso de
las ondas T. En presencia de derrame
pericárdico grave y taponamiento cardíaco puede
observarse alternancia eléctrica (cambios de la morfología y el voltaje del complejo QRS a latidos alternos) debida al movimiento oscilante
del
corazón dentro de una cavidad con
gran volumen de líquido.
b) Radiografía de
tórax La
radiografía de tórax puede demostrar la
presencia de
un agrandamiento de
la silueta cardíaca con campos pulmonares claros. Este hallazgo, que
puede ser fortuito en un examen de
rutina en un paciente asintomático, debe plantear la sospecha de derrame pericárdico. El agrandamiento de la silueta cardíaca aparece generalmente cuando se acumulan más de 200-250 mL de líquido en el saco pericárdico.
Entre las modalidades diagnósticas, la ecocardiografía es la más frecuentemente utilizada
por cuanto permite
una valoración semi cuantitativa
rápida y de fácil acceso del tamaño del
derrame y su efecto
hemodinámico.
Bibliografía.
Arias,
F. (2010). Paradigmas de
la Investigación Científica. España: Luces.
Dávila,
N. (2012). Paradigmas de la Investigación Científica. Pereire, Colombia:
Las Brisas. Fallows , J. A., & Pastor, B. H. (2017). The use of a polyethelene catheter in the pericardial
paracentesis.
N Engl J Med, 253(20),
872-3.
Fournier, R., Levy, P. Y., Charrel, R., Metras, D., Habib, G., & Raoult, D. (22 de Mayo de
2016). Molecular analysis of pericardial fluid: a 7-year experience. Review: Eur Heart,
27(16), 1942-6.
Keanne, L. (2017). Pediatric Cardiology. Pericardial Diseases, 2(27), 11-
66.
Maischa, G. (2017).
Guía de Práctica Clínica para
el diagnóstico y tratamiento de las enfermedades del pericardio. Rev Esp Cardiol, 57(11), 1090-1114.
Russ, P. (2016).
Critical Heart
Disease
in
Infants and
Children.
Pericardial
Effusion and
Tamponade, 2(9), 22- 45.
Stam, G. (1998). Echocardiographically guided pericardiocentesis:
Evolution and state-of-the-art technique.
Mayo Clin
Proc,
73(7), 647-52.

RECONOCIMIENTO-NOCOMERCIAL-COMPARTIRGUAL
CC BY-NC-SA
ESTA LICENCIA PERMITE A OTROS ENTREMEZLCAR, AJUSTAR Y CONSTRUIR A PARTIR DE SU OBRA CON FINES NO COMERCIALES, SIEMPRE Y CUANDO LE RECONOZCAN LA AUTORÍA Y SUS NUEVAS CREACIONES ESTÉN BAJO UNA LICENCIA CON LOS MISMOS TÉRMINOS.





