
 DOI: 10.26820/recimundo/4.(1).enero.2020.206-218
DOI: 10.26820/recimundo/4.(1).enero.2020.206-218
URL: http://recimundo.com/index.php/es/article/view/757
EDITORIAL: Saberes del Conocimiento
REVISTA: RECIMUNDO
ISSN: 2588-073X
TIPO DE INVESTIGACIÓN: Artículo de Revisión
CÓDIGO UNESCO: 3201 Ciencias Clínicas;
3201.01 Oncología
PAGINAS: 206-218
R1 en pacientes con tumor de páncreas sometidos a intervención quirúrgica en el Hospital Solca en el periodo 2012 al 2016
R1 in patients with pancreas tumor undergoing surgical intervention at the Solca Hospital in the period 2012 to 2016
R1 em pacientes com tumor de pâncreas submetidos a intervenção cirúrgica no Hospital Solca no período de 2012 a 2016
Eunices
Isabel Arreaga Macias1; Clara Betsabé Rodríguez Peralta2;
Gabriela Abigail Ronquillo Orama3; Martha Alexandra García Montiel4
RECIBIDO: 18/09/2019 ACEPTADO: 29/10/2019 PUBLICADO: 31/01/2020
1.
Médico;
Investigador Independiente; Guayaquil, Ecuador; eunicesarreaga92@gmail.com;
 https://orcid. org/0000-0003-2038-5318
https://orcid. org/0000-0003-2038-5318
2. Médico; Investigador Independiente; Guayaquil, Ecuador; clara.rodriguezp92@gmail.com;  https://orcid.or-
https://orcid.or-
g/0000-0002-0335-191X
3. Magister Universitario en Prevención de Riesgos Laborales; Médico; Investigador Independiente; Guayaquil; Ecuador, md.gabyronquilloo@gmail.com;  https://orcid.org/0000-0002-3069-1821
https://orcid.org/0000-0002-3069-1821
4. Médico; Investigador Independiente; Guayaquil, Ecuador;
maralex22@hotmail.com;  https://orcid.org/0000-
https://orcid.org/0000-
0002-9821-8635
CORRESPONDENCIA Eunices
Isabel Arreaga Macias eunicesarreaga92@gmail.com
Guayaquil, Ecuador
© RECIMUNDO; Editorial
Saberes del Conocimiento, 2020
RESUMEN
Introducción: El 90% de los tumores pancreáticos está constituido por el adenocarcinoma de cabeza de páncreas siendo éste de origen multifactorial con factores de riesgo que predisponen dicha alteración celular. La cirugía continúa
siendo la única opción terapéutica
potencialmente curativa. La infiltración de los márgenes
quirúrgicos (R1) en las piezas operatorias es un factor negativo e independiente para la supervivencia de los pacientes.
Método: Este estudio
es de tipo observacional retrospectivo realizado en el Hospital
SOLCA (2012-2016) donde se obtuvo un universo de 107 historias
clínicas correspondientes a tumores de páncreas de los cuales se excluyeron
43 expedientes por corresponder
únicamente a biopsia,
6 que sólo incluían colocación de Implantofix, 19 en quienes se realizó laparotomía exploratoria más biopsia, obteniendo una muestra final de 39 historias clínicas
que fueron sometidos a intervención quirúrgica que contaron con pieza operatoria, de las cuales 17 de ellas fueron por duodenopancreatectomía cefálica (DPC, técnica
Whipple) y 22 por otros tipos de cirugía. Resultados: De los 39 récords operatorios revisados en este estudio,
se constató que el 74,5% fueron sometidos a
DPC. Veintidós (56,41%) pacientes
continuaron vivos al final de la investigación y 17 (43,58%)
fallecieron. Los márgenes estudiados
en prácticamente todos los pacientes
(90%) fueron el pancreático, el proximal y el distal, mientras
que los menos informados fueron el
margen biliar (informado en el 20,5% de las piezas),
el uncinado y el vascular, ambos en
un 5.13% cada uno (p=<0.05). De los márgenes
antes mencionados, 33 piezas operatorias tuvieron márgenes
libres, y en 5 piezas al menos un margen estuvo
comprometido. De ellos, el compromiso fue evidente en márgenes pancreáticos (2 casos), biliares (2 casos) y uncinado (1 caso). Al momento del seguimiento postquirúrgico se comprobó que 27 pacientes recidivaron, 10 tuvieron evolución favorable y 2 pacientes no acudieron a sus control posterior a
la cirugía. De los pacientes que recidivaron se comprobó que su status final
fue: 9 vivos (33,30%) y 17 fallecidos (62,90%). La DPC fue
la técnica quirúrgica más empleada (74,35%). La mediana de sobrevida global fue
de 13 meses. Conclusión: A pesar de la intervención
quirúrgica, la recidiva
sigue siendo alta,
esto podría deberse a irresecabilidad al momento de la cirugía, o a una
falta de protocolos histopatológicos en el cual se pueda estandarizar la cantidad de ganglios extraídos
y determinar con certeza el compromiso ganglionar, así
como la lectura de los márgenes quirúrgicos. Recomendaciones: Se recomienda la elaboración de un protocolo institucional para cáncer de
cabeza de páncreas y su uso adecuado para futuras investigaciones.
Palabras clave: Cáncer de cabeza de páncreas, Duodenopancreatectomía cefálica; Sobrevida, R1, margen de resección.
ABSTRACT
Introduction: 90% of pancreatic tumors are pancreatic head adenocarcinoma, which have a multifactorial origin with risk factors that predispose cellular alteration. Surgery remains the only potentially curative therapeutic option. The infiltration of the surgical
margins (R1) in the operative pieces is a negative and independent factor
for the survival of the patients. Method:
This retrospective observational study was carried
out at the SOLCA Hospital,
where a sample universe
of 107 clinical histories corresponding to a pancreatic tumor was obtained, of which 43 records were excluded because
they were requests
for biopsy analysis,
6 which only included the use of Implantofix,
19 in whom exploratory laparotomy plus biopsy was performed, obtaining
a final sample of 39 clinical histories
that were submitted to surgical intervention with surgical
tissues, of which 17 were by Whipple technique
and 22 by other types of surgery. Results: Of the 39 operative records reviewed
in this study, it was found that 74.5% were submitted to CPD. Twenty-two (56.41%)
patients remained
alive at the end of the investigation and 17 (43.58%)
died. The margins
studied in almost all patients
(90%) were pancreatic,
proximal and distal, while the least informed were biliary margin (reported in 20.5% of the pieces), uncinate
and vascular, both in 5.13% each (p = <0.05).
Of the margins mentioned
above, 33 operative
pieces had free margins,
and in 5 pieces at least one margin was compromised.
Of these, the commitment was evident in pancreatic
margins (2 cases), bile (2
cases) and uncinate (1 case). At the time of the post-surgical follow-up,
it was verified that 27
patients relapsed, 10 had favorable
evolution and 2 patients did not
go to their control after
surgery. Of the patients who relapsed it was verified
that its final status was: 9 alive (33,30%) and 17 died (62,90%). DPC was the most used surgical technique
(74.35%). The median overall
survival was 13 monthsDiscussion: A 2013 publication of the Autonomous University of Barcelona states
that the survival of patients with pancreatic cancer is 3 years in 25% and in 5 years under 10%, we could verify that of the 39 cases 27 patients
relapsed, being a
number Significant since it
represents more
than half of the sample, it is worth mentioning that of the 27 patients, 17
of them died. Conclusion: Despite the surgical intervention the relapse
remains high, this could be due to a lack of protocol
consensus in which the number of nodes extracted
can be standardized to determine with certainty if there is nodal compromise and to standardize the
surgical margins for later study and Determine the percentage
of infiltration if applicable. Recommendations: It is recommended that an
institutional protocol be developed for pancreatic cancer and its proper use for future investigations.
Keywords: Cephalic duodenopancreatectomy, pancreatic head cancer; survival, R1, resection margin.
RESUMO
Introdução:
90% dos tumores pancreáticos são adenocarcinomas
de cabeça pancreática, de origem multifatorial, com fatores de risco que predispõem à alteração celular. A cirurgia continua sendo a única opção terapêutica potencialmente curativa. A infiltração das margens cirúrgicas (R1) nas peças operatórias é um fator
negativo e independente para a sobrevivência dos pacientes. Método: Este estudo observacional retrospectivo foi realizado
no Hospital SOLCA,
onde foi obtido um universo
amostral de 107 histórias clínicas
correspondentes a um tumor
pancreático, dos quais 43 registros foram excluídos por serem pedidos de análise de biópsia, 6 que incluíam
apenas o uso do Implantofix, 19 nos quais foi realizada laparotomia exploradora mais biópsia, obtendo uma amostra
final de 39 histórias clínicas
que foram submetidas à intervenção cirúrgica
com tecidos cirúrgicos, sendo 17 pela técnica de Whipple
e 22 por outros tipos de cirurgia. Resultados: Dos 39 prontuários analisados neste estudo,
verificou-se que 74,5% foram submetidos à DPC. Vinte e dois (56,41%) pacientes permaneceram vivos no final da investigação e 17
(43,58%) morreram. As margens estudadas
em quase todos os pacientes (90%) foram pancreáticas,
proximais e distais, enquanto
as menos informadas foram as margens biliares (relatadas em 20,5% das peças), uncinadas e vasculares, ambas em 5,13% cada (p = <0,05)
. Das margens mencionadas acima, 33
peças operativas tinham margens livres e em 5 peças pelo menos uma margem foi comprometida. Destes,
o comprometimento foi evidente
nas margens pancreáticas (2 casos), biliares (2 casos) e
uncinado (1 caso). No momento
do seguimento pós-cirúrgico, verificou-se que 27 pacientes recidivaram, 10 apresentaram
evolução favorável e 2 não retornaram ao controle após a cirurgia. Dos pacientes que recidivaram, verificou-se que seu estado final era: 9 vivos (33,30%)
e 17 morreram (62,90%).
A DPC foi a técnica cirúrgica
mais utilizada (74,35%).
A sobrevida global mediana
foi de 13 meses. Discussão: Uma publicação de 2013 da Universidade Autônoma
de Barcelona afirma que a sobrevida de pacientes
com câncer de pâncreas é de 3 anos em 25% e em 5 anos abaixo de 10%, pudemos verificar que dos 39 casos 27 pacientes recidivada, sendo um
número significativo por representar
mais da metade da amostra,
vale ressaltar que dos 27 pacientes, 17 deles morreram. Conclusão:
Apesar da intervenção cirúrgica, a recidiva
permanece alta, isso pode ser devido
à falta de consenso do protocolo,
no qual o número de nós extraídos pode ser padronizado para determinar com certeza se há comprometimento nodal e
padronizar as margens cirúrgicas para estudos posteriores e Determine a porcentagem de infiltração, se aplicável. Recomendações: Recomenda-se que seja desenvolvido um protocolo institucional para o câncer de pâncreas e
seu uso adequado para futuras investigações.
Palavras-chave: Duodenopancreatectomia cefálica, câncer de cabeça do pâncreas; sobrevivência, R1, margem de ressecção.
Introducción
Ya ha sido descrito
que aproximadamente el 90% de los tumores del páncreas está constituido por el adenocarcinoma ductal siendo ocupado el 10% restante por el adenocarcinoma acinar, tumores
neuroendocrinos,
carcinoma pseudopapilar y pancreatoblastoma, dentro de este pequeño porcentaje también se encuentran los tumores quísticos que han sido clasificados como cuatro
tipo de lesiones según la OMS: la neoplasia quística serosa, la neoplasia quística mucinosa,
la neoplasia papilar
intraductal mucinosa
y la neoplasia sólida seudopapilar1-2. Se ha comprobado que el 60% de la localización y aparición del CP
es a
nivel cefálico, seguido por el cuerpo en un 15%, 20% en la cola y 5% difuso en la glándula3.
El cáncer de páncreas es una de las neoplasias más agresivas por lo que la mayoría de los pacientes son diagnosticados en estadios avanzados de la
enfermedad, según la literatura descrita es de origen multifactorial cuyas asociaciones de riesgo predisponen a la alteración celular3. Las neoplasias de cabeza pancreática
son generalmente adenocarcinomas que pueden derivar de
tejido pancreático,
la ampolla de Váter, los ductos biliares distales o
el duodeno4.
La cirugía
continúa siendo la única opción terapéutica
potencialmente
curativa,
y en los
casos de cáncer
de páncreas metastásico la supervivencia mediana
es de aproximadamente de unos 6 meses. El 90% de las neoplasias del páncreas son adenocarcinomas y el 70% de los adenocarcinomas de
páncreas se localizan a nivel de cabeza del
páncreas5.
Se conocen cuatro márgenes
quirúrgicos estudiados en las piezas de DPC4.
1. Márgenes luminales
(proximal gástrico
o duodenal y distal yeyunal).
2. Margen de
transección pancreática (MTP).
3. Margen de la
vía biliar.
4. Margen pancreático circunferencial
o radial.
Generalmente los márgenes luminales, de transección pancreática
(MTP) y biliar no dan mayor problema de análisis, ya que
son fáciles de identificar en la
pieza operatoria. En cuanto al margen pancreático circunferencial o radial anatómicamente
se diferencia en tres partes, una superficie anterior o margen
de resección anterior (MRA) y otra posterior (MRP), separada entre sí por el
margen de resección medial
(MRM), siendo estos dos últimos
mencionados de mucha
importancia al momento del estudio ya que se
ha visto que son los márgenes que con más frecuencia se encuentran infiltrados4.
Debido a la ubicación anatómica del MRM que se encuentra
rodeando en parte la circunferencia de la vena mesentérica
superior se le ha otorgado
varios nombres como: lecho
vascular, margen del proceso
uncinado, margen mesentérico e incluso margen retroperitoneal, así mismo el MRP
que corresponde a la porción adyacente a la arteria
mesentérica superior4.
El Hospital SOLCA de Guayaquil es el principal establecimiento en la
ciudad donde pacientes acuden con sintomatología, diagnóstico establecido y/o referidos de otras
casas de salud para su tratamiento por lo
que se lo escoge para la investigación en la cual se pretende contribuir con datos estadísticos reales acerca de la incidencia
de recidivas del cáncer de cabeza
de páncreas post-duodenopancreatectomía cefálica y de esa manera determinar las posibles causas de recidivas.
Metodología
El presente estudio
es de tipo observacional retrospectivo, realizado en base a revisión de historias clínicas en
el Departamento
Estadístico del Hospital
SOLCA (Sociedad de Lucha contra
el Cáncer) en la ciudad de Guayaquil, correspondiente al periodo
2012-2016.
Población y muestra
Mediante las historias clínicas provistas en el Departamento
de Estadística de la Institución de SOLCA, se obtuvo una población
de 107 pacientes que presentaron masas tumorales en páncreas de los cuales se descartaron 68 por no cumplir
con nuestro criterio de inclusión quedando
una muestra de 39 pacientes los cuales fueron intervenidos quirúrgicamente para resección de pieza operatoria y su posterior estudio durante el periodo 2012- 2016. Se establecieron los siguientes criterios
para la obtención de la muestra:
Criterios
de inclusión
Pacientes que hayan sido
intervenidos quirúrgicamente para exéresis de
pieza operatoria por tumores de páncreas en
SOLCA Guayaquil.
Criterios
de exclusión
Pacientes con tumores de páncreas donde su
extensión no permita la cirugía; Pacientes cuyo estudio anatomopatológico sólo haya sido a través de una biopsia;
De esta forma, fueron
excluidos: 43 pacientes por tener únicamente el registro de la biopsia, 6
casos sólo incluían
la colocación del Implantofix, 19 pacientes se les realizó laparotomía exploratoria pero al ver la irresecabilidad del tumor sólo se toma biopsia. Se obtuvo
una muestra final de 39 pacientes, que fueron sometidos a intervención quirúrgica con resección de la
pieza operatoria remitida al Dpto.
de Anatomía Patológica.
Análisis estadístico
Se elaboró una hoja de recolección de datos con el programa Microsoft Office Excel
v2013, y se realizó el análisis estadístico con medidas de estadística descriptiva. La
comparación de variables cuantitativas y
cualitativas se realizó con prueba de t de Student y Chi cuadrado, respectivamente. La sobrevida global se expresará por el
método de Kaplan-Meier. Para todas las evaluaciones se considerará como estadísticamente significativo un valor de p menor
a
0,05.
Resultados
De la muestra final, 24 pacientes
fueron mujeres (61,5%)
y 15 hombres (38,4%).
Para el procesamiento de nuestros datos
se decidió clasificar por grupos etarios, lo que resultó en 5 (12,8%)
pacientes menores de 25 años, 9 (23%) con edades comprendidas
entre 25-50 años, 24 (61,5%) pacientes
entre 51 a 79 años y 1 (2,56%)
paciente en el rango de edad mayor o igual a 80 años. (Ver figura 1)

Figura 1. Distribución
de los pacientes según la
edad
De acuerdo a la procedencia 32 (82%) pacientesfueron de la provincia del Guayas, 1 (2,56%) del Oro, 2 (5,12%) de Manabí, (5,12%) Chimborazo y 1 (2,56%) de la provincia de Cotopaxi, 1 (2,56%) Los Ríos siendo éstos 34 (87,1%) del ámbito urbano y 5 (12,8%) pertenecientes al sector rural. (Ver tabla1)
Tabla 1. Distribución geográfica de los pacientes con tumor
pancreático sometidos a
intervención quirúrgica
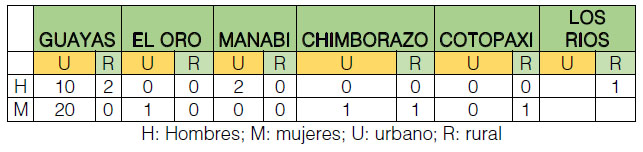
Fuente: Autores
2020
En relación a los factores de riesgo, en nuestro estudio, la obesidad se presentó en el 33,33% de los pacientes, seguido por el tabaquismo (17,94%), diabetes mellitus 2 en el 15,38%, pancreatitis crónica (2,56%); también se encontraron antecedentes familiares de cáncer pancreático en el 5,12% de los casos incluidos.
Tabla 2. Frecuencia
y porcentaje de los
factores de riesgo para tumor
pancreático

Fuente: Autores
2020
Con respecto al tipo de cirugía empleada para los tumores pancreáticos en este estudio,
se constató que el 74,5% eran intervenidos a través de DPC, seguida de la pancreatectomía corpo-caudal en un 12,82%, tumorectomía 10,25% y cistectomía caudal 2,56%.
En el caso de la variable Tipo de tumor, pudimos evidenciar que en el 85% de los pacientes los tumores pancreáticos fueron malignos mientras que sólo un 15% fueron benignos. El tipo histológico de las 39 piezas operatorias, se distribuyó de la siguiente manera: 25 (64,10%) fueron Adenocarcinomas infiltrantes, 3 (7,69%) Neoplasias sólidas pseudopapilares, 2 (5,12%) Neoplasias quísticas papilares, 2 (5,12%) Cistoadenomas serosos, un (2,56%) Cistoadenoma mucinoso, un (2,56%) Pseudoquiste pancreático, un(2,56%) Carcinoma
neuroendocrino (NEC), un (2,56%) tumor neuroendocrino (NET), un (2,56%) sarcoma pleomórfico indiferenciado, un (2,56%) carcinoma adeno-neuroendocrino mixto (MANEC), y un (2,56%) linfoma difuso de células grandes B. (Ver figura 2)
De los diferentes tipos histológicos de malignidad, el adenocarcinoma infiltrante fue el más predominante con un 64,10%, de ellos el 64% fue de origen ductal, seguido por el tipo intestinal en un 24%, el mucinoso 8%, y el tubulopapilar 4%. En cuanto al grado de diferenciación 23 (58,9%) casos fueron bien diferenciados, 15 (38,4%) moderadamente diferenciados y 1 (2,56%) pobremente diferenciado.

Figura 2. Tipo histológico del tumor
En relación al compromiso local,
encontramos que la localización
más frecuente fue a nivel de cabeza
de páncreas en 18 (46,15%)
pacientes, de éstos 15 (83,3%) fueron estrictamente
cefálicos, 1
(5,55%) en cabeza y proceso uncinado y los otros
2 (11,11%)
en cabeza con extensión a duodeno,
mientras que a nivel de ampolla de váter
se encontraron 15 (38,46%) con compromiso de duodeno y páncreas. El resto
de los pacientes tuvieron otras localizaciones menos frecuentes.
En el examen macroscópico del tumor el tamaño promedio fue de 4,6 cm (rango: 1-21
cm) con una moda de 2 cm.
Se observó
que el estadio patológico de las
piezas evaluadas fue 1 (3,22%) paciente con tumor en estadío 0; 2 (6,45%)
en 1A, 11 (35,4%) en 1B, 7 (22,5%) en IIA, 8 (25,8%) en IIB, 1 (3,22%)
en estadío III y 1(3,22%)
en IV. Es preciso mencionar que en 8 (20,51%)
pacientes no fue posible incluir
este dato ya que no se encontraba detallado en los informes de
Anatomía Patológica. (Ver figura 3)

Figura 3. Estadiaje de la pieza
quirúrgica en pacientes intervenidos
Fuente: Autores
2020
El número de ganglios extraídos se distribuyó de esta manera, 3 pacientes con 0 ganglios extraídos (7,69%), 14 pacientes los cuales se les extrajeron de 0-5 ganglios (35,8%); a 9 pacientes de 6-10 (23,0%); 7 pacientes con 10 o más ganglios extraídos (17,9%) mientras que en 6 pacientes (15,3%) no se incluían esta información, por lo que se asume que no se extirpó ninguno, con la salvedad de que estos pacientes fueron diagnosticados con tumores quísticos o neoplásicos benignos. (Ver figura 4).

Figura 4. Número de ganglios extraidos
Fuente: Autores
2020
En la evaluación histopatológica se determinó la presencia de metástasis ganglionar (MG) en nueve pacientes (23.1%), en 24 (61.5%) hubo ausencia de MG y en 6 pacientes (15.4%) esta información no estaba reportada en las historias clínicas. Los márgenes quirúrgicos que por consenso mundial deben estudiarse en una pieza operatoria de DPC son el margen proximal (gástrico o duodenal), margen distal (duodenal distal o yeyunal), margen pancreático, margen uncinado (retroperitoneal), margen vascular y margen biliar. Los márgenes estudiados en prácticamente todos los pacientes (90%) fueron el pancreático, el proximal y el distal, mientras que los menos informados fueron el margen biliar (informado en el 20,5% de las piezas), el uncinado y el vascular, ambos en un 5.13% cada uno (p=<0.05). De los márgenes antes mencionados, 33 (86,8%) piezas operatorias tuvieron márgenes libres, y en 5 (13,15%) piezas al menos un margen estuvo comprometido. De ellos, el compromiso fue evidente en márgenes pancreáticos (2 casos), biliares (2 casos) y uncinado (1 caso).
Dentro de las complicaciones postquirúrgicas se incluyó la colección hemática en 2 casos (5,12%), sepsis en un paciente (2,56%) y en otro el desarrollo de bridas o adherencias (2,56%).
Tratamiento Coadyuvante: De los pacientes que requirieron tratamiento adicional a la cirugía, 23 (58,9%) recibieron quimioterapia, 11 (28,2%) tratamiento paliativo y 2 (5,12%) pacientes recibieron radioterapia más quimioterapia, en 14 (35,8%) pacientes no fue reportado de los cuales 8 (57,14%) no aplicaban para tratamiento coadyuvante y 6 (42,8%) no estaba detallado en sus historias clínicas. (Ver figura 5)

Figura 5. Tratamiento coadyuvante
Fuente: Autores
2020
En relación el status al final de la evolución clínica-quirúrgica de los pacientes, 22 (56,41%) de ellos permanecen vivos y 17 (43,58%) fallecieron. En el seguimiento postquirúrgico se comprobó que 27 (69,23%) pacientes recidivaron, 10 (25,64%) tuvieron evolución favorable y 2 (5,12%) pacientes no presentaron evoluciones posteriores a la cirugía. La mediana de supervivencia global fue de 13 meses. El status final de los 27 pacientes que tuvieron recidiva, fue: 9 vivos (33,30%), 17 fallecidos (62,90%) y 1 (3,70%) paciente que no tenía reportado en su evolución su status final. (Ver figuras 6 y 7)

Figura 6. RECIDIVA
Fuente:
Autores 2020.

Figura 7. Status final en
pacientes que presentaron RECIDIVA
Fuente: Autores 2020

Figura 8. Causa de muerte en pacientes que recidivaron
Fuente: Autores
2020
Diecisiete pacientes tuvieron complicaciones que fueron causantes de su fallecimiento, entre estos se encontró: sepsis en 3 (18%) pacientes, en 10 metástasis a distancia (59%) y en 4 pacientes (23%) la causa no estaba registrada en el expediente. De los 10 pacientes con metástasis a distancia, el 60% fue en hígado, un 10% a pulmón y en el 30% no se describió el lugar de la metástasis. (Ver figura 8)
.
Discusión
Nuestro estudio mostró que el género femenino es el más afectado por tumores de páncreas. Aunque no contamos con cifras específicas de Ca. De páncreas éste se incluye dentro de la perspectiva general de los tumores gastrointestinales misma que fue reportado por el INEC en el (2011), donde indica que existe una mayor incidencia de cáncer gastrointestinal en hombres que en mujeres6.
En España, según López A. Serrano et al, determinó que la edad al momento del diagnóstico de neoplasias pancreáticas está entre 60-80 años con un promedio de 75 años, lo cual es muy semejante con nuestros resultados, ya que el 61.5% de los pacientes de nuestro trabajo se encontraron en el grupo etario de 51 a 79 años7.
En nuestro estudio se demuestra una incidencia de esta patología mayor en Guayaquil y particularmente en el ámbito urbano que en el rural, lo que podría atribuirse a que, al estar este Instituto localizado en la ciudad de Guayaquil, en general la mayoríade los individuos que acuden a realizar una consulta sean de la misma ciudad. Otro posible razonamiento es que puedan haber marcadas diferencias en los hábitos nutricionales entre las áreas rurales frente a las urbanas, ya que sabemos que existen factores medioambientales que contribuyen al riesgo de cáncer de páncreas.
López et al, de la Universidad Católica de Valencia publicó un artículo en el cual menciona que la detección temprana de los factores de riesgo cumplen un papel importante para la mejoría la mejoría del cuadro clínico del paciente con CP, entre los factores más vinculados se encuentra la predisposición genética, el tabaquismo, los malos hábitos nutricionales, antecedentes patológicos como la diabetes mellitus 2 y pancreatitis crónica, también se han visto implicadas ciertas mutaciones (BRCA2, PALB2, p16) y síndromes como Lynch y Peutz Jeghers. En nuestro estudio sólo pudimos establecer a la obesidad y al tabaquismo como los principales factores asociados a esta patología, con 33,33% y 17,94% respectivamente. No contamos al momento con este tipo de estudios mutacionales a nivel asistencial de forma rutinaria7.
Según una publicación hecha por Galindo et al, de la Universidad Católica de Argentina- Buenos Aires la DPC es la técnica quirúrgica más usada, dicho esto, se confirma en nuestro estudio obteniendo un 74,35% de pacientes que fueron intervenidos con dicha técnica8.
Se sabe que el adenocarcinoma es el principal tipo de tumor encontrado en el páncreas, el mismo que es el más prevalente de los tumores malignos de dicha glándula9. En nuestro trabajo se observó un gran predominio de los tumores malignos en un 85% sobre los benignos 15%, así mismo se comprobó con un 64.10% que el adenocarcinoma ductal infiltrante es el más frecuente de los tumores resecados.
La localización más frecuente de los tumores pancreáticos es en cabeza de páncreas que pueden estar estrictamente confinados a la cabeza del páncreas o presentar una extensión adyacente, tal y como se demostró que de las 39 piezas operatorias 18 (46,15%) comprometieron cabeza de páncreas10.
Según la AJCC se requieren al menos 12 ganglios linfáticos en el espécimen quirúrgico para confirmar el estado ganglionar11, en nuestro estudio observamos
que se extrajeron un promedio de 7
ganglios linfáticos por cada pieza operatoria (rango:
1-23 ganglios). Esto puede atribuirse a una técnica quirúrgica o a un estudio anatomopatológico poco exhaustivos. Varios estudios han determinado que la infiltración de los márgenes quirúrgicos de las piezas operatorias obtenidas mediante las diferentes técnicas quirúrgicas es un factor
independiente y negativo para la supervivencia de los pacientes11. En nuestro
trabajo observamos que los márgenes
menos reportados en la evaluación histopatológica fueron
el margen uncinado, vascular
y biliar, lo cual debe ser un aspecto
a tener en cuenta para evitar
las recidivas de los pacientes.
De las complicaciones postquirúrgicas la principal es el vaciamiento gástrico,
seguida por la hemorragia intraabdominal y la fistula biliar, absceso, no se ha podido recabar dicha información de todos los pacientes
ya que no estaba reportado en sus historias
clínicas, sin embargo, en dos pacientes se encontró colección hemática
que es la segunda causa de complicación postquirúrgica, 1 con adherencias y
1 con sepsis12.
A pesar de las acciones conjuntas
de los médicos, el diagnóstico temprano sigue siendo un reto, muchas veces debido al carácter
silencioso de esta patología, particularmente
cuando su aparición es en cuerpo
o cola. Se ha determinado que el único
tratamiento potencialmente curativo
es la cirugía13, no obstante, cierta cantidad
de pacientes recibieron tratamiento
coadyuvante que consiste quimioterapia que se
aplicó a 23 pacientes y radioterapia más quimioterapia en 2
pacientes, por otro lado, el tratamiento paliativo fue indicado en 11 pacientes.
Una publicación del 2013 de la Universidad Autónoma de Barcelona afirma
que la forma de recidiva después
de DPC puede ser de forma local o diseminación a distancia, frecuentemente lo hace en
forma de metástasis hepática11. La supervivencia de los
pacientes con cáncer de páncreas
es de
25% a 3 años y menos de 10% a 5 años,
pudimos constatar que un
69.23% tuvieron recidiva
(R1), que representa
más de dos tercios de la muestra estudiada;
asimismo, cabe mencionar que hubo una tasa de mortalidad de 63% en estos pacientes.
Conclusiones y recomendaciones
A
lo largo de la presente investigación logró demostrarse que en
el Instituto Oncológico Nacional SOLCA de la ciudad
de Guayaquil, la principal neoplasia encontrada es el adenocarcinoma a nivel
de cabeza de páncreas, y la técnica
quirúrgica empleada de elección es la DPC. Sin embargo,
a pesar de la intervención quirúrgica la recidiva es alta,
existe una marcada relación entre los márgenes comprometidos y la recidiva ya que en
nuestro estudio el 80% de
los márgenes quirúrgicos afectos recidivaron, esto podría deberse a una falta de consenso
protocolario en el cual se pueda estandarizar la cantidad de ganglios
extraídos para determinar con certeza el compromiso ganglionar y estandarizar los márgenes quirúrgicos para su estudio histopatológico por lo
tanto se sugiere que en futuros estudios
y con un muestra
más grande, se analice si existe relación.
Durante la revisión de las historias clínicas, se
encontraron limitaciones al momento
de recabar la información de los
pacientes debido a la ausencia de un registro completo en
la ficha médica
de ingreso, por lo tanto,
se recomienda para futuras investigaciones
un interrogatorio más profundo y así poder correlacionar
los datos con la fisiopatología de la enfermedad, particularmente los
relacionados a factores de riesgo. Además, como hemos indicado, se recomienda un protocolo estandarizado para el estudio macroscópico de la
pieza operatoria de páncreas al momento
del examen de Anatomía Patológica, ya que la correcta y exhaustiva valoración de todos los márgenes
quirúrgicos es un factor indispensable para la obtención
de una R0 en este tipo de pacientes.
Bibliografía
1. Vaquero. E, Castells. A. Tumores malignos
del páncreas; Servicio de Gastroenterología. Hospital Clínic. Barcelona, pp 657,
2010
2. Álvarez. L, Mejía. J, Hoyos. S. Neoplasias quísticas del páncreas. Artículo de revisión. Rev Colomb Cir 2012; 27: 63-78 Art de revisión.
3. Butte
J, Torres J. Pancreatectomía distal: indicaciones y resultados
qurúrgicos inmediatos. Rev.
Chilena de Cirugía. Vol 59 - N° 5, Octubre 2007;
págs. 360-365.
4. Gomez
María
del Carmen, Mateo a, Sabater Luis y Fernandez Antonio. Servicio
de Anatoma Patológica, Hospital Clínico Universitario de Valencia, Valencia, España. Protocolo de tallado, estudio
e informe anatomopatológico de las
piezas de duodenopancreatectomı´a
cefálica por carcinoma de páncreas. Rev Esp Patol. 2010;43(4):207–
214
5. Bartsch DK, Gress TM, Langer
P. Familial pancreatic cáncer-current knowledge. Rev Gastroenterol Hepatol 2012, 9 (8): 445-453.
6. Larrea Juan.
Riofrio Jose. Instituto nacional de estadística y censos. Ecuador
en cifras. Infocifras. Infocancer. 2011
7. López
A. Serrano. Factores de riesgo y diagnóstico temprano del cáncer
de páncreas. Servicio
de Medicina Digestiva, Hospital
Universitario Manises, Universidad Católica
de Valencia, Valencia, España. Gastroenterol Hepatol.2010; 33 (5):382–390.
8. Galindo F. Carcinoma de Páncreas. Universidad Católica Argentina- Buenos Aires. 2009 IV-485, Pag 1-15
9. Argüello Arias Pedro MD. Asociaciones Colombianas de Gastroenterología,
Endoscopia digestiva, Coloproctología y
Hepatología. Pancreatic cancer.
Topic review. Rev Col Gastroenterol.
2006
10. López Antonio. Servicio de Medicina
Digestiva,
Hospital Universitario Manises,
Universidad Católica de Valencia, Valencia, España. Factores
de
riesgo
y
diagnóstico temprano
del cáncer de páncreas. Gastroenterol
Hepatol.2010;33(5):382–390
11. David Martínez-Ramos, Javier Escrig-Sos, Juan Manuel Miralles-Tena, Isabel Rivadulla-Serrano y José
Luis Salvador-Sanchís. Servicio de Cirugía General y del Aparato
Digestivo. Hospital General
de Castellón. Castellón. España. ¿Existe un número mínimo de
ganglios linfáticos que se
debe analizar en la cirugía del cáncer
colorrectal?
Cir Esp. 2008;83(3):108-17
12. Cruz F, Astudillo E. Complicaciones de la Cirugía del Cáncer de Páncreas. Unidad de Páncreas. Insitituto de Malalties Digestives. Cir Esp
2001;69:281-8
13. Alvaro
Arjona
Sanchez,
Mariá
Teresa
Cano
Osuna, Luis Casais Juanena, Antonio Hervás Molina. Hospital Universitario Reina Sofía España. PROTOCOLO DE ACTUACIÓN
EN EL CANCER DE PANCREAS. 2011

Reconocimiento-NoComercial-CompartirIgual
CC BY-NC-SA
Esta licencia permite a otros entremezclar, ajustar y construir a partir de su obra con fines no comerciales, siempre y cuando le reconozca la autoría y sus nuevas creaciones estén bajo una licencia con los mismos términos.
CITAR ESTE
ARTICULO:
Arreaga Macias,
E., Rodríguez Peralta,
C., Ronquillo Orama, G., & García Montiel, M. (2020). R1 en pacientes con tumor de páncreas sometidos
a intervención quirúrgica en el Hospital
Solca en el periodo 2012 al 2016. RECIMUNDO, 4(1), 206-218. doi:10.26820/recimundo/4.(1).enero.2020.206-218

 DOI: 10.26820/recimundo/4.(1).enero.2020.206-218
DOI: 10.26820/recimundo/4.(1).enero.2020.206-218![]() https://orcid. org/0000-0003-2038-5318
https://orcid. org/0000-0003-2038-5318![]() https://orcid.or-
https://orcid.or-![]() https://orcid.org/0000-0002-3069-1821
https://orcid.org/0000-0002-3069-1821![]() https://orcid.org/0000-
https://orcid.org/0000-









