

DOI: 10.26820/recimundo/4.(2).mayo.2020.94-105
URL: http://recimundo.com/index.php/es/article/view/827
EDITORIAL: Saberes del Conocimiento
Revista: RECIMUNDO
ISSN: 2588-073X
Tipo de Investigación: Artículo de Revisión
Código UNESCO: 32 Ciencias Médicas; 3201 Ciencias Clínicas
Paginas: 94-105

Ligia Elena Basantes Malusin1; Lisbeth Estefanía Quinapallo Mosquera2; Marco Esteban Rodríguez Revelo3; Mateo Alejandro Rosero Estrella4
 https://orcid.org/0000-0003-0899-3839
https://orcid.org/0000-0003-0899-3839 https://orcid.org/0000-0001-9218-0472
https://orcid.org/0000-0001-9218-0472 https://orcid.org/0000-0003-3403-3743
https://orcid.org/0000-0003-3403-3743 https://orcid.org/0000-0001-9320-2506
https://orcid.org/0000-0001-9320-2506CORRESPONDENCIA
Ligia Elena Basantes Malusin
lielen_4@hotmail.com
Guayaquil, Ecuador
La embolización arterial es un procedimiento intravenoso mínimamente invasivo, generalmente utilizado en el tratamiento de malformaciones vasculares, tumores u otros problemas de salud localizados en cualquier parte del cuerpo. Esta técnica procura impedir de manera controlada el flujo sanguíneo a cierta parte del organismo, es una alternativa a la cirugía abierta elegida mayoritariamente cuando la cirugía representa un alto riesgo para la vida del paciente, aplicada para tratar aneurismas cerebrales o abdominales, varicocele, várices pélvicas, así como hemorragias de cualquier tipo, el objetivo es obstruir ciertos vasos sanguíneos previamente identificados, a fin de detener o prevenir el sangrado, así como disminuir el dolor y el congestionamiento de la zona. En este sentido al presentarse un cuadro hemorrágico digestivo bajo, es decir, la pérdida de sangre por el tubo digestivo de origen distal al ángulo de Treitz, la embolización arterial resulta ser una de las técnicas por excelencia utilizada para el tratamiento de dicha anomalía.
Palabras claves: Embolización arterial, hemorragia digestiva baja, vascular, desvascularización, gastrointestinal.
Arterial embolization is a minimally invasive intravenous procedure, generally used in the treatment of vascular malformations, tumors or other health problems located anywhere in the body. This technique tries to impede in a controlled way the blood flow to a certain part of the organism, it is an alternative to open surgery chosen mainly when the surgery represents a high risk for the life of the patient. It is applied to treat cerebral or abdominal aneurysms, varicocele, pelvic varices, as well as hemorrhages of any type, the objective is to block certain previously identified blood vessels, in order to stop or prevent bleeding, as well as decrease pain and congestion of the zone. In this sense, when presenting a low digestive hemorrhagic picture, that is, blood loss through the digestive tract distal to the Treitz angle, arterial embolization turns out to be one of the techniques par excellence used to treat this anomaly.
Keywords: Arterial embolization, lower gastrointestinal bleeding, vascular, devascularization, gastrointestinal.
A embolização arterial é um procedimento intravenoso minimamente invasivo, geralmente usado no tratamento de malformações vasculares, tumores ou outros problemas de saúde localizados em qualquer parte do corpo. Essa técnica tenta impedir de maneira controlada o fluxo sanguíneo para uma determinada parte do organismo; é uma alternativa à cirurgia aberta, escolhida principalmente quando a cirurgia representa um alto risco para a vida do paciente. É aplicado no tratamento de aneurismas cerebrais ou abdominais, varicocele, varizes pélvicas, bem como hemorragias de qualquer tipo, o objetivo é bloquear certos vasos sanguíneos previamente identificados, a fim de parar ou prevenir o sangramento, bem como diminuir a dor e congestão de a zona. Nesse sentido, ao apresentar um quadro hemorrágico digestivo baixo, ou seja, perda de sangue pelo trato digestivo distal ao ângulo de Treitz, a embolização arterial acaba sendo uma das técnicas por excelência utilizadas para tratar essa anomalia.
Palavras-chave: Embolização arterial, menor sangramento gastrointestinal, vascular, desascularização gastrointestinal
INTRODUCCIÓN
La hemorragia digestiva baja es una emergencia médica que requiere un manejo diagnóstico y terapéutico, rápido y eficaz. Su estudio y tratamiento requiere un abordaje multidisciplinario en el que se encuentran implicados digestólogos, endoscopistas, cirujanos y radiólogo. Comúnmente, el tratamiento de la HDB ha sido quirúrgico. Existen pacientes que se les realizaron cirugías resectivas amplias y colectomías subtotales ante la presencia de hemorragias, con una importante morbimortalidad perioperatoria y con la posibilidad de producir un síndrome de intestino corto. En este sentido, la embolización arterial surge como una alternativa ante la cirugía, se trata de una técnica mínimamente invasiva que a través de catéteres y micro catéteres procuran ocluir el flujo sanguíneo hacia cierta zona identificada, mediante la deposición de material embólico (sólido o líquido)
De acuerdo a (Frisancho Velarde, 2006) Las hemorragias digestivas son autolimitadas en el 80% de casos, el 10-15% de todas las hemorragias digestivas que presenta la población general corresponden a hemorragia digestiva baja; sin embargo las cifras son mayores (20-30%) en el adulto mayor, también la tasa de hospitalización por hemorragia digestiva baja se incrementa dramáticamente 200 veces más después de los 80 años de edad. Si bien la morbimortalidad asociada a este trastorno es baja, la persistencia de la misma supone un reto diagnóstico para localizar el lugar del sangrado (especialmente en sangrados importantes) y determinar si es posible su causa. La mortalidad está relacionada a tres factores independientes: edad, tiempo de hospitalización y el número de comorbilidades; es diez veces mayor en los pacientes hospitalizados por otras dolencias y que presentan HDB, comparados con los que se hospitalizan solo por HDB
Ahora bien, tomando en cuenta los riesgos y complicaciones asociados al tratamiento quirúrgico de la HDB, es de importancia considerar la embolización arterial como una alternativa a dicho tratamiento, misma que acompañada de un diagnóstico adecuado pueden resultar una opción viable para el tratamiento terapéutico de este tipo de hemorragia. En la presente investigación se ahondará en el tema tanto de hemorragia digestiva baja y la embolización arterial como alternativa para su tratamiento, fundamentado en la literatura disponible y la opinión de diversos autores, a fin de que el mismo funja como punto de partida a futuras investigaciones.
Abreviaturas
HD: Hemorragia digestiva.
HDA: Hemorragia digestiva alta.
HDB: Hemorragia digestiva baja.
GI: Gastrointestinal.
TC: Tomografía computarizada.
Metodología
La metodología que se utilizó en la presente investigación consiste en una revisión bibliográfica documental, se recurrió a diversas publicaciones de carácter científico, artículos arbitrados así como publicaciones institucionales, permitiendo desarrollar integralmente el tema referido a la embolización arterial en hemorragia digestiva baja, tomando en cuenta y citando en algunas oportunidades lo aportes de otros autores considerados de vital relevancia para la investigación.
Embolización arterial en hemorragia digestiva baja
Embolización arterial
La embolización arterial consiste en el posicionamiento intravascular de un dispositivo o agente (sólido o líquido) para producir una obstrucción voluntaria de un vaso sanguíneo. La obstrucción u oclusión vascular embolica, puede realizarse en grandes venas y arterias hasta diminutos lechos capilares, y puede ser de carácter temporal o permanente. En este sentido, la embolización puede producir diversos grados reducción o cese del flujo sanguíneo de una lesión focalizada o de un órgano completo. En situaciones de lesionamiento múltiple o complejo, puede aplicarse la embolización arterial como un procedimiento por etapas
Una embolización arterial puede ser practicada con intención curativa o paliativa, y según la indicación, el grado de embolización puede requerir la oclusión parcial o completa del territorio vascular. La navegación endovascular debe ser siempre realizada bajo estricto control radioscópico, con catéteres blandos y de bajo perfil, para evitar vasoespasmo, disecciones y desprendimiento de ateromas capaces de embolizar iatrogénicamente territorios distales. Existe una amplia gama de situaciones clínicas a considerar al realizar las indicaciones para la embolización, las cuales van desde el control de la hemorragia hasta la desvascularización tumoral. La embolización puede representar un procedimiento en sí mismo, o servir de componente de una intervención para medicamentos regionales, genes, radiación u otra terapia biológica.
De acuerdo a (Angle, y otros, 2010), el éxito técnico de una embolización arterial se puede ver reflejado en resultados inmediatos de angiografías de terminación, mientras que el éxito clínico se puede observar dentro de los 30 días posteriores al procedimiento y es evaluado mediante un seguimiento clínico apoyado en imagenología. El éxito clínico se considera parcial cuando se produce una mejora significativa de los signos o síntomas posteriores al procedimiento, con impacto positivo en el curso clínico del paciente; el éxito clínico completo se traduce en la total resolución de los signos o síntomas que dieron pie a la realización del procedimiento. Los efectos clínicos, intencionados o no, que resultan de la desvascularización dentro de la distribución vascular inmediata del objetivo, se definen como isquemia objetivo, por ejemplo el desarrollo de estenosis duodenal después de la embolización de la arteria gastroduodenal por hemorragia digestiva.
El origen de la embolización arterial se remonta al año 1974, donde Bookstein realizó el primer reporte al respecto, y fue tomada como alternativa a la cirugía durante los años subsiguientes. A pesar de la utilización que se le dio durante ésta época, se trataba de un momento histórico muy rudimentario, por lo que muy a menudo se imposibilitaba el acceso a los vasos distales, en este sentido la embolización representaba un gran riesgo de infarto intestinal, infarto colónico y perforación intestinal, motivo por el cual este tratamiento fue inutilizado en la década de los ochenta. Con el pasar de los años, se amplió el conocimiento de la anatomía funcional vascular, se desarrollaron micro catéteres, que permitían el acceso a arterias minúsculas, haciendo posible la embolización exclusiva en el sitio de la hemorragia, sin afectar de forma alguna el resto de arterias intestinales. Tal como lo menciona (García Mónaco, y otros, 2011), “Efectivamente las posibilidades de navegación arterial superselectiva de los micro catéteres permite acceder distalmente a la arcada la literatura demostró una incidencia de 20% de infarto colónico post-embolización en la década del ochenta, ningún caso reportado entre 1992 y 2001,26 y muy pocos casos esporádicamente desde esa fecha a la actualidad.”
Indicaciones
La mejora en la calidad del procedimiento de embolización arterial, dependerá de la evaluación de si la misma se realiza para alguna de las indicaciones descritas en la tabla a continuación:
Tabla 1. Indicaciones para aplicación de embolización arterial

Fuente: (Angle, y otros, 2010)
Contraindicaciones
La carencia de una vía de acceso seguro adecuada es una de las principales contraindicaciones para el tratamiento, lo que se traduciría en una posición inadecuada del catéter. La coagulopatía, la sepsis y la insuficiencia renal son contraindicaciones relativas para la embolización percutánea por catéter. Deben hacerse los esfuerzos apropiados para corregir o mejorar estas condiciones antes del procedimiento. Existen pacientes que presentan comunicación vascular entre el objetivo y una estructura vital adyacente, lo que se considera una contraindicación absoluta. Todas las instalaciones de imágenes deben tener políticas y procedimientos para intentar identificar razonablemente a las pacientes embarazadas antes de realizar cualquier examen que involucre radiación ionizante; si se sabe que la paciente está embarazada, el riesgo potencial de radiación para el feto y los beneficios clínicos del procedimiento deben considerarse antes de continuar con el estudio
Complicaciones
De acuerdo a la complejidad de la complicación se pueden clasificar en mayores y menores, las mayores suponen el ingreso hospitalario del paciente para recibir terapia, resultando en un aumento no planeado del nivel de atención médica, hospitalización prolongada, secuelas permanente hasta la muerte. Por otra parte las complicaciones menores, no supones ninguna secuela y generalmente ameritan una estancia hospitalaria corta para cumplir con una terapia nominar u observación.
A pesar de que la mayoría de los autores citados, coinciden en que las complicaciones de la embolización arterial en hemorragia digestiva baja son muy poco frecuentes, deben tenerse en cuenta los posibles escenarios de complicaciones, descritos a continuación:
Hemorragia digestiva baja
La pérdida de sangre por el tubo digestivo distal al ángulo de Treitz (entre dicho ángulo y el recto), es denominada hemorragia digestiva baja (HDB), clínicamente se presenta en forma de rectorragia, hematoquecia o melenas, según la cuantía y localización del sangrado. Es predominante su aparición en pacientes de edades avanzadas y comúnmente representan comorbilidades graves. Según (Guardiola, y otros, 2013) en un 80-90% de los casos la HDB cede espontáneamente, representa una mortalidad baja de 2-4%, relacionada más con patologías coexistentes que con la propia hemorragia. La hemorragia digestiva constituye un problema clínico importante, siendo una causa frecuente de hospitalización, su estudio y tratamiento requiere un abordaje multidisciplinario en el que deberían participar digestólogos, endoscopistas, cirujanos y radiólogos, lo que permite un adecuado manejo terapéutico disminuyendo así la morbimortalidad, acortando los lapsos de hospitalización y evitando la necesidad de transfusiones sanguíneas. Si bien en muchas ocasiones la HDB es auto limitada y fácil de controlar, su persistencia puede poner en riesgo la vida del paciente.
El diagnóstico clínico es sencillo, pero localizar el sitio de sangrado para determinar opción terapéutica adecuada puede ser todo un desafío, sobre todo en hemorragias intermitentes. La colonoscopia es la primera técnica empleada habitualmente para el estudio de la HDB. Sin embargo, tiene la limitación de no poder identificar el origen del sangrado cuando este es masivo, debido a la gran cantidad de sangre presente en el colon, o cuando se localiza en intestino delgado. La endoscopía, la angiografía, la centellografía y más recientemente la tomografía computada multidetector, han sido utilizadas para detectar el origen de la HDB. Algunos autores consultados recomiendan la combinación de métodos endoscópicos con la angiografía para localizar el sitio de sangrado, con una elevada tasa de éxito.
De acuerdo al estudio de (García Mónaco, y otros, 2011), la incidencia anual de hemorragia digestiva está estimada en 20-30 cada 100.000 personas, siendo más frecuente en los pacientes de 70-80 años de edad. En la mayoría de los casos la evolución es favorable con tratamiento médico. Sin embargo, en ocasiones puede amenazar la vida del paciente habiéndose reportado una tasa de mortalidad del 2% al 4%, que puede elevarse a 23% en pacientes hospitalizados por comorbilidades preexistentes. La hemorragia digestiva baja es considerada una emergencia quirúrgica y que al tornarse grave requiere de ingreso hospitalario y cuidados intensivos.
Causas
Las causas más comunes de hemorragia digestiva baja incluyen la angiodisplasia, sangrado hemorroidal y la diverticulosis, tal como se observa en la tabla 2, aumentando su incidencia con la edad debido a la mayor frecuencia de estas afecciones. En pacientes jóvenes, las causas más comunes son la enfermedad inflamatoria y las colitis infecciosas:
Tabla 2. Principales causas de hemorragia digestiva baja

Fuente: (Quiroga Gómez, Pérez Lafuente, Abu-Suboh Abadia, & Castell Conesa, 2011)
Evaluación inicial de la hemorragia digestiva baja
La evaluación inicial en de la HDB, persigue determinar el pronóstico de la hemorragia, determinar su nivel de gravedad, así como orientar la posible ubicación de la misma. En este sentido, la evaluación inicial ha de tener en cuenta la historia clínica y la exploración física, ambas descritas a continuación:
Historia clínica
a) Consultar al paciente las características, color y forma de presentación de la hemorragia, a fin de realizar las correspondientes estimaciones clínicas del origen y volumen de la pérdida de sanguínea. Sugiere un origen ano-rectal, en los casos donde se halle sangre de color rojo vivo que recubre las heces, o que aparece tras la defecación de heces de aspecto normal, o que aparece particularmente al final de la deposición, o se manifiesta como goteo o mancha en el papel higienico. En los casos donde exista presencia de sangre color rojo oscuro o granate, mezclada con heces o como único componente de la defecación, se presume de un origen no hemorroidal. Los casos donde existan heces de color negro, pueden ser manifiesto de una hemorragia en el intestito delgado o colon derecho.
b) Deberán considerarse la edad, presencia de coagulopatía, enfermedad o factores de riesgo cardiovascular, antiagregantes o anticoagulantes; episodios previos de hemorragia, radioterapia pélvica, endoscopia, polipectomía o cirugía previa; signos vegetativos acompañantes; síntomas anales; fiebre, dolor abdominal, síndrome tóxico, cambio del ritmo intestinal reciente, etc.
Exploración
a) Evaluar el estado hemodinámico: presión arterial sistólica, frecuencia cardíaca, signos de hipoperfusión periférica y ortostatismo.
b) Confirmar la hemorragia digestiva baja y evaluar sus características realizando un tacto rectal y exploración anal, a fin de corroborar la información suministrada por el paciente.
c) Exploración física completa: cardiorrespiratoria, nivel de conciencia y exploración abdominal.
Evaluación pronóstica inicial
Actualmente no existe una clasificación pronóstica universalmente aceptada, que permita determinar la gravedad de la hemorragia digestiva baja, antes de practicársele alguna prueba diagnóstica tal como la endoscopia, sin embargo de acuerdo a la repercusión hemodinámica de la hemorragia digestiva baja en el paciente, pudiera determinarse cuán grave es el estado de la misma. En los casos graves, donde se mantenga un estado hemodinámico inestable, debe considerarse la aplicación de endoscopia y arteriografía de emergencia; es importante evaluar la comorbilidad del paciente ya que en ocasiones la aplicación de técnicas diagnósticas o terapéuticas agresivas puede estar contraindicadas.
Evaluación diagnóstica
Dependiendo de la gravedad de la hemorragia, se elegirá la estrategia diagnóstica de la HDB, en los pacientes con hemorragia digestiva baja grave, lo más recomendable es realizar una endoscopia digestiva alta, a fin de descartar una HDA, puesto que en ocasiones los pacientes con rectorragia e inestabilidad hemodinámica (signos de HDB grave) presentan realmente hemorragia digestiva alta, en este sentido, es recomendable la realización de una endoscopia digestiva alta como primera exploración diagnóstica posterior a la reanimación hemodinámica si se determina que el paciente está en capacidad de recibir dicha exploración.
En pacientes en los que se imposibilite la aplicación de una endoscopia digestiva alta, o si posterior a su realización, los resultados están fuera de los rangos de normalidad esperados, la elección recomendada es la aplicación de una angiotomografia computarizada, en estos casos no se necesita preparación previa y la exploración dura pocos minutos, la única contraindicación absoluta al respecto sería un antecedente de reacción alérgica al contraste yodado intravenoso. Se recomienda realizar una fase arterial, una fase portal y una fase retardada, que sustituirá a la adquisición de imágenes sin contraste. Se considera que una angiotomografía diagnostica es objetiva cuando se observa una extravasación de contraste en interior de la luz instestinal, adicionalmente puede avizorar la repleción precoz comúnmente hallada en las lesiones vasculares, neovascularización indicativa de neoplasia u otras imágenes sospechosas de lesiones potencialmente sangrantes. En caso de observarse extravasación de contraste está indicada la realización de una embolización arterial, en caso de no existencia de hemorragia activa, no es recomendable la aplicación de embolización arterial, por el contrario es recomendable iniciar los preparativos para una colonoscopía.
En casos de pacientes en los que la hemorragia digestiva baja no es grave, es recomendable la realización de una colonoscopia como primera exploración diagnóstica, lo que permitirá determinar con seguridad un diagnostico al observar una lesión con hemorragia activa o la presencia de un estigma de hemorragia reciente (vaso visible, coágulo adherido, úlcera con fibrina, neoplasia). En los casos de no poder determinar un diagnóstico seguro, se podrá realizar un diagnóstico de presunción al identificar lesiones potencialmente sangrantes sin estigmas de hemorragia reciente. Es importante realizar la colonoscopia dentro de las primeras 24 a 48 horas, ya que pasado este lapso la precisión diagnóstica de la misma disminuye considerablemente. En este sentido, es recomendable en la medida de las posiblidades la realización de una colonoscopia precoz dentro de las primeras 48 horas del ingreso, lo que además de mejorar la sensibilidad y precisión diagnóstica, comúnmente permite la realización de tratamientos hemostáticos endoscópicos, reduciendo así los lapsos de hospitalización
Para la realización de la colonoscopia, se debe garantizar un estado de estabilidad hemodinámica, así como realizar una correcta preparación previa, necesaria para obtener un rendimiento diagnóstico adecuado y evitar complicaciones por una visión insuficiente. Es recomendable la administración de procinéticos para reducir las náuseas y vómitos originados por la toma de la preparación En el caso de que la endoscopia inicial no sea diagnóstica por una mala preparación, esta debe repetirse tras una preparación adecuada. La endoscopia debe estar asistida por un personal de enfermería experto en endoscopia digestiva y bajo sedación farmacológica. En pacientes con comorbilidad grave se debe evaluar la necesidad de un control por anestesia o en una unidad de cuidados intensivos.
Embolización arterial en hemorragia digestiva baja
En pacientes con hemorragia digestiva baja con inestabilidad hemodinámica, cuyos resultados de angiotomografía computarizada reflejan extravasación de contraste a la luz intestinal, el tratamiento mediante arteriografía es el indicado, la técnica de elección es la embolización arterial.
Es recomendable realizarse mediante micro catéteres coaxiales, lo más cercano posible al sitio del sangrado, idealmente a nivel de los vasos rectos, de no ser posible entonces deberá hacerse a nivel de la arteria marginal. El material de embolización dependerá de la zona a tratar, el tipo y posición del catéter y la experiencia del ejecutor. La embolización arterial, comúnmente tiene un efecto inmediato en el control de la hemorragia, consiguiendo la hemostasia en 90% de los casos de acuerdo a (Martin, y otros, 2013). Así mismo, plantea que la tasa de complicaciones de la embolización en series recientes es baja. Con las técnicas actuales, la tasa de complicaciones isquémicas mayores ha disminuido de un 5% a prácticamente cero. Las reacciones al contraste y las complicaciones relacionadas con la punción arterial (hematoma, embolia o disección), todas ellas muy infrecuentes, son otras posibles complicaciones.
Imagen 1. A) Angiografía de vasos pelvianos en paciente post-quirúrrgico de un cáncer de recto que muestra pseudo-aneurismas (flechas) en ambas arterias hipogástricas. B) Control post-embolización que muestra la desaparición de los pseudo-aneurismas.
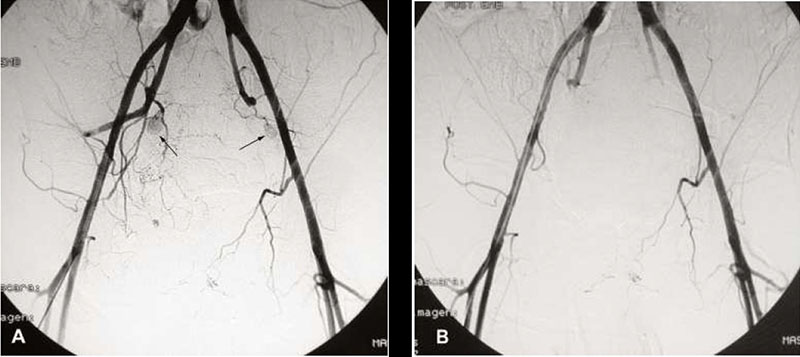
Fuente: (García Mónaco, y otros, 2011)
Una vez que la hemorragia es detenida por la embolización, es recomendable practicar una colonoscopia para determinar el origen etiológico definitivo. Si la arteriografía no detecta el punto de sangrado, se recomienda dejar el introductor arterial en el lugar de la punción durante 24 a 48 h para evitar punciones repetidas y poder realizar rápidamente el procedimiento en caso de recidiva de la HDB.
Ocasionalmente, la cateterización arterial no llega a ser suficientemente selectiva como para proceder a una embolización. Las causas más frecuentes son la presencia de arterioesclerosis, el vasoespasmo o la tortuosidad vascular. En estos casos y, si está indicada la cirugía, la colocación de coils o la inyección de azul de metileno permitirán la localización del segmento afectado, sea por escopia o por visión directa. Estas técnicas permiten limitar la extensión de la resección y son especialmente útiles en el intestino delgado.
En aquellos pacientes donde la HDB masiva no se controla rápidamente suele ser necesario realizar una intervención para detenerla. Las alternativas terapéuticas incluyen la cirugía, la endoscopía con láser-argón y la embolización. Teniendo en cuenta la alta mortalidad de la cirugía de emergencia, y que el tratamiento endoscópico está contraindicado en sangrados masivos, la embolización arterial ha sido postulada como una opción terapéutica válida.
Conclusiones
En la actualidad el tratamiento estándar para los casos de hemorragia digestiva baja masiva o grave, es la cirugía de emergencia. Las hemorragias digestivas leves son auto limitadas en la mayoría de casos, requiriendo únicamente tratamiento médico de soporte, sin embargo la persistencia de la misma supone un reto diagnóstico para localizar el lugar del sangrado (especialmente en sangrados importantes) y determinar si es posible su causa. Los métodos de embolización endovascular son una alternativa diagnóstica y terapéutica para el tratamiento y control de la HDB. El síndrome de intestino corto es una complicación frecuente en los pacientes que han requerido múltiples resecciones intestinales, por lo que el objetivo en la embolización arterial es diferir o evitar las cirugías en la medida de lo posible
Si bien la morbilidad del tratamiento es muy baja y casi nula con operadores experimentados, hay que tener en cuenta que la mortalidad puede ser importante por las comorbilidades típicas de los pacientes con HDB masiva. La embolización habitualmente es bien tolerada y sus complicaciones son infrecuentes. Sin embargo, pueden ser graves si no se realiza el procedimiento en forma adecuada La mortalidad en algunas de las fuentes consultadas, obedeció a la evolución de las graves patologías asociadas (cáncer avanzado, sepsis, etc.). Las potenciales complicaciones de estos tratamientos son la isquemia y el infarto intestinal. Sin embargo, en los últimos 10 años, con los avances en la tecnología y el perfeccionamiento de las técnicas de intervención, la selectividad del procedimiento se ha incrementado notablemente. Existen actualmente microcatéteres coaxiales y nuevos agentes embolizantes, tales como microplatino, que hacen posible la embolización arterial más allá de los vasa recta, lo que reduce considerablemente el riesgo de isquemia.
Finalmente, la embolización como tratamiento para hemorragia digestiva baja, arrojó resultados satisfactorios, seguros y efectivos en la serie de pacientes estudiados en las fuentes consultadas, concordando con la literatura disponible a la fecha. En aquellos centros que cuentan con los recursos tecnológicos y humanos para realizar este procedimiento, sería recomendable la embolización arterial como principal técnica diagnóstica y terapéutica ante la HDB. La participación del radiólogo en el seguimiento del paciente es una parte integral de la embolización arterial, el seguimiento cercano, con monitoreo y manejo de pacientes que han sido sometidos a embolización percutánea por catéter, es apropiado para el radiólogo.
REFERENCIAS BIBLIOGRÁFICAS
Angle, J., Siddigi, N., Wallace, M., Kundu, S., Stokes, L., Wojak, J., & Cardella, J. (2010). Quality Improvement Guidelines for Percutaneous Transcatheter Embolization. Society of Interventional Radiology Standards of Practice Committee, 21(10), 1479-1486.
Barreiro de Acosta, M., Seijo , S., & Dominguez , J. (2007). Life-threatenig acute lower gastrointestinal bleeding in patients with Crohn’s disease. Rev Esp Enferm Dig, 99, 388-391.
Drooz, A., Lewis, C., & Allen, T. (2003). Quality improvement guidelines for percutaneous transcatheter embolization. J Vasc Interv Radiol, 14, 237-242.
Frisancho Velarde, O. (2006). Hemorragia digestiva baja. Acta Medica Peruana, 23(3), 174-179. Retrieved 05 2020
García Mónaco, R. D., Peralta, O., Fernandez Antruejo, L., Bonadeo, F., Rossi, G., San Román, E., . . . Vaccaro, C. (2011). Embolización superselectiva en el tratamiento de la hemorragia digestiva baja masiva. Acta Gastroenterológica Latinoamericana, 41(2), 119-128.
Guardiola, J., Garcia Iglesias, P., Rodriguez Moranta, F., Brullet, E., Salo, J., Alba, E., . . . Calvet, X. (2013). Manejo de la hemorragia digestiva baja aguda: documento de posicionamiento de la Societat Catalana de Digestologia. Gastroenterología, 36(8), 534-545. Retrieved 05 2020
Martin, V., Rubi, A., Chaparro, M., Josue, V., Alfonsa, F., & Gisbert, J. (2013). Embolización arterial en el tratamiento de la hemorragia digestiva baja masiva en los pacientes con enfermedad de Crohn. Gastroenterología Y Hepatologia, 36(09), 574-579. Retrieved 05 2020
Quiroga Gómez, S., Pérez Lafuente, M., Abu-Suboh Abadia, M., & Castell Conesa, J. (2011). Hemorragia digestiva: papel de la radiología. Radiología, 53(5), 406-420. Retrieved 05 2020
Sierre, S. (2011). Tratamiento endovascular de la hemorragia digestiva - embolización digestiva. Revista Argentina de Cardioangiología intervencionista, 1(2), 49-52.
Sociedad Chilena de Radiología. (n.d.). Sociedad Chilena de Radiología. Retrieved 05 2020, from InicioInformación a PacientesRadiología Intervencional – Vascular: Exámenes y ProcedimientosEmbolización: https://www.sochradi.cl/informacion-a-pacientes/radiologia-intervencional-vascular/embolizacion/