

DOI: 10.26820/recimundo/4.(4).octubre.2020.291-299
URL: http://recimundo.com/index.php/es/article/view/893
EDITORIAL: Saberes del Conocimiento
Revista: RECIMUNDO
ISSN: 2588-073X
Tipo de Investigación: Artículo de Revisión
Código UNESCO: Ciencias Médicas
Paginas: 291-299

Danilo Francisco Esquivel Ramírez1; Johanna Alexandra Lima Arcos2; Mayckol Eduardo Camuendo Egas3; Lucetty Yoled Mesías Molina4
 https://orcid.org/0000-0002-0416-4606
https://orcid.org/0000-0002-0416-4606 https://orcid.org/0000-0003-2158-1927
https://orcid.org/0000-0003-2158-1927 https://orcid.org/0000-0002-1004-204X
https://orcid.org/0000-0002-1004-204X https://orcid.org/0000-0001-7996-6251
https://orcid.org/0000-0001-7996-6251CORRESPONDENCIA
Danilo Francisco Esquivel Ramírez
danier15@outlook.com
Guayaquil, Ecuador
El prolapso genital femenino es una afección que afecta principalmente a mujeres de edad avanzada, sin embargo se puede presentar como consecuencia de un parto vaginal y obesidad. El prolapso genital es el descenso o desplazamiento de los órganos del suelo pélvico a través de la pared vaginal, se puede presentar en la pared anterior (vejiga), ápice (útero), cúpula vaginal y recto (pared posterior). La metodología de la investigación, es una revisión bibliográfica que se apoyó en medios electrónicos como fuente primara para la obtención de la información. Las conclusiones más relevantes es que existe la terapia alternativa y la quirúrgica que está dividida en procedimientos obliterantes y procedimientos reconstructivos, los recursos más utilizados en el ámbito quirúrgico son el uso de mallas más que todo en el compartimiento anterior y posterior, el éxito está más asociado en un 80% al compartimiento posterior y con tasas de complicación manejables, ya que en el compartimiento anterior no se ha demostrado que las correcciones se asocien con la satisfacción de la paciente, o mejora de la calidad de vida. Hay complicaciones y efectos adversos que se pueden presentar en el corto y largo plazo a la hora de decidir el tipo de cirugía que se va a realizar, ya que pueden implicar la necesidad de nuevos procedimientos quirúrgicos o la existencia de otros síntomas de difícil tratamiento y en el caso de mujeres con climaterio y con prolapso genital de grado II, el uso de pesarios ha demostrado ser eficaz en la disminución de los síntomas vaginales, mejorando la calidad de vida y sexualidad, con bajas tasas de complicaciones y excelentes porcentajes de satisfacción.
Palabras claves: Prolapso, quirúrgico, genital, femenino, mallas.
Female genital prolapse is a condition that mainly affects older women, however it can occur as a result of vaginal delivery and obesity. Genital prolapse is the descent or displacement of the pelvic floor organs through the vaginal wall, it can occur in the anterior wall (bladder), apex (uterus), vaginal dome and rectum (posterior wall). The research methodology is a bibliographic review that relied on electronic media as the primary source for obtaining information. The most relevant conclusions is that there is alternative and surgical therapy that is divided into obliterative procedures and reconstructive procedures, the most used resources in the surgical field are the use of meshes more than anything in the anterior and posterior compartment, success is more 80% associated with the posterior compartment and with manageable complication rates, since in the anterior compartment it has not been shown that corrections are associated with patient satisfaction, or improvement in quality of life. There are complications and adverse effects that can occur in the short and long term when deciding the type of surgery to be performed, as they may imply the need for new surgical procedures or the existence of other symptoms that are difficult to treat and In the case of women with climacteric and grade II genital prolapse, the use of pessaries has proven to be effective in reducing vaginal symptoms, improving quality of life and sexuality, with low rates of complications and excellent satisfaction rates.
Keywords: Prolapse, surgical, genital, female, tights.
O prolapso genital feminino é uma condição que afeta principalmente mulheres idosas, mas pode ocorrer como resultado de parto vaginal e obesidade. Prolapso genital é a descida ou deslocamento dos órgãos do assoalho pélvico através da parede vaginal, podendo ocorrer na parede anterior (bexiga), ápice (útero), cúpula vaginal e reto (parede posterior). A metodologia da pesquisa é uma revisão bibliográfica que teve a mídia eletrônica como principal fonte de obtenção de informações. A conclusão mais relevante é que existe uma terapia alternativa e cirúrgica que se divide em procedimentos obliterativos e procedimentos reconstrutivos, os recursos mais utilizados na área cirúrgica são o uso de telas mais do que tudo no compartimento anterior e posterior, o sucesso é superior a 80% associado ao compartimento posterior e com taxas de complicações controláveis, uma vez que no compartimento anterior não foi demonstrado que as correções estejam associadas à satisfação do paciente ou à melhora na qualidade de vida. Existem complicações e efeitos adversos que podem ocorrer em curto e longo prazo na hora de decidir o tipo de cirurgia a ser realizada, pois podem implicar na necessidade de novos procedimentos cirúrgicos ou na existência de outros sintomas de difícil tratamento e No caso das mulheres com climatério e prolapso genital grau II, o uso de pessários tem se mostrado eficaz na redução dos sintomas vaginais, melhorando a qualidade de vida e a sexualidade, com baixos índices de complicações e excelentes índices de satisfação.
Palavras-chave: Prolapso cirúrgico, genital, feminino, meia-calça.
INTRODUCCIÓN
Según el diccionario de la Real Academia Española, prolapso (del latín prolapsus, deslizarse, caer) significa deslizamiento, caída o descenso del todo o parte de un órgano. Por tanto, siguiendo este concepto, Prolapso genital es el descenso o desplazamiento de los órganos del suelo pélvico a través de la pared vaginal; vejiga (pared anterior), útero (ápice), cúpula vaginal y recto (pared posterior), que se produce como consecuencia del debilitamiento o fallo de los elementos de suspensión, sustentación, y musculatura que sostienen los órganos del suelo pélvico (Lainez Lara, 2015).
En este sentido Lara Moyota & Pilataxi Manzano (2017) citando a Ricceto y Palma, 2005, expresan que “La etiología del POP es compleja y multifactorial, siendo los principales factores de riesgo el parto vaginal, la edad avanzada y la obesidad. Las opciones terapéuticas son el tratamiento conservador, el mecánico o la intervención quirúrgica. Esta última constituye la base de la reparación del POP, especialmente para prolapsos sintomáticos o en un estadio avanzado y recientemente se ha incorporado el empleo de mallas sintéticas no absorbibles”.
El diagnóstico de los prolapsos de los órganos pélvicos se basa en la combinación de síntomas y hallazgos al examen físico. Los síntomas típicamente incluyen: ver o sentir un “bulto” vaginal, o la sensación de abultamiento o protrusión vaginal, presión pélvica o pesadez, anormalidad en la micción o defecación y disfunción sexual (Espitia, 2018).
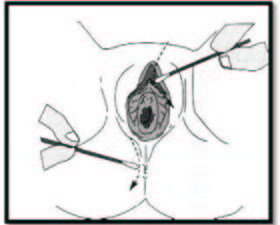
Imagen 1. Exploración vulvar en la búsqueda de los reflejos bulbocavernoso y Perineal.
Fuente: (Ignacio, s.f).
La Organización Mundial de Salud considera la fisioterapia como el tratamiento de primera elección en los prolapsos simples de primer grado, debido a su carácter no invasivo y los resultados en términos de alivio de los síntomas, la posibilidad de combinar fisioterapia con otros tratamientos, el bajo riesgo de efectos secundarios y un coste entre moderado y bajo (Pérez, Torres, Adams, González, & Delgado, 2017).
Una mujer tiene el 11% de posibilidad de tener una disfunción del piso pélvico, tan severa durante su vida, que requerirá tratamiento quirúrgico. Teniendo en cuenta que la población mayor de 65 años, se ha incrementado en América en los últimos años, con un aumento entre los años 1990-2000 de 31 a 34 millones de personas, el 30% de estas pacientes consultaran por prolapso genital. Se estima que en el año 2030, habrá 20 millones de mujeres entre 45 y 65 años de edad, y 43 millones serán mayores de 65 años. Es decir que habrá 63 millones de mujeres que tendrán riesgo de prolapso genital en el año 2030 (Ignacio, s.f).

Imagen 2. El sistema de Cuantificación del Prolapso de Órganos Pélvicos
Fuente: (Lainez Lara, 2015)
El sistema de Cuantificación del Prolapso de Órganos Pélvicos” (POP-Q) toma como referencia 9 puntos de medición los cuales son la distancia en centímetros con respecto al himen: 2 puntos de referencia en la pared vaginal anterior (Aa y Ba), 2 puntos en la pared vaginal posterior (Ap y Bp), 1 punto relacionado con el cérvix (C), 1 punto en relación al fórnix posterior (D) y asigna medición de la longitud vaginal total (tvl), medición del hiato genital (gh) y la medición del cuerpo perineal (pb); todos estos puntos de mediciones se los define los que se encuentren sobre el himen o proximales se designan negativo y los puntos bajos o distales al himen positivos, todos estos valores son llevado a un sistema de estadio de 0 a 4, siendo 0 un excelente soporte y 4 una procidencia completa de útero o eversión de la cúpula vaginal (Lainez Lara, 2015).
El objetivo que se debe exigir a cualquier procedimiento utilizado en el tratamiento del prolapso genital es la restauración de la función y la anatomía del órgano prolapsado. Este objetivo debe conseguirse sin producir efectos deletéreos, logrando buenos resultados no sólo a corto plazo, sino también a largo plazo, con una baja tasa de complicaciones y con claros efectos beneficiosos sobre la calidad de vida de las pacientes que se someten a tal intervención (Muñoz Muñiz, Puch Botella, Zapardiel Gutiérrez, & Usand Elio, 2013).
Metodología
La metodología de la investigación es una revisión bibliográfica, apoyada en medios electrónicos donde se ha encontrado toda la información relevante sobre el tema de estudio, el objetivo fundamental es la revisión de diferentes trabajos de investigación para luego hacer un resumen de los aspectos más importantes y que sea punto de partida para otras investigaciones.
Resultados
¿Cómo elegir entre una técnica u otra?:
Tipos de Prolapsos
1. Prolapso de la pared vaginal anterior:
Se explora a la paciente en posición genupectoral, deprimiendo con una valva la cara posterior de la vagina en sentido craneal. El cistocele se divide en anterior o posterior, en función de su relación con la cresta o rodete interuretérico de la vejiga, este se localiza en la cara anterior de la vagina a 25-30 mm del orificio cervical externo. El cistocele anterior, es aquel que la afecta la parte distal y media de la pared vaginal anterior (anterior y distal al rodete inter-uretérico de la vejiga). Es una consecuencia de la ruptura o debilidad del tejido conjuntivo y fascias de sostén de la porción inferior de la pared vaginal anterior en su unión arco tendinoso, los ligamentos pubouretrales y uretropélvicos. Esto provoca un defecto del soporte uretral, del cuello vesical, unión uretrovesical y uretra proximal, por lo que está frecuentemente asociado a incontinencia urinaria de esfuerzo. El cistocele posterior, es el que se localiza por encima de la protuberancia interureteral y que afecta al segmento proximal (posterior) de la pared vaginal anterior. Es generalmente asintomático, salvo que sea un prolapso severo, o se asocie a un cistocele anterior (Ignacio, s.f).
2. Prolapso de cúpula vaginal
Con respecto al prolapso de la cúpula vaginal tras una histerectomía por debajo de la espina ciática es signo evidente de defecto de los mecanismos de suspensión, que se deberá diferenciar de elongaciones del cérvix mediante la valoración de POPQ (Ignacio, s.f).
3. Prolapso de pared vaginal posterior
Evaluaremos mediante tacto rectal la integridad y tono anal, si existe saco herniario con o sin contenido intestinal, la consistencia de las heces, etc. La exploración de compartimento posterior es muy similar al del anterior. Debemos de evaluar la integridad del tabique recto-vaginal, observando los defectos centrales de la pared posterior y los defectos laterales que separan el tejido conjuntivo perirrectal del elevador (Ignacio, s.f).
4. Abordaje quirúrgico
El prolapso genital (PG) afecta a la calidad de vida de la mujer. A la hora de decidir el tratamiento quirúrgico el médico debe tener presente la expectativa que la paciente tiene con este tratamiento y los resultados obtenidos con las diferentes opciones quirúrgicas existentes. La mujer, afectada, debidamente informada sobre las opciones disponibles, expresará las expectativas que tiene ante una determinada estrategia y el médico entonces le orientará sobre si está, o no, en lo cierto. En ocasiones muchas mujeres esperan resolver con la cirugía del PG una serie de problemas (ansiedad, lumbalgia, etc.) coincidentes con su disfunción del suelo pélvico pero no causadas por ésta. Habrá de explicarle, detenidamente, que son no son síntomas subsidiarios de mejora tras, por ejemplo, una colpoplastia o una histeropexia laparoscópica (Forner, s.f).
Cuando una paciente elige la cirugía para su POP la vía del procedimiento quirúrgico a menudo es a criterio del cirujano. Los defensores de la cirugía abdominal, que normalmente realizan una sacrocolpopexia abdominal usando una malla, opinan que su reparación es más duradera porque su cirugía es una cirugía “compensatoria”. La cirugía compensatoria es aquella que no confía en el tejido propio del paciente (por ejemplo, usando un injerto para apoyar la reparación) para lograr la corrección. Los defensores de la cirugía vaginal se apoyan en las ventajas del mínimo dolor de esta cirugía y una más rápida recuperación postoperatoria. Las pacientes suelen preferir esta vía por motivos cosméticos. Por lo tanto, la mayor parte de las modificaciones y novedades quirúrgicas correctoras del POP se han focalizado en los procedimientos vaginales (MARTÍNEZ SAGARRA, s.f).
5. Elección del procedimiento quirúrgico
5.1. Procedimientos Obliterantes: Persiguen el cierre del hiato genital para contener el prolapso. Mujeres muy mayores, con mala tolerancia a la cirugía y sin expectativas de relaciones sexuales (Grado B).
5.2. Procedimientos Reconstructivos: tienen la misión de conseguir el mejor resultado anatómico y funcional:
5.3. Vía de Abordaje:
Vaginal, abdominal abierta o laparoscópica (Forner, s.f).
Debe quedar claramente establecido que la cirugía por POP se realiza en pacientes en las cuales existe una alteración en su calidad de vida, ya que la paciente debe aceptar los riesgos y complicaciones inherentes al procedimiento ofrecido. El abordaje quirúrgico se basará en: tiempo de recuperación, durabilidad del procedimiento, riesgo de complicaciones, riesgo de cuerpo extraño en el caso de recibir una malla y en el deseo de mantener vida sexual activa (Cohen, 2013).
Hoy en día se recomienda el uso de mallas en el compartimento anterior sólo cuando el prolapso de este es mayor a un estadio II y recidivado. Por otra parte cuando no se encuentra fascia para reparar o además se asocia a un aumento de la presión intra-abdominal, también tendría cabida el uso de mallas por vía vaginal (Cohen, 2013).
Si existe compromiso apical en pacientes con prolapso del compartimento anterior, se le deberá realizar alguna de las técnicas de reconstrucción del ápice vaginal, además de la reparación del compartimento anterior. En éste grupo de pacientes, si esto no se realiza, el riesgo de recidiva es mucho mayor (Cohen, 2013).
Finalmente los procedimientos obliterativos como la colpocleisis de Le Fort o la Colpectomía parcial siguen siendo una alternativa a ofrecer. Estas técnicas sólo se pueden realizar en pacientes de edad avanzada las cuales se encuentran sin actividad sexual y que no deseen tenerla en el futuro. Su éxito supera el 90% teniendo tasa de complicaciones muy bajas (Cohen, 2013).
Objetivos generales de las cirugías con mallas:
Las contraindicaciones para el uso de las mallas, son claras y específicas, además deben tenerse siempre en cuenta para elegir que paciente será o no candidata a su colocación. Se ha visto que enfermedades del tejido conectivo, enfermedad pulmonar crónica, tabaquismo y prolapso estadio III o IV, son factores de riesgo para recurrencia del prolapso a pesar de la colocación de una malla. No está indicada su colocación en mujeres embarazadas o con deseo de embarazo en futuro, tampoco en mujeres con antecedente de radioterapia pélvica (Ignacio, s.f).
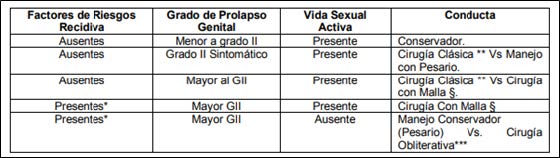
Imagen 3. Enfoque terapéutico del manejo de prolapsos genitales.
Fuente: (Ignacio, s.f)
Según el último boletín de la Sociedad Internacional de Continencia (ICS) las complicaciones de las mallas deben ser nombradas y clasificadas según la nueva estandarización de la terminología para las mismas. Para la selección de la categoría se ha utilizado el principio que complicaciones menores pueden involucrar a la prótesis, especialmente en el lugar anatómico en donde esta fue insertada. Las complicaciones más severas involucrarían (i) la exposición aumentada de la malla a las estructuras anatómicas vecinas; (ii) La apertura hacia los órganos adyacentes; y (iii) el compromiso sistémico. De esta manera quedan formadas siete categorías principales en las cuales se debe clasificar y sub clasificar de acuerdo a la presentación de la complicación y el tiempo en que fueron evidentes (Ignacio, s.f).
Conclusiones
Para pacientes de edad avanzada que se encuentran sin actividad sexual y que no la vayan a tener en el futuro, la técnica más aconsejable son los procedimientos obliterativos como la colpocleisis de Le Fort o la Colpectomía parcial.
En el caso de mujeres con climaterio y con prolapso genital de grado II, el uso de pesarios ha demostrado ser eficaz en la disminución de los síntomas vaginales, mejorando la calidad de vida y sexualidad, con bajas tasas de complicaciones y excelentes porcentajes de satisfacción.
El uso de las mallas es más utilizado en la corrección de defectos en el comportamiento anterior. No obstante no se ha demostrado que estas correcciones se asocien con la satisfacción de la paciente, o mejora de la calidad de vida.
El uso de malla en la corrección del prolapso del compartimiento posterior ha tenido éxitos en más del 80% con tasas de complicaciones post operatorias asumibles. Aun cuando el uso de estas puede erosionar la vagina o el intestino.
Hay complicaciones y efectos adversos que se pueden presentar en el corto y largo plazo a la hora de decidir el tipo de cirugía que se va a realizar, ya que pueden implicar la necesidad de nuevos procedimientos quirúrgicos o la existencia de otros síntomas de difícil tratamiento.
Los prolapsos son más comunes en mujeres de edad avanzada entre 60 y 69 años y que hayan tenido múltiples partos.
REFERENCIAS BIBLIOGRÁFICAS
Cohen, S. D. (2013). Prolapso genital femenino: lo que debería saber. Revista Médica Clínica Las Condes, 24(2), 202-209. doi:https://doi.org/10.1016/S0716-8640(13)70151-2
Espitia, F. (2018). Evaluación de la calidad de vida en mujeres climatéricas con prolapso genital luego del uso del pesario. Rev. colomb. menopaus, 24(4), 7-18.
Forner, G. R. (s.f). TEMA 22 TRATAMIENTO QUIRÚRGICO DEL PROLAPSO GENITAL FEMENINO.
Ignacio, S. (s.f). GUÍA DE MANEJO PROLAPSO GENITAL PONTIFICIA UNIVERSIDAD JAVERIANA HOSPITAL UNIVERSITARIO DE SAN IGNACIO. PONTIFICIA UNIVERSIDAD JAVERIANA.
Lainez Lara, E. P. (2015). Prolapso genital femenino: factores de riesgo y manejo clínico quirurgico en pacientes atendidas en el Hospital Universario de Guayaquil, en el año 2015. Guayaquil : Universidad de Guayaquil.
Lara Moyota, R. P., & Pilataxi Manzano, H. (2017). omparación entre técnicas quirúrgicas utilizadas para la corrección del prolapso genital femenino con mallas sintéticas vaginales versus cirugía vaginal convencional (sitio especifico y colporrafia) en pacientes intervenidas en el Hospital San Francisco d. Quito: Pontificia Universidad Catòlica del Ecuador.
MARTÍNEZ SAGARRA, J. M. (s.f). Tratamiento quirúrgico de los prolapsos de los órganos pélvicos.
Muñoz Muñiz, M. D., Puch Botella, M., Zapardiel Gutiérrez, I., & Usand Elio, R. (2013). Mallas en la cirugía del prolapso genital. Salud (i) ciencia (Impresa), 532-535.
Pérez, Y. A., Torres, J., Adams, E., González, A., & Delgado, J. (2017). Respuesta a la reeducación de los músculos pelvianos en pacientes con prolapso vaginal en edad climatérica. Revista Cubana de Medicina Física y Rehabilitación(8). Obtenido de http://revrehabilitacion.sld.cu/index.php/reh/article/view/22