

DOI: 10.26820/recimundo/4.(4).octubre.2020.282-290
URL: http://recimundo.com/index.php/es/article/view/907
EDITORIAL: Saberes del Conocimiento
Revista: RECIMUNDO
ISSN: 2588-073X
Tipo de Investigación: Artículo de Revisión
Código UNESCO: Ciencias Médicas
Paginas: 282-290

Henry Estalin Moreta Colcha1; Sixto Duberli Paucar Llapapasca2; María Jhaneth Delgado Angamarca3; Dayse Gisella Merchán Saraguro4
 https://orcid.org/0000-0002-5910-327X
https://orcid.org/0000-0002-5910-327X https://orcid.org/0000-0001-9532-9391
https://orcid.org/0000-0001-9532-9391 https://orcid.org/0000-0003-1402-9069
https://orcid.org/0000-0003-1402-9069 https://orcid.org/0000-0002-2342-3845
https://orcid.org/0000-0002-2342-3845CORRESPONDENCIA
Henry Estalin Moreta Colcha
henrymoreta_20@yahoo.es
Pujilí, Ecuador
Las enfermedades renales representan un problema importante de salud mundial. El hiperparatiroidismo secundario aparece con mayor frecuencia en la insuficiencia renal crónica avanzada cuando la disminución de la síntesis de vitamina D activa en los riñones y otros factores producen hipocalcemia y estimulan la secreción de la hormona paratiroidea (PTH) en forma crónica. Cerca del 10% de la población mundial padece de insuficiencia renal crónica. Y se estima, que de este total entre el 10 y el 20% presenta hiperparatiroidismo secundario, y el 5% de este total, lo presenta en una forma severa. Es importante destacar que las complicaciones de la insuficiencia renal son de alto riesgo de mortalidad y que la presencia del hiperparatiroidismo secundario aumenta ese riesgo. El objetivo general del presente estudio consiste en compendiar algunas generalidades del hiperparatiroidismo secundario en insuficiencia renal, con especial énfasis en el tratamiento de esta importante patología. El diseño de investigación es bibliográfico, y la metodología es de revisión. El tratamiento del hiperparatiroidismo secundario es principalmente médico (Calcimiméticos), siendo de manejo quirúrgico sólo aquellos pacientes refractarios a tratamiento y con complicaciones derivados del exceso de la PTH. Es fundamental para el manejo y seguimiento de esta patología, controlar los valores séricos de cada uno de los parámetros, junto con el control de la calcemia. Asimismo, se debe procurar que las medidas terapéuticas tomadas sean razonables en el mantenimiento de los niveles de calcio y fósforo dentro de los parámetros normales. Por último, es importante considerar que las metas en el tratamiento del hiperparatiroidismo secundario se adapten e individualicen a cada paciente en particular y a su entorno clínico.
Palabras claves: Insuficiencia renal, hipercalcemia, hormona paratiroidea, paratiroidectomía, calcimiméticos.
Kidney diseases represent a major global health problem. Secondary hyperparathyroidism appears more frequently in advanced chronic renal failure when the decrease in the synthesis of active vitamin D in the kidneys and factors produce hypocalcemia and stimulate the secretion of parathyroid hormone (PTH) in a chronic form. About 10% of the world's population suffers from chronic kidney failure. And it is estimated that of this total, between 10 and 20% present secondary hyperparathyroidism, and 5% of this total present it in a severe form. It is important to emphasize that the complications of renal failure carry a high risk of mortality and that the presence of secondary hyperparathyroidism increases this risk. The general objective of this study is to summarize some generalities of secondary hyperparathyroidism in renal failure, with special emphasis on the treatment of this important pathology. The research design is bibliographic, and the methodology is review. The treatment of secondary hyperparathyroidism is mainly medical (Calcimetics), with surgical management only those patient’s refractory to treatment and with complications derived from excess PTH. It is essential for the management and monitoring of this pathology, to control the serum values of each of the parameters, together with the control of calcium. Likewise, it must be ensured that the therapeutic measures taken are reasonable in maintaining calcium and phosphorus levels within normal parameters. Finally, it is important to consider that the goals in the treatment of secondary hyperparathyroidism are adapted and individualized to each individual patient and their clinical setting.
Keywords: Renal failure, hypercalcemia, parathyroid hormone, parathyroidectomy, calcimimetics.
As doenças renais representam um grande problema de saúde global. O hiperparatireoidismo secundário aparece com mais frequência na insuficiência renal crônica avançada, quando a diminuição da síntese de vitamina D ativa nos rins e de fatores produzem hipocalcemia e estimulam a secreção do hormônio paratireóide (PTH) de forma crônica. Cerca de 10% da população mundial sofre de insuficiência renal crônica. E estima-se que, desse total, entre 10 e 20% apresentem hiperparatireoidismo secundário e 5% desse total o apresentem de forma grave. É importante enfatizar que as complicações da insuficiência renal apresentam alto risco de mortalidade e que a presença de hiperparatireoidismo secundário aumenta esse risco. O objetivo geral deste estudo é resumir algumas generalidades do hiperparatireoidismo secundário na insuficiência renal, com ênfase especial no tratamento desta importante patologia. O desenho da pesquisa é bibliográfico e a metodologia é de revisão. O tratamento do hiperparatireoidismo secundário é principalmente clínico (calciméticos), com manejo cirúrgico apenas para os pacientes refratários ao tratamento e com complicações derivadas do excesso de PTH É fundamental para o manejo e monitoramento dessa patologia, o controle dos valores séricos de cada um dos parâmetros, juntamente com o controle do cálcio. Da mesma forma, deve-se garantir que as medidas terapêuticas tomadas sejam razoáveis para manter os níveis de cálcio e fósforo dentro dos parâmetros normais. Por fim, é importante considerar que os objetivos do tratamento do hiperparatireoidismo secundário são adaptados e individualizados para cada paciente e seu contexto clínico.
Palavras-chave: Insuficiência renal, hipercalcemia, hormônio da paratireóide, paratireoidectomia, calcimiméticos.
INTRODUCCIÓN
Las enfermedades renales representan un importante problema de salud mundial por su prevalencia elevada que aumenta con la edad de la población y por sus múltiples complicaciones, un alto riesgo de mortalidad y los altos costos como consecuencia de la atención de la enfermedad. Para Luján et al. (2019), una de las complicaciones más importantes de la enfermedad o insuficiencia renal “es el trastorno del metabolismo mineral y óseo, al cual se encuentra asociado como componente el hiperparatiroidismo secundario”. (p. 18)
Las enfermedades de la paratiroides son hipoparatiroidismo e hiperparatiroidismo. Si no se produce suficiente cantidad de la hormona paratiroidea (PTH), el cuadro se llama hipoparatiroidismo. En este caso, la sangre tiene muy poco calcio y mucha cantidad de fósforo. (Enciclopedia Médica Ilustrada de A.D.A.M., 2020)
Por otra parte, instituciones como la Clínica Mayo de los EEUU (Mayo Clinic) definen el hiperparatiroidismo como:
el exceso de la hormona paratiroidea en el torrente sanguíneo ocasionado por la hiperactividad de una o más de las cuatro glándulas paratiroides. Estas glándulas tienen el tamaño aproximado de un grano de arroz y se ubican en el cuello. (Clínica Mayo, 2019)
De la misma fuente se extrae que, las glándulas paratiroides son las encargadas de producir la hormona paratiroidea, que colabora en el mantenimiento del equilibrio adecuado de calcio en el torrente sanguíneo, así como en los tejidos que requieren calcio con la finalidad de funcionar adecuadamente. Existen tres tipos de hiperparatiroidismo: primario, secundario y terciario.
El hiperparatiroidismo secundario aparece con mayor frecuencia en la insuficiencia renal crónica avanzada cuando la disminución de la síntesis de vitamina D activa en los riñones y otros factores producen hipocalcemia y estimulan la secreción de (PTH) en forma crónica. La hiperfosfatemia que se desarrolla en respuesta a la nefropatía crónica también contribuye a este cuadro. Una vez establecido el hiperparatiroidismo, puede desarrollarse hipercalcemia o normocalcemia. (Lewis, 2018)
Al respecto, Estrems, Pastor & Guallart (2015) refieren que la hipocalcemia de la insuficiencia renal crónica es la patología que con mayor frecuencia origina la aparición de estos cambios. Igualmente, existen otras causas menos frecuentes que pueden provocar hipocalcemia crónica con estimulación prolongada de PTH, tales como: deficiencia de vitamina D, osteomalacia, seudohipoparatiroidismo, ingestión de fosfatos inorgánicos y hipomagnesemia severa. (p. 2)
La enfermedad o insuficiencia renal crónica es una enfermedad importante en todo el mundo. La Organización Panamericana de la Salud (OPS) (2015) estima que cerca del 10% de la población mundial padece esta patología.
Más específicamente, de esas cifras mundiales de insuficiencia renal crónica, se estima que el 10-20% presenta hiperparatiroidismo secundario, y el 5% de este total, lo presenta en una forma severa. (Estrems, Pastor & Guallart, 2015, p. 2)
Es importante destacar que las complicaciones de la insuficiencia renal son de alto riesgo de mortalidad y que la presencia del hiperparatiroidismo secundario aumenta ese riesgo. Entre las alteraciones que produce a nivel orgánico el hiperparatiroidismo secundario están; trastornos de origen cardiovascular (calcificaciones vasculares, hipertrofia ventricular izquierda y disfunción miocárdica), calcificaciones de tejidos blandos, articulaciones, vísceras y desórdenes óseos y minerales, estos se asocian a alto riesgo de fracturas, morbilidad, hospitalización y costos por la atención de salud. (Camarena & Hurtado, 2018, pág. 11)
Conocer el hipertiroidismo secundario asociado a la insuficiencia renal le permite al profesional de la salud, comprender mejor la patología y ofrecer un mejor y adecuado manejo, reduciendo con ello la tasa de complicaciones y obteniendo resultados más satisfactorios. El énfasis en mantenerse actualizado en los tratamientos más adecuados reduce significativamente la probabilidad de desarrollar las complicaciones asociadas tanto a la enfermedad renal como al hiperparatiroidismo secundario.
El propósito del presente estudio es generar una fuente útil de consulta académica tanto para estudiantes como para profesionales de la salud, pacientes y cuidadores. El objetivo general consiste en compendiar algunas generalidades del hiperparatiroidismo secundario en insuficiencia renal, con especial énfasis en el tratamiento de esta importante patología.
Materiales y Métodos
Con la finalidad de realizar el presente estudio se llevó a cabo una búsqueda para recolectar y seleccionar el material bibliográfico en formato digital, que fue la base para analizar y compendiar el tema de: el hiperparatiroidismo secundario en insuficiencia renal, por lo cual, la presente investigación se define dentro de un diseño documental o bibliográfica, y de una metodología de revisión.
Fueron usadas varias bases de datos y páginas web relacionadas con el área de la salud de carácter nacional e internacional, con validez científica y reconocida, para ubicar el material que sirvió de fundamento cientificoacadémico en ésta entrega. Algunas de esas bases de datos fueron: BVS (Biblioteca Virtual de la Salud), SciELO, Redalyc, Medigraphic, Base, entre otras; y entre las páginas consultadas estuvieron la de: MedlinePlus, Manuales MSD, Organización Mundial de la Salud (OMS), y otras. El tipo de material bibliográfico que se consideró escoger debía estar concebido como: artículo científico original. tesis de grado, postgrado o doctorado, reporte de caso clínico, guía clínica, protocolo, consenso, informe académico de práctica profesional, y otras clases de contenidos que se sustentaran en cualquier clase de evidencia recogida bajo métodos científicos.
Los contenidos repetidos fueron desestimados, así como editoriales o cartas editoriales, anotaciones académicas y cualquier otro tipo de material bibliográfico carente de fuentes de sustento científico o con bajo nivel de evidencia. La búsqueda fue llevada a cabo durante el mes de octubre del presente año, utilizando palabras clave y operadores lógicos (o booleanos) que, a manera de ecuaciones de búsqueda se fueron configurando, por ejemplo: “hiperparatiroidismo secundario +insuficiencia renal”; “insuficiencia renal AND hiperparatiroidismo secundario”.
Los registros bibliográficos ubicados fueron filtrados, principalmente, en base a los criterios de: idioma español; relevancia del tema y/o mayor correlación temática posible; fecha de publicación de los últimos 10 años; no obstante, otros tipos de variables de refinamiento de resultados fueron igualmente aplicados según estuvieran disponibles de manera particular en cada base de datos.
Por último, se considera importante aclarar que tanto la metodología como el análisis y la argumentación que aquí se expone se efectuó de manera consensuada entre los miembros del equipo investigador.
Resultados
Es común encontrar la hipocalcemia en los pacientes con insuficiencia renal, componente que resulta ser trascendente para el sostenimiento de niveles de PTH altos. Sin embargo, esta medición de bajos niveles de calcio no es comúnmente propia en estadios tempranos de la insuficiencia renal, aun así, la PTH sí está elevada moderadamente. (López, citado en Cueva, 2017, pp. 15-16)
Estudios en animales urémicos han demostrado que no se necesita un descenso de la calcemia para que se desarrolle hiperparatiroidismo secundario. Esto quiere decir que en estadios iniciales de la insuficiencia renal hay otros factores, además de la hipocalcemia, que son responsables del desarrollo del hiperparatiroidismo secundario. Una disminución de la masa renal funcionante da lugar a una deficiencia de Calcitriol, lo cual inhibe la producción de PTH mRNA. Además de la hipocalcemia y de la disminución del Calcitriol, la retención de fósforo, consecuencia de la disminución del filtrado glomerular, es otro factor que, a través de distintos mecanismos, favorece el desarrollo del hiperparatiroidismo secundario. (Cueva, 2017, págs. 15-16)
El HPT secundario persistente se encuentra entre un 15 y un 50% de los pacientes después del primer año del trasplante, siendo los pacientes que presentan unos valores séricos más elevados de PTH y calcio en el momento del trasplante los que presentarán mayor persistencia de HPT a largo plazo. Actualmente, desde la introducción del cinacalcet, el porcentaje de pacientes en diálisis que acceden al trasplante con PTH controlada se ha incrementado notablemente, presentándose un nuevo problema como es el de la decisión de suspender o no el cinacalcet en el momento del trasplante. Alternativas de tratamiento del hiperparatiroidismo secundario. (Torregrosa et al., 2011, p. 20)
Tratamiento
Conforme al criterio compartido entre Pulgar, Jara, González, & González (2015), es fundamentalmente médico el tratamiento de ésta patología; y pasa a manejo quirúrgico únicamente en casos de pacientes renuentes al tratamiento de base y con manifestaciones de complicaciones que desencadena el exceso de PTH (enfermedad ósea renal, calcifilaxis, prurito intratable, etc.)
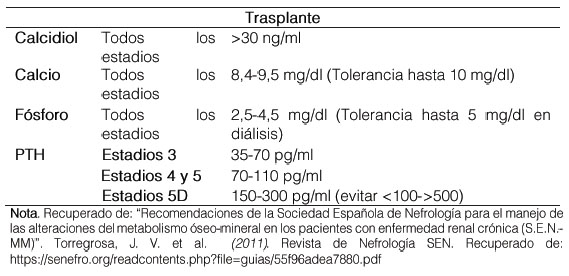
Por otra parte, Araque, Florez, & Rivera (2016) basados en las guías internacionales K-DOQI (Kidney Disease Outcome Quality Initiative), K-DIGO (Kidney Disease Improving Global Outcomes) y la literatura científica revisada, señalaron los valores séricos que se recomiendan en cada uno de los parámetros indicados para el seguimiento y manejo del hiperparatiroidismo secundario (ver figura 1).
No se cuenta con contundente evidencia, para los rangos bioquímicos determinados particularmente para los pacientes que no se encuentran aún con requerimiento de terapia de reemplazo renal, sobre todo en los niveles de PTH, la cual cuando se encuentra en valores intermedios baja su especificidad. Existen diferentes corrientes respecto a qué valor tratar, para algunos la pauta es la normalización de los valores de PTH, otros recomiendan tratar si la PTH se incrementa respecto a un nivel basal si se tiene a la mano (aun dentro del rango de la normalidad) y otros afirman que se requiere algún grado de hiperparatiroidismo para que se mantenga un recambio óseo normal en caso de presencia de enfermedad renal. (Araque et al., 2016, p. 66)
Tabla 1. Valores bioquímicos recomendados (seguimiento y manejo hiperparatiroidismo secundario
Otras coincidencias se han encontrado respecto a las alternativas de abordaje terapéutico de esta patología, de las que a continuación se refiere:
Paratiroidectomía
En Torregrosa et al. (2011) se explica que, es igualmente posible alcanzar una mejoría de la densidad mineral ósea (DMO) en el paciente si se trata la paratiroidectomía en conjunto con el control de la calcemia, aunque también se ha descrito un deterioro de función renal a corto plazo tras la paratiroidectomía. Desde que se ha extendido el uso del cinacalcet, pensamos que la paratiroidectomía podría quedar reservada para los pacientes que no responden al tratamiento con este fármaco (Basada en Consenso).
En este mismo sentido Alcaide et al. (2020) complementariamente refeiere que:
Las indicaciones del tratamiento quirúrgico se han limitado drásticamente gracias a los avances del tratamiento médico como ha sido expresado anteriormente. Cuando éste fracasa en el control de la enfermedad o no se tolera el fármaco por sus efectos secundarios, se establece la paratiroidectomía como tratamiento definitivo. Entre un 5-15% requerirá intervención quirúrgica para el control de la enfermedad en las primeras décadas, ascendiendo el porcentaje de intervenciones hasta el 38% de los pacientes con más de 20 años con diálisis en curso. En los pacientes candidatos a este tratamiento, la paratiroidectomía disminuye considerablemente los síntomas y signos de le enfermedad, e incrementa la tasa de supervivencia reduciendo todas las causas de mortalidad, y aumentando la calidad de vida. (p. 297)
Calcimiméticos (cinacalcet)
Como segunda medida de tratamiento, Torregrosa et al. (2011) sostiene que con éstos se ha evidenciado la efectividad en la normalización de la hipercalcemia y de la hipofosfatemia secundarias al hiperparatiroidismo persistente. También señaló que ninguna reacción adversa sobre la función renal ni interacción con los inmunosupresores (anticalcineurínicos, MMF o inhibidores m-TOR) han sido descritas al respecto. Por otra parte, sugirió que tal tratamiento podría tener un efecto positivo sobre la DMO100, aunque aún no existe suficiente evidencia científica para asegurar este criterio de manera inequívoca. Por último y en base a consensos indicó que:
Lo más aconsejable sería, en pacientes con calcemia superior a 10,5 mg/dl y PTHi >100 pg/ml, iniciar el tratamiento con 30 mg/día y modificar dosis en función de la respuesta. (p. 21)
Lo que al respecto han señalado Segura et al. (2010) es que, éste fármaco se trata de “un agente calcimimético por vía oral, actúa sobre el receptor sensible al calcio sensibilizando a la célula paratiroidea frente al calcio extracelular y frenando directamente la secreción y la producción de parathormona (PTH), reduciendo así sus niveles séricos”. (p. 38)
Orellana et al. (2016) adicionalmente explican que:
Actúa como un modulador alostérico positivo del receptor sensible al calcio que se expresa en múltiples tejidos como las glándulas paratiroides, riñón, hueso (sobre todo en osteoclastos) y vasos sanguíneos. Su activación aumenta la transducción de señales, presumiblemente induciendo cambios conformacionales intracelulares y reduciendo el umbral de sensibilidad al calcio, lo que, a nivel glandular, se traduce en menor producción y secreción de hormona paratiroidea (PTH), esencial en el manejo del HPTS resistente o asociado a hipercalcemia de pacientes en diálisis, en los que también ha mostrado modificación sobre los marcadores de recambio óseo. (p. 122)
Actualmente ha sido aprobado un nuevo calcimimético para uso intravenoso en hemodiálisis llamado etelcalcetide. Hasta el momento, parece poseer mayor eficacia que cinacalcet con efectos secundarios similares o menores. Es por tanto un fármaco efectivo en la reducción de las cifras de PTH, seguro y bien tolerado en pacientes en hemodiálisis con HPT. Su administración intravenosa permite un correcto control de la enfermedad con una disminución del número de comprimidos que deben tomar los pacientes, asegurando además su administración en las unidades de diálisis, una alternativa novedosa para el tratamiento del HPT. Incluso en pacientes en terapia renal sustitutiva se pueden modificar las concentraciones del líquido de diálisis, la concentración de calcio, o la dosis de diálisis mejorando niveles del fósforo, calcio y PTH intacta. La combinación adecuada de captores de fósforo y agentes antiparatiroideos (cinacalcet/etecalcetide con análogos de la vitamina D) es, probablemente, la mejor opción clínica actual para el control de las alteraciones del metabolismo mineral y óseo. Estas estrategias con combinación de diferentes fármacos han permitido reducir las dosis de cada uno de ellos y, por tanto, sus efectos adversos además de disminuir el coste absoluto del tratamiento del paciente, mejorar la efectividad y la adherencia terapéutica, relación coste/beneficio clínico disminuyendo la necesidad de paratiroidectomía. (Alcaide et al., 2020, p. 297)
Conclusiones
La enfermedad renal crónica es una patología importante a nivel mundial por su alta incidencia y prevalencia mundial. El hiperparatiroidismo secundario aparece con mayor frecuencia en la insuficiencia renal crónica avanzada. Básicamente por la disminución de la síntesis de vitamina D activa en los riñones y otros factores que producen hipocalcemia y estimulan la secreción de la hormona paratiroidea en forma crónica.
El tratamiento básico del hiperparatiroidismo por insuficiencia renal aguda, en principio es farmacológico, en base a calcimiméticos. El cinacalcet, desde hace muchos años es el calcimimético de elección para este tratamiento. En la actualidad existe un nuevo calcimimético de administración endovenoso llamado etelcalcetide, que presenta algunas ventajas sobre el cinacalcet, entre las que se puede destacar la reducción de las tabletas que debe tomar el paciente, reducción del tiempo de tratamiento y su administración en las unidades de diálisis. En caso de persistir el trastorno a pesar del tratamiento farmacológico, es necesario evaluar la posibilidad de tratar quirúrgicamente.
Es importante procurar que las medidas terapéuticas tomadas sean razonables en el mantenimiento de los niveles de calcio y fósforo dentro de los parámetros normales. Por último, se debe considerar que las metas en el tratamiento del hiperparatiroidismo secundario se adapten e individualicen a cada paciente en particular y a su entorno clínico.
REFERENCIAS BIBLIOGRÁFICAS
Alcaide, M., Hernández, E., Reyes, S., Gallart, T., García, J., & Sánchez, M. (Agosto de 2020). Hiperparatiroidismo secundario. Actualización y revisión. Cirugía Andaluza, 31(3), 294-299. Recuperado el 10 de Octubre de 2020, de https://www.asacirujanos.com/admin/upfiles/revista/2020/Cir_Andal_vol31_n3_11.pdf
Araque, L., Florez, A., & Rivera, D. (2016). Hiperparatiroidismo secundario en enfermedad renal crónica. Monografía de Post Grado, Universidad Libre Seccional Barranquilla, Facultad de Ciencias de la Salud, Barranquilla. Recuperado el 18 de Octubre de 2020, de https://repository.unilibre.edu.co/bitstream/handle/10901/10234/MONOGRAFIA%20HIPERPARATIROIDISMO%20SECUNDARIO%20EN%20ENFERMEDAD%20RENAL%20CR%C3%93NICA.pdf?sequence=1&isAllowed=y
Camarena, G., & Hurtado, M. (2018). Niveles de paratohormona en pacientes pre y pos trasplante renal en el Hospital General Plaza de la Salud agosto 2017 - enero 2018. Tesis de Grado, Universidad Nacional Pedro Henríquez Ureña, Facultad de Ciencias de la Salud. Escuela de Medicina. Recuperado el 20 de Octubre de 2020, de https://repositorio.unphu.edu.do/bitstream/handle/123456789/924/Niveles%20de%20paratohormona%20en%20pacientes%20pre%20y%20pos%20trasplante%20renal%20en%20el%20Hospital%20General%20Plaza%20de%20la%20Salud%20agosto%202017%20-%20enero%202018.pdf?sequence=1
Clínica Mayo. (13 de Marzo de 2019). Clínica Mayo. Recuperado el 01 de Octubre de 2020, de https://www.mayoclinic.org/es-es/diseases-conditions/hyperparathyroidism/symptoms-causes/syc-20356194#:~:text=El%20hiperparatiroidismo%20secundario%20es%20el,Deficiencia%20grave%20de%20calcio.
Cueva, M. (2017). Prevalencia de hiperparatiroidismo secundario en pacientes sometidos a hemodiálisis, Centro de Diálisis del Hospital Isidro Ayora de Loja, marzo-agosto del 2016. Tesis de Grado, Universidad Nacional de Loja, Facultad de la Salud Humana. Carrera de Medicina, Loja. Recuperado el 05 de Octubre de 2020, de https://dspace.unl.edu.ec/jspui/bitstream/123456789/19623/1/TESIS%20MICHAEL%20CUEVA.pdf
Enciclopedia Médica Ilustrada de A.D.A.M. (27 de Julio de 2020). Enfermedades de la paratiroides. Recuperado el 01 de Octubre de 2020, de MedlinePlus.gov: https://medlineplus.gov/spanish/parathyroiddisorders.html
Estrems Navas, P., Pastor Canicio, G., & Guallart, F. (2015). Hiperparatiroidismo primario y secundario: clínicas y medios de exploración. En S. E. SEORL, Libro virtual de formación en ORL (pág. 2116). España. Recuperado el 02 de Octubre de 2020, de https://seorl.net/PDF/cabeza%20cuello%20y%20plastica/143%20-%20HIPERPARATIROIDISMO%20PRIMARIO%20Y%20SECUNDARIO%20CL%C3%8DNICA%20Y%20MEDIOS%20DE%20EXPLORACI%C3%93N.pdf
Lewis, J. L. (Marzo de 2018). Manuales MSD. Recuperado el 04 de Octubre de 2020, de https://www.msdmanuals.com/es/professional/trastornos-endocrinol%C3%B3gicos-y-metab%C3%B3licos/trastornos-electrol%C3%ADticos/hipercalcemi
Luján, M. A., Ramírez, J. A., Acevedo, J. M., Gómez, S., Cañas, J. M., Santander, D., . . . Rodelo, J. (2019). Prevalencia de las alteraciones del metabolismo óseo-mineral asociadas. Revista Colombiana de Nefrología, 6(1), 17-27. Recuperado el 03 de Octubre de 2020, de https://revistanefrologia.org/index.php/rcn/issue/download/25/pdf_21
Orellana, J., Esteban, R. C., Fernández, R., Nozal, G., Esteban, M., García, M., & Bravo, J. (2016). Uso de cinacalcet para el control del hiperparatiroidismo en pacientes con diferentes grados de insuficiencia renal. Revista de la Sociedad Española de Nefrología, 36(2), 121-125. Recuperado el 18 de Octubre de 2020, de http://scielo.isciii.es/pdf/nefrologia/v36n2/0211-6995-nefrologia-36-02-00121.pdf
Organización Panamericana de la Salud - OPS. (2015). Organización Panamericana de la Salud - OPS. Recuperado el 02 de Octubre de 2020, de La enfermedad renal crónica afecta a cerca del 10% de la población mundial.
Pulgar, D., Jara, A., González, G., & González, H. (2015). Tratamiento quirúrgico del hiperparatiroidismo asociado a insufciencia renal crónica. Revista Médica de Chile, 143, 190-196. Recuperado el 16 de Octubre de 2020, de https://scielo.conicyt.cl/pdf/rmc/v143n2/art06.pdf
Segura, P., Borrego, F. J., Sánchez, C., García, J., Biechy, M., & Pérez, V. (2010). Eficacia del cinacalcet en el hiperparatiroidismo secundario en hemodia ánalisis: analisis de los factores que influyen en su respuesta. Diálisis y Transplante, 31(2), 37-41. Recuperado el 15 de Octubre de 2020, de https://www.elsevier.es/es-revista-dialisis-trasplante-275-pdf-S1886284510000032
Torregrosa, J. V., Bover, J., Cannata, J., Lorenzo, V., De Francisco, A., Martínez, I., . . . Torres, A. (2011). Recomendaciones de la Sociedad Española de Nefrología para el manejo de las alteraciones del metabolismo óseo-mineral en los pacientes con enfermedad renal crónica (S.E.N.-MM). Revista Nefrología. Órgano Oficial de la Sociedad Española de Nefrología, 31(1), 3-32. Recuperado el 04 de Octubre de 2020, de